3 Situation en Europe et en Belgique
3.1 Situation en Europe
3.1.1 Organisation for Economic Cooperation and Development (OECD)
Selon le rapport Health at a Glance 2025, l’AVC représente 7,7 % de l’ensemble des décès dans l’UE en 2023. Les indicateurs disponibles dans ce rapport sont les taux de mortalité dans les 30 jours, soit lorsque le décès est survenu dans le même hôpital que l’admission (données unlinked), soit dans les 30 jours après l’admission, quel que soit le lieu du décès (données linked).
Pour la mortalité dans les 30 jours après une admission pour cause d’AVC ischémique, la Belgique ne fournit que des données « unlinked ». Cet indicateur est théoriquement reproductible par hôpital.
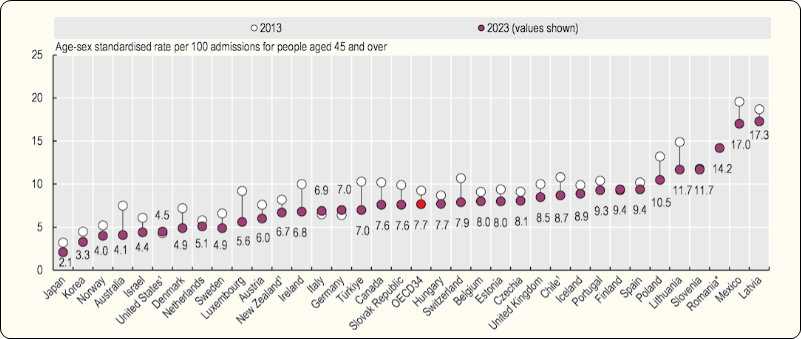
La Figure 3.1 suivante montre que notre pays se situe à la 13e place des pays européens pour cet indicateur. Entre 2013 et 2023, les taux de mortalité après un AVC ischémique ont diminué dans la plupart des pays de l’UE.
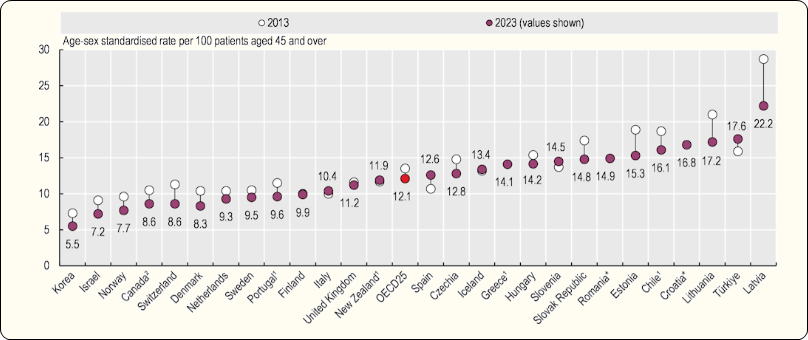
La Figure 3.2 montre la mortalité après admission pour un AVC basé sur des données couplées (linked data). La Belgique n’y figure pas.
3.1.2 Stroke Action Plan for Europe (SAP-E)
Le plan d’action pour l’AVC en Europe (SAP-E) est un projet européen qui fixe des objectifs pour la mise en œuvre d’actions préventives et de prise en charge de l’AVC (toute étiologie confondue) fondés sur des données probantes jusqu’en 2030.
Le SAP-E a été conçu par un large groupe d’experts en AVC de toutes les régions d’Europe (dont la Belgique), en coopération avec l’European Stroke Organisation (ESO) et la Stroke Alliance for Europe (SAFE), afin de réduire le fardeau de l’AVC en améliorant l’ensemble de la chaîne de soins.
22 Key Performance Indicators (KPIs) ont été établis sur la base des principaux objectifs dans les 7 domaines du plan d’action pour l’AVC en Europe. Ces indicateurs permettent aux pays d’analyser la situation actuelle dans l’ensemble de la chaîne de soins de l’AVC et d’observer les progrès au cours des prochaines années.
Les 3 coordinateurs belges se basent sur les données disponibles, essentiellement à partir du RHM, pour compléter les indicateurs belges. La plupart des autres pays européens se basent sur des registres pour compléter les indicateurs nationaux.
En 2023, la Belgique a répondu « non » ou « aucunes données disponibles » pour les 13 indicateurs suivants :
- KPI 1 : Plan national STROKE (en 2023, 24 pays disposaient d’un plan national de lutte contre l’AVC, contre 16 en 2022). La Belgique ne dispose pas de Plan national.
- KPI 3a : stratégie nationale d’interventions multisectorielles de santé publique visant à promouvoir et à faciliter un mode de vie sain et à contrôler les facteurs de risque a été mise en œuvre. La Belgique a répondu non.
- KPI 4 : mise en place de systèmes nationaux et régionaux d’évaluation et d’accréditation des services cliniques pour l’AVC, soutien par les pairs pour l’amélioration de la qualité et mise à disposition du public des données d’audit. La Belgique a répondu non.
- KPI 6a : pourcentage de patients admis dans une stroke unit destinée aux soins pour les accidents vasculaires cérébraux (AVC). L’objectif du SAP-E est que 90 % des patients soient admis dans une stroke unit. En 2023, cet objectif ne peut être atteint que par sept pays sur la base de données de haute qualité et par quatre autres pays sur la base de données de moindre qualité. Nous ne disposons pas de données pour la Belgique.
- KPI 6b : proportion de patients admis dans une stroke unit dans les 24 heures suivant leur admission à l’hôpital. Nous ne disposons pas de données pour la Belgique.
- KPI 7c : délai médian door-to-needle (thrombolyse). Ce délai reflète l’efficacité de l’accès à la thrombolyse à l’hôpital. Un délai court permet de prédire une meilleure issue pour le patient. La Norvège, le Danemark, les Pays-Bas, la Tchécoslovaquie et la Catalogne atteignent un délai de 30 minutes sur la base de données de haute qualité. Nous ne disposons pas de données pour la Belgique.
- KPI 7d : délai médian door-to-groin (thrombectomie). Ce délai reflète le temps écoulé entre l’arrivée à l’hôpital spécialisé et le début de la procédure de thrombectomie. Un délai court permet de prédire un meilleur résultat pour le patient. La Finlande, le Danemark, l’Irlande du Nord, les Pays-Bas, la Tchécoslovaquie et la Slovénie respectent un délai inférieur à 60 minutes sur la base de données de haute qualité. Nous ne disposons pas de données pour la Belgique.
- KPI 9a : la réadaptation précoce est assurée dans au moins 90 % des stroke unit. Nous ne disposons pas de données pour la Belgique.
- KPI 9b : au moins 90 % des stroke unit proposent une aide à la sortie précoce (early supported discharge (ESD)). L’ESD, qui consiste à renvoyer le patient chez lui tout en continuant à le soutenir et à le réadapter par l’intermédiaire de l’équipe multidisciplinaire chargée de l’AVC, est une intervention fondée sur des données probantes qui présente des avantages, en particulier dans les cas d’AVC légers à modérés. Nous ne disposons pas de données pour la Belgique.
- KPI 10 : au moins 90 % des patients ont accès à une prévention secondaire comprenant des antithrombotiques, des antihypertenseurs et des statines, ainsi que des conseils sur le mode de vie. Nous ne disposons pas de données pour la Belgique.
- KPI 11 : un plan de réadaptation et de transition entre secteurs, personnalisé et documenté, est fourni au moment de la sortie pour au moins 60 % des patients. La Belgique a répondu non.
- KPI 12a : au moins 90 % des patients bénéficient d’un suivi 3 à 6 mois après l’accident vasculaire cérébral. Le suivi à 3-6 mois fait partie de la filière AVC dans une minorité de pays (11). La Belgique n’en fait pas partie. Le suivi à 3-6 mois est un élément crucial d’un plan national de lutte contre l’AVC.
- KPI 12b : l’utilisation d’une check-list post-AVC et d’une évaluation fonctionnelle, lors du suivi à 3-6 mois est proposée à au moins 90 % des patients. La Belgique n’utilise pas de check-list.
3.1.2.1 9 indicateurs sont disponibles pour la Belgique en 2023
- KPI 2 : au moins un patient est impliqué et soutenu durant l’élaboration du plan national sur les AVC ou des guidelines relatifs aux AVC. L’objectif est que l’implication des patients soit garantie dans tous les pays. La Belgique a répondu « oui ».
- KPI 5a et 5b : toutes les stroke unit et autres services s’occupant d’AVC, quel que soit le secteur, font l’objet d’un audit de qualité en continu ou à intervalles réguliers ; hôpitaux (KPI 5a) et autres services (KPI 5b). La Belgique a répondu « oui ».
- KPI 7a: proportion de patients admis avec un AVC ischémique et qui reçoivent un traitement thrombolytique. En 2023, le taux moyen de thrombolyse intraveineuse en Europe était de 15,4 %, mais la variation entre les pays est importante et représente une inégalité d’accès aux soins. Les taux de thrombolyse sont plus faibles, en particulier en Europe de l’Est. Sept pays fournissent une thrombolyse à au moins 20 % de la population des patients victimes d’un AVC ischémique et onze pays se situent dans une fourchette de 15 à 19 %. La Belgique a enregistré un taux de 11.3 %.
- KPI 7b : proportion de patients admis avec un AVC ischémique et qui reçoivent un traitement par thrombectomie. L’objectif est de permettre à au moins 7.5 % des patients d’avoir accès à la thrombectomie. En 2023, 14 pays ont atteint le KPI consistant à fournir une thrombectomie à au moins 7,5 % de tous les patients ayant subi un AVC ischémique sur la base de données de haute qualité, dont la Belgique (taux enregistré de 9.3 %).
- KPI 8 : accès obligatoire à : CT/IRM, imagerie vasculaire, ECG, monitoring ECG, échographie cardiaque, dépistage de la dysphagie et analyses sanguines lors de l’admission à l’unité AVC. Le KPI est atteint si au moins six des sept tests sont réalisés. La Belgique a enregistré moins de 6 tests sont réalisés.
- Mortalité :
- KPI 13a : le taux de mortalité à court terme (30 jours) après un accident vasculaire cérébral ischémique est défini comme acceptable lorsqu’il est inférieur à 10 %. La Belgique affiche un taux de mortalité de 11.9 %.
- KPI 13b : le taux de mortalité à 30 jours après hémorragie, est défini comme acceptable s’il est inférieur à 30 %. La Belgique affiche un taux de 12,28 % sur base de données de haute qualité.
- KPI 13c : le taux de mortalité des AVC ischémique et hémorragique à 30 jours est défini comme acceptable lorsqu’il est inférieur à 15 %. La Belgique affiche un taux de 15.23 %.
3.2 Situation en Belgique
3.2.1 Rapport KCE 181B 2012 : qu’en est-il, en Belgique, 13 ans après la publication du rapport ?
En 2012, le rapport KCE a analysé de manière pointue l’impact des unités neuro-vasculaires sur l’état de santé du patient et la situation dans d’autres pays pionniers. Un relevé des indicateurs de qualité définissait les orientations à suivre. Le rapport contenait également toute une série de recommandations.
Le tableau ci-dessous décrit, en 2025, dans quelle mesure ces recommandations ont été adoptées. Les recommandations implémentées sont en vert. Celles partiellement rencontrées sont en orange et celles non appliquées sont en rouge.
| Recommandations KCE 2012 | Qu’en est-il en 2025 ? |
|---|---|
| Organisation des unités neuro-vasculaires : choix d’un scénario et de sa mise en œuvre | L’AR du 19 avril 2014 fixe les normes auxquelles les programmes de soins de l’AVC doivent répondre pour être agréés. Le programme de soins est agréé soit comme programme de soins de base « soins de l’AVC aigu » (S1), soit comme programme de soins spécialisé « soins de l’AVC aigu impliquant des procédures invasives » (S2). Les normes sont contrôlées par les entités fédérées. L’Arrêté Royal du 16 décembre 2018 fixe le nombre maximum de programmes de soins S2 à 15. L’Arrêté Royal du 20 septembre 2022 décrivant pour les centres S2 un niveau d’activité et une répartition géographique a été annulé par le conseil d’état en janvier 2025. |
| Agrément des unités neuro-vasculaires | Les agréments des centres S1 et S2 sont sous la responsabilité des régions. En 2025, les agréments sont, soit accordés, soit les hôpitaux sont en attente d’un accord pour l’agrément, selon les régions. |
| Sensibilisation de la population et des médecins généralistes afin d’orienter dès les premières minutes le patient vers le centre hyper aigu le plus proche | Il n’existe pas de Plan National de lutte contre l’AVC. L’accessibilité de la liste des agréments des hôpitaux pour les patients ou les médecins généralistes n’est pas optimale ou à jour. Quelques initiatives sont relevées lors de la journée mondiale annuelle de l’AVC tous les 29 octobre (Belgian Stroke Council, Ligue Cardiologique Belge…) |
| Accords avec les services d’ambulance pour conduire rapidement le patient au centre hyper aigu le plus proche | En Belgique, un demandeur d’aide aboutit dans une des 10 centrales d’urgence. Un opérateur de la centrale d’urgence répond à l’appel et analyse la demande d’aide (triage). À l’aide du Manuel belge de la régulation médicale contenant des protocoles établis, la centrale d’urgence classe la demande d’aide en fonction de son niveau de gravité. Ensuite, les moyens les plus appropriés (une ambulance, une équipe d’intervention paramédicale (PIT) ou un service mobile d’urgence et de réanimation (SMUR)) sont mobilisés. Pour l’AVC, l’outil FAST est utilisé dans le manual de régulation. La règle est la suivante : l’ambulancier doit se rendre dans l’hôpital le plus proche excepté pour le PIT et le SMUR où c’est théoriquement l’hôpital le plus adéquat qui est choisi (on devrait y ajouter la notion de disponibilité des équipes, ce qui n’est pas encore le cas). L’hôpital le plus adéquat est défini par les caractéristiques des agréments S1 ou S2. L’hôpital le plus proche est calculé en fonction du délai d’intervention et non en fonction du nombre de kilomètres. La liste des agréments S1/S2 des hôpitaux pour les centrales 112 n’est pas facilement disponible |
| Évaluation de la qualité de la prise en charge de l’AVC : définition de l’objectif, des modalités et des conséquences de la mesure des indicateurs, en partenariat avec les parties concernées | La Région flamande définit les objectifs et les modalités de la mesure du set d’indicateurs. Les indicateurs des hôpitaux sont publiés annuellement sur base volontaire (VIKZ). Région wallonne et bruxelloise : pas de définition d’objectifs, modalités ou conséquences de la mesure d’indicateurs |
| Enregistrement de la qualité des soins : sélectionner des indicateurs clés de la qualité des soins | À l’échelle régionale : seule la Région flamande organise et publie un set d’indicateurs sur base volontaire (VIKZ). Région wallonne et bruxelloise : pas de sélection d’indicateurs |
| Enregistrement de la qualité des soins : monitoring | Monitoring à l’échelle nationale : pas de registre national Monitoring à l’échelle nationale : quelques indicateurs SAP-E sont disponibles et enregistrés au niveau européen, ils sont enregistrés sur base de données RHM par un coordinateur national Monitoring à l’échelle régionale : seule la Région flamande organise et publie un set d’indicateurs sur base volontaire (VIKZ) Monitoring à l’échelle de l’hôpital : certains hôpitaux sont certifiés « ESO center ou unit », d’autres hôpitaux enregistrent des indicateurs via un registre interne |
| Implémentation des procédures de mesure de la qualité via test pilote : évaluation de la faisabilité de la récolte de données | Pas de test pilote organisé |
| Implémentation des procédures de mesure de la qualité : anonymisation ? centralisation des données ? | Pas de décision sur l’anonymisation des indicateurs qualité ou de leur centralisation au niveau national |
| Incitants financiers et un cadre légal relatifs au transfert des patients après la phase aigue | Non disponibles |
Même si l’organisation des soins de l’AVC en Belgique a connu des avancées depuis le rapport du KCE de 2012, il subsiste encore un important potentiel d’amélioration. Les recommandations ont été appliquées de manière parcellaire.
3.2.2 Agrément des programmes de soins de base et spécialisés S1-S2 et reconnaissance ESO (Center ou Stroke Unit)
Nous disposons en Belgique d’une base de données décrivant les institutions hospitalières disponible sur le site health.belgium.be. Un aperçu par hôpital décrivant leurs caractéristiques (adresses, numéros de téléphone, nombre de lits, services médicaux et médico-techniques, programme de soins, fonctions,…) est accessible au public. Les données de contact, adresses et données d’agrément de ces institutions sont tenues à jour et actualisées par le service Data et Information Stratégique du SPF sur base des informations transmises par les entités fédérées. En effet, ce sont ces dernières qui délivrent les agréments aux hôpitaux depuis la 6e réforme de l’état.
Lors de la préparation de l’audit, nous avons constaté la difficulté d’obtenir une liste complète des hôpitaux agréés pour le programme de soins de base ou spécialisé de l’AVC (S1 ou S2) en Belgique.
Les hôpitaux ont également la possibilité d’être certifié par l’European Stroke Organisation (ESO) soit comme ESO « Stroke Unit » soit comme ESO « Center » pour une validité de 5 ans. Les hôpitaux belges certifiés sont identifiés via l’ESO Certification Map. 9 hôpitaux belges sont actuellement répertoriés.
Le questionnaire en ligne a permis de réaliser l’état des lieux des agréments et des certifications ESO à la date du 1er avril 2025. Les réponses des 96 hôpitaux sont reprises dans la Figure 3.3 suivante.
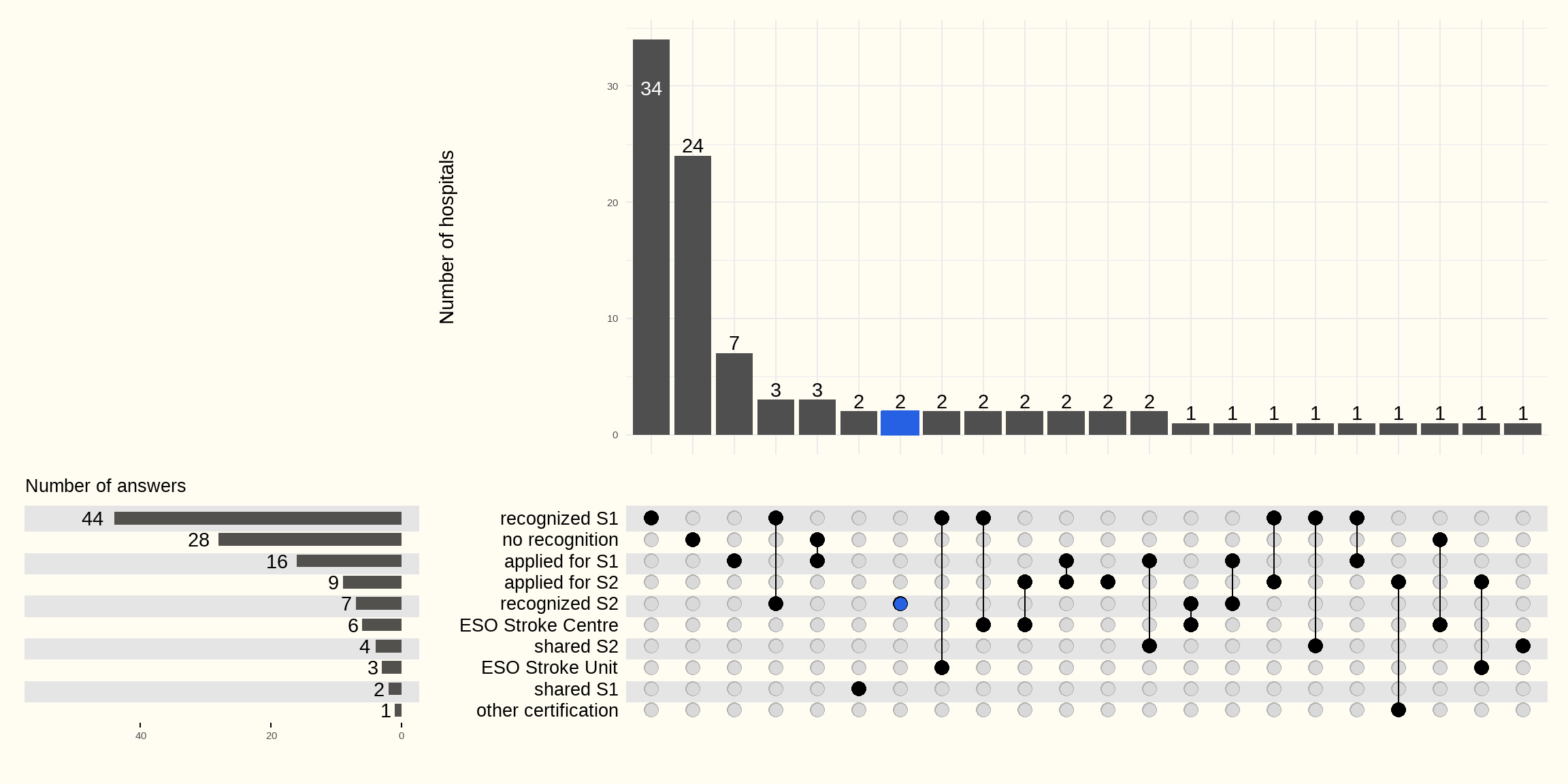
Au niveau de l’agrément pour le programme de soins de base « soins de l’AVC aigu » (S1), 44 hôpitaux sont agréés et 16 sont en attente d’une réponse.
7 hôpitaux sont agréés pour le programme de soins spécialisé « soins de l’AVC aigu impliquant des procédures invasives » (S2) et 9 sont en attente d’une réponse.
6 hôpitaux ont un agrément partagé : 2 hôpitaux pour le programme de soins de base S1 et 4 hôpitaux pour le programme de soins spécialisé S2. Pour la certification européenne ESO, 6 hôpitaux ont une reconnaissance comme «Center» et 3 hôpitaux comme « Stroke Unit ».
Le Table 3.1 ci-dessous compare les réponses des hôpitaux au questionnaire en ligne avec les données officielles disponibles.
En orange, les réponses des hôpitaux diffèrent des données disponibles sur le site web du SPF (juin 2025).
Les colonnes « Thrombolysis à ESO » correspondent aux réponses des hôpitaux obtenues par les questionnaires en ligne.
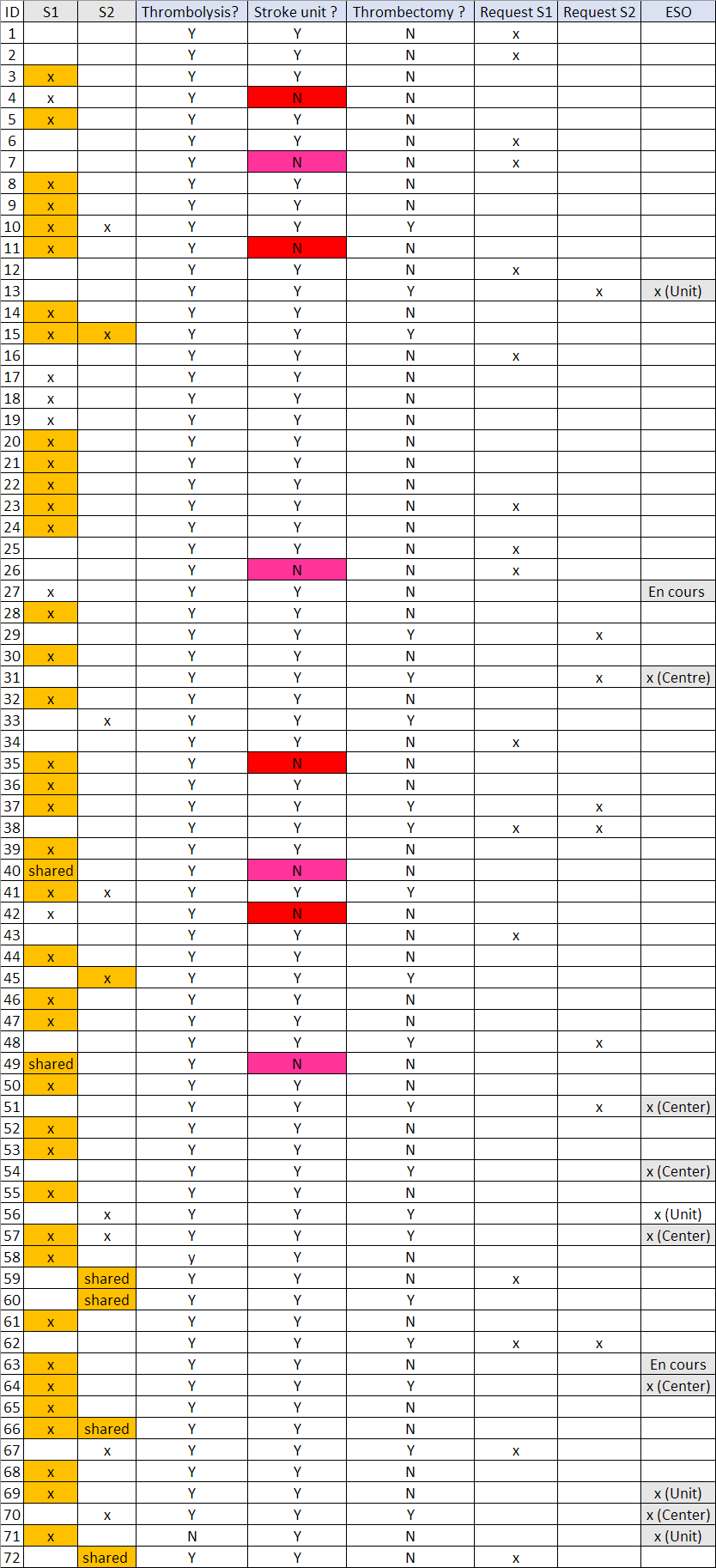
De nombreux hôpitaux rapportent qu’ils sont certifiés S1 mais cette information n’est pas accessible ni pour le public ni pour les médecins généralistes. 24 hôpitaux, sur base du questionnaire en ligne n’ont aucune reconnaissance et n’en ont pas demandé. Parmi ceux-ci, 2 ne réalisent ni thrombolyse, ni thrombectomie.
Ces listes ne sont pas disponibles au niveau des entités fédérées sur base de la consultation de leur site web.
Nous notons que 8 hôpitaux déclarent ne pas disposer de stroke unit, or, parmi eux, 4 sont agréés S1 et 4 autres sont en cours d’agrément S1 .
Dans le chapitre « Thrombectomie », nous montrons qu’il n’y a pas nécessairement de lien entre la réalisation de thrombectomie et l’agrément pour le programme de soin spécialisé des hôpitaux.
3.2.3 Registres
Des exemples de registres sont disponibles dans les pays qui nous entourent, par exemple : les registres suisse (Swiss Stroke Registry), allemand (German Stroke Registry), néerlandais (Dutch Acute Stroke Audit (DASA)) ou encore suédois (RIKSTROKE). Le registre web RES-Q comprend les données de 27 pays européens. Il s’agit d’une plateforme qui collecte, analyse, visualise et compare les pratiques et les résultats en matière de soins aux patients victimes d’AVC à travers le monde. La Belgique n’est pas reprise dans la liste des pays qui ont recours à RES-Q.
A l’heure actuelle, la Belgique ne dispose pas de registre national.
Au niveau de l’hôpital, à la question « Tenez-vous un registre des patients admis pour un accident vasculaire cérébral ? », 64 hôpitaux sur les 96 interrogés (66%) déclarent disposer d’un registre (Figure 3.4).
3.2.4 Indicateurs qualité proposés en Belgique
3.2.4.1 PAQS
La plateforme pour la qualité des soins (PAQS) soutient les institutions de soins bruxelloises et wallonnes dans l’amélioration de la qualité des service de santé en fournissant des formations, des accompagnements ciblés et des indicateurs pertinents (thèmes : engagement du personnel, expérience des usagers, …). A l’heure actuelle, le thème de l’AVC n’a pas encore été traité.
3.2.4.2 VIKZ
En Flandre, pour différents thèmes, dont l’AVC dans les hôpitaux généraux, le Vlaams Instituut voor Kwaliteit van Zorg (VIKZ) offre une plateforme publique fournissant des indicateurs qualité issus d’une grande partie des hôpitaux flamands. La participation des hôpitaux flamands se fait sur base volontaire.
Depuis quelques années, le VIKZ a développé, avec un groupe d’experts de diverses disciplines médicales et infirmières, un ensemble d’indicateurs qui permettent de cartographier la qualité des soins de l’AVC. Le groupe d’experts a également déterminé des normes de qualité basées sur des études internationales. La plupart des indicateurs sont calculés à partir des données administratives et médicales disponibles (RHM) et des données de soins de santé issues de l’assurance maladie obligatoire (centralisées par l’Agence Intermutualiste ou IMA).
Depuis plusieurs années, le site web du VIKZ a mis à disposition du grand public les indicateurs spécifiques au trajet de soins de l’AVC en Flandre. Le patient peut dès lors comparer les hôpitaux entre eux pour les différents indicateurs sélectionnés. Une attention particulière a été donnée au rendu visuel des différents scores attribués aux hôpitaux.
Les indicateurs et résultats publiés sont repris ci-après :
- Indicateur concernant le délai de traitement par thrombolyse : pourcentage de séjours (avec comme diagnostic principal un accident vasculaire cérébral ischémique ou un accident ischémique transitoire à l’admission) pour lesquels la thrombolyse intraveineuse a été débutée le jour de l’admission ou le lendemain (données administratives 2018 à 2020). Certains hôpitaux ont choisi de ne pas participer à cet indicateur.
- Indicateur de la rapidité du traitement par thrombolyse : pourcentage de patients ayant subi un accident vasculaire cérébral ischémique ou un accident ischémique transitoire chez lesquels le délai écoulé entre l’arrivée à l’hôpital et l’administration du premier bolus d’un agent thrombolytique est inférieur à 30 minutes (donnée fournie par l’hôpital de 2018 à 2023). Certains hôpitaux ont choisi de ne pas participer à cet indicateur.
D’autres indicateurs sont calculés sur bases de données administratives de 2018 à 2020. Tous les hôpitaux flamands ne sont pas représentés.
- Indicateurs de complications post-AVC : pourcentage de séjours avec un diagnostic principal d’accident vasculaire cérébral ischémique ou d’hémorragie intracérébrale, et avec :
- un diagnostic de pneumonie de déglutition non présent à l’admission
- un diagnostic d’infection des voies urinaires non présent à l’admission
- Indicateur de risque de mortalité : pourcentage ajusté en fonction du risque de patients décédés dans les 30 ou 90 jours suivant une première admission pour accident vasculaire cérébral ischémique ou hémorragie intracérébrale non traumatique (diagnostic principal) présents à l’admission
3.2.4.3 Pay For Performance
Le programme Pay For Performance (P4P), au sein de son programme 2020, avait étudié la mortalité de l’AVC ischémique. Toutefois, en raison des mesures spéciales prises pour le COVID-19, le groupe d’experts du Belgian Stroke Council n’a pas pu rendre un avis final pour cet indicateur. Aucun incitant financier n’a été accordé pour cet indicateur dans le cadre du programme P4P 2020. Les résultats ont été communiqués aux hôpitaux à titre uniquement informatif dans le rapport de feedback individuel. Depuis 2020, à notre connaissance, cet indicateur n’a plus été enregistré.
3.2.5 Évolution du nombre de séjours STROKE en Belgique
3.2.5.1 Cellule technique
| Year | Level of severity | Number of stays | Annual % of stays | Average age | Average duration invoiced | Average amount in daily price recalculated at 100% | Average amount of pharmaceutical products | Average amount fees | Average total amount |
|---|---|---|---|---|---|---|---|---|---|
| 2021 | Minor | 1517 | 10.48 | 67 | 5.8 | 3147.7 | 83.84 | 1362.97 | 4594.51 |
| 2021 | Moderate | 7763 | 53.62 | 73 | 11.0 | 5624.0 | 158.55 | 1803.52 | 7586.11 |
| 2021 | Major | 3915 | 27.04 | 78 | 19.0 | 9720.8 | 306.81 | 2502.85 | 12530.41 |
| 2021 | Extreme | 1283 | 8.86 | 78 | 27.9 | 15013.6 | 635.05 | 3845.29 | 19493.90 |
| 2021 | TOTAL | 14478 | 100.00 | 74 | 14.1 | 7304.4 | 233.04 | 2127.40 | 9664.88 |
| 2022 | Minor | 2275 | 15.60 | 70 | 5.4 | 3315.2 | 87.22 | 1348.81 | 4751.21 |
| 2022 | Moderate | 7420 | 50.89 | 73 | 11.5 | 6359.1 | 183.96 | 1874.52 | 8417.58 |
| 2022 | Major | 3785 | 25.96 | 77 | 22.0 | 11996.0 | 320.06 | 2793.36 | 15109.41 |
| 2022 | Extreme | 1101 | 7.55 | 78 | 28.4 | 16636.7 | 767.12 | 4241.68 | 21645.47 |
| 2022 | TOTAL | 14581 | 100.00 | 74 | 14.5 | 8123.5 | 248.23 | 2209.76 | 10581.46 |
Ces données montrent une augmentation du pourcentage de séjours avec SOI 1 de 10,48 % en 2021 à 15,6 % en 2022 avec une diminution de la durée moyenne de séjour facturée de 5,8 jours en 2021 à 5,4 jours en 2022. Entre 2021 et 2022, les séjours avec SOI 2, 3 et 4 montrent une diminution du pourcentage de séjours avec une augmentation de la durée de séjour pour chaque SOI. Le montant moyen en prix de journée passe de 7304,40 € en 2021 à 8123,50 € en 2022 pour tous les séjours, quel que soit le SOI.
3.2.5.2 Belgique en bonne santé
Selon les dernières données disponibles publiées en août 2024 sur le site Vers une Belgique en bonne santé :
- En 2018, 0,7 % de la population âgée de 15 ans et plus a déclaré avoir été victime d’un accident vasculaire cérébral au cours de l’année écoulée. Ce pourcentage augmente avec l’âge, atteignant 1,7 % chez les personnes âgées de 65 ans et plus.
- Chez les personnes âgées de 65 ans et plus, la prévalence autodéclarée des accidents vasculaires cérébraux était plus élevée chez les hommes dans les trois régions.
- En 2021, le nombre de personnes ayant reçu un diagnostic d’accident vasculaire cérébral aigu est estimé à 18 550 en Belgique (161 cas pour 100 000 habitants).
- Entre 2016 et 2021, l’incidence ajustée selon l’âge de l’accident vasculaire cérébral aigu a diminué chez les hommes et les femmes, avec respectivement 11 % et 15 %.
3.2.5.3 Rapports INAMI 2024
Nous disposons également de 3 rapports INAMI sur le thème de l’AVC. Les données analysées sont des codes de nomenclature facturés par les neurologues en 2024 :
- AVC- Diagnostic et plan de traitement (27081 codes facturés en 2024)
- AVC-Plan de soins (20997 codes facturés en 2024)
- AVC- Thrombectomie (1610 patients en 2024, données internes)
3.2.6 Séjours STROKE en Belgique
3.2.6.1 Nombre de séjours en 2021 et 2022
31 499 séjours répondent aux critères d’inclusion et d’exclusion de l’audit STROKE et ont été retenus pour les analyses ultérieures. Ces séjours ont eu lieu dans 97 hôpitaux belges (en raison d’une fusion en 2022, le questionnaire STROKE n’a été envoyé qu’à 96 hôpitaux en 2025).
| Year | Hospitals | Stays |
|---|---|---|
| 2021 | 97 | 15637 |
| 2022 | 97 | 15862 |
| Sum | 31499 |
3.2.6.2 Répartition des séjours sélectionnés par hôpital
La Figure 3.5 ci-dessous montre la répartition des 31 499 séjours STROKE par hôpital (somme des séjours en 2021 et des séjours en 2022). Le nombre de séjours par hôpital varie entre 19 et 947.
3.2.6.3 Nombre de séjours 2024 rapportés par les hôpitaux via le questionnaire en ligne
Pour les 96 hôpitaux interrogés, la Figure 3.6 suivante indique le nombre de séjours, en 2024, avec un diagnostic d’accident vasculaire cérébral ischémique (AIT exclus) rapportés par hôpital. Le nombre de séjours varie entre 6 et 876 en 2024.
3.2.6.4 Séjours 2021-2022 et caractéristiques liées aux patients
3.2.6.4.1 Age et sexe
L’histogramme des âges à l’admission est repris dans la Figure 3.7 ci-dessous.
Un pic d’admission est constaté dans la tranche d’âge 80-85 ans.
Le risque d’AVC augmente avec l’âge, mais les AVC peuvent survenir à tout âge.
Le Table 3.4 ci-dessous montre que 55 % des séjours (17 282 séjours) concernent des patients de 75 ans ou plus. Dans cette catégorie d’âge, plus de femmes (56 %, 9 865 séjours) que d’hommes (44 %, 7 417 séjours) ont été admis pour un AVC ischémique.
Au total, plus d’hommes que de femmes ont été admis pour un accident vasculaire cérébral ischémique au cours de la période étudiée.
| Female | Male | Sum | |
|---|---|---|---|
| Age<75 | 5338 | 8879 | 14217 |
| Age>=75 | 9865 | 7417 | 17282 |
| Sum | 15203 | 16296 | 31499 |
| Female | Male | Sum | |
|---|---|---|---|
| Age<75 | 0.17 | 0.28 | 0.45 |
| Age>=75 | 0.31 | 0.24 | 0.55 |
| Sum | 0.48 | 0.52 | 1.00 |
3.2.6.5 Séjours 2021-2022 : caractéristiques liées aux séjours 2021-2022
3.2.6.5.1 Diagnostic principal (DP)
La Figure 3.8 ci-dessous montre la répartition des diagnostics principaux issus du manuel de codage ICD-10-BE dans la catégorie I63, selon les 4 premiers caractères, pour la somme des séjours 2021-2022.
Au total, 21 % des séjours (6 611 séjours) ont un enregistrement de DP non spécifique I63.9- «cerebral infarction, unspecified».
3.2.6.5.2 Length of stay (LOS): Durée de séjour totale
Les durées de séjour (LOS) ont été calculées sur base des journées facturées.
3.2.6.5.2.1 LOS : durée de séjour nationale et par hôpital (moyenne et médiane)
Chaque point représente un hôpital :
- Boxplot (partie supérieure de la figure) : durée médiane de séjour par hôpital
- Boxplot (partie inférieure de la figure) : durée moyenne de séjour par hôpital
Deux hôpitaux se distinguent comme outliers pour leur durée moyenne de séjour.
Les lignes verticales rouges dans la Figure 3.9 indiquent la durée médiane nationale de séjour (boxplot partie supérieure de la figure) et la durée moyenne nationale de séjour (boxplot partie inférieure de la figure).
- Durée médiane de séjour : 7,0 jours
- Durée moyenne de séjour : 14,6 jours
3.2.6.5.2.2 LOS: durée moyenne de séjour par SOI
La Figure 3.10 ci-dessous reprend les durées moyennes de séjour nationale et par hôpital, par Severity of Illness (SOI).
Du SOI 1 à 4, les durées moyennes de séjour nationales sont de 6 jours pour le SOI 1, 11.9 jours pour le SOI2, 21.4 jours pour le SOI 3 et 27.8 jours pour le SOI 4. Chaque hôpital peut s’identifier pour chaque catégorie de SOI.
Un hôpital est systématiquement un outlier pour les SOI 1 à 3.
3.2.6.5.3 LOS : durée de séjour de la phase aiguë
Les durées de séjours présentées ci-dessous ne tiennent compte que du séjour en lits aigus. La partie du séjour en lits Sp a été exclue. Les hôpitaux peuvent dès lors plus facilement se comparer entre eux pour la période aiguë.
3.2.6.5.3.1 LOS : durée de séjour nationale et par hôpital (moyenne et médiane)
Chaque point représente un hôpital :
- Boxplot (partie supérieure de la figure) : durée médiane de séjour par hôpital
- Boxplot (partie inférieure de la figure) : durée moyenne de séjour par hôpital
Un hôpital se distingue comme outlier pour la durée moyenne de séjour.
Les lignes verticales rouges dans la Figure 3.11 indiquent la durée médiane nationale de séjour (boxplot partie supérieure de la figure) et la durée moyenne nationale de séjour (boxplot partie inférieure de la figure).
- Durée médiane de séjour : 6,0 jours
- Durée moyenne de séjour : 9,2 jours
3.2.6.5.3.2 LOS : durée moyenne de séjour en phase aigue par SOI
La Figure 3.12 ci-dessous reprend les durées moyennes de séjour, par hôpital et nationale, par Severity of Ilness (SOI) de la phase aiguë.
Du SOI 1 à 4, les durées moyennes de séjour nationales sont de 4.9 jours pour le SOI 1, 7.5 jours pour le SOI 2, 12.4 jours pour le SOI 3 et 18.1 jours pour le SOI 4. Chaque hôpital peut s’identifier dans chaque catégorie de SOI. Les outliers sont tous des hôpitaux différents.
3.2.6.6 Proportion de séjours avec passage SI
Le Table 3.6 ci-dessous montre la proportion des séjours sélectionnés avec passage par les soins intensifs (Intensive Care (IC)). 12 % des séjours vont aux soins intensifs et y restent en moyenne 2,4 jours. La durée moyenne de séjour est de 4 jours en plus si le séjour comprend un passage aux soins intensifs.
| Number_of_stays | % | Mean IC (days) | Mean LOS (days) | |
|---|---|---|---|---|
| No intensive care | 27679 | 88 | 0 | 14 |
| Intensive care | 3820 | 12 | 2.4 | 18 |
| Total | 31499 | 100 |
Le Table 3.7 ci-dessous montre le délai entre l’admission à l’hôpital et l’entrée aux soins intensifs.
| Admission delay IC (days) | Number of stays | Mean IC (days) | Mean LOS (days) |
|---|---|---|---|
| 0 | 2278 | 2.4 | 17 |
| 1 | 1161 | 2 | 15 |
| Total | 3820 |
La majorité (90 %) des séjours qui vont aux soins intensifs y entrent le jour de leur admission (60 %) ou le lendemain (30 %).
3.2.6.7 Proportion de séjours avec passage en lits Sp
86 % des séjours stroke sélectionnés en 2021 et 2022 concernent exclusivement des séjours en lit aigu. Les patients y restent en moyenne 9 jours (Table 3.8).
13 % des séjours se passent en lit aigu et lit Sp. Ces séjours ont une durée moyenne de séjour de 53 jours.
Seul 0,3 % des séjours ne vont que dans un lit SP avec une durée moyenne de séjour de 31 jours. L’index de lit de 29 séjours (0,1 %) n’est pas connu.
| Type of stays of beds | Number of stays | % | Mean LOS (days) |
|---|---|---|---|
| Acuut | 27205 | 86.4 | 9 |
| Acuut -Sp | 4168 | 13.2 | 53 |
| Sp | 97 | 0.3 | 31 |
| Onbekend | 29 | 0.1 | 13 |
| Total | 31499 | 100 | 15 |
Le Figure 3.13 montre le type de lit occupé par les séjours stroke. Le « nb_of_stays » est repris à titre indicatif, un même patient pouvant occuper plusieurs types de lit lors de son séjour.
Le calcul du nombre de lit tient compte du taux d’occupation normatif de 80 % pour un lit aigu et 90 % pour un lit SP.
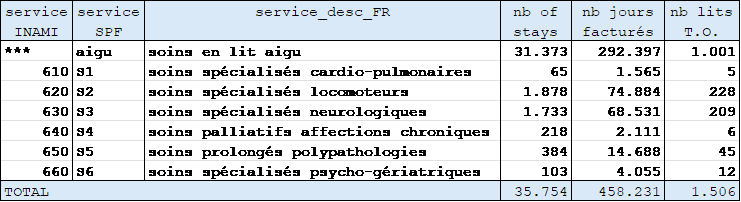
Ce sont essentiellement les services S2 et S3 qui sont concernés par les séjours stroke.
3.2.7 Mortalité
3.2.7.1 Mortalité : situation en Belgique
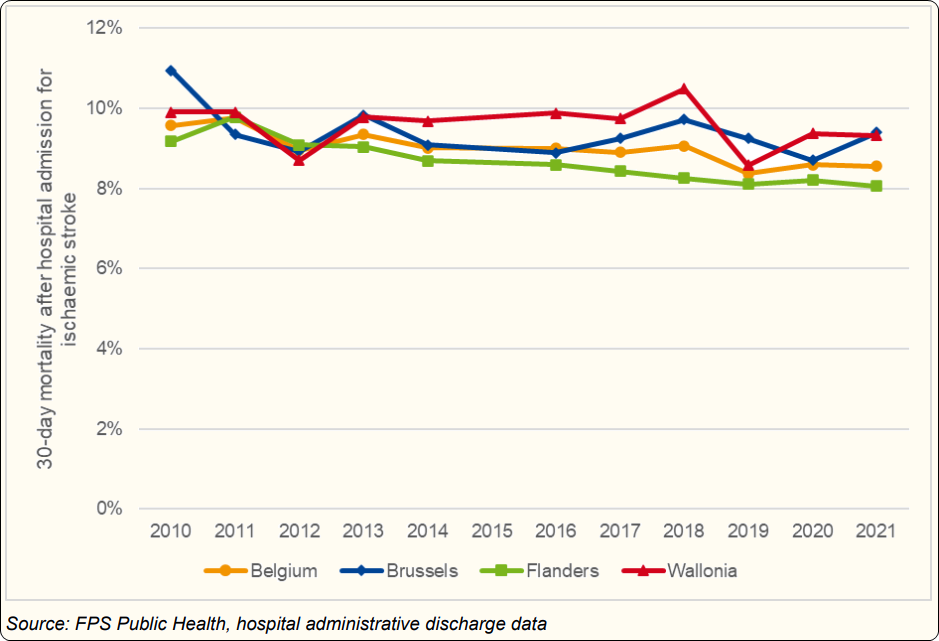
Selon le dernier rapport du KCE 2024 « Performance du système de santé belge », les données de 2021 montrent que la Flandre a un taux de mortalité à 30 j après AVC ischémique plus faible (8,1 %) que la Wallonie (9,3 %) ou Bruxelles (9.4 %)(Figure 3.14)
3.2.7.2 Mortalité au sein des séjours sélectionnés 2021 - 2022
La Figure 3.15 ci-dessous montre la mortalité par hôpital. La mortalité varie entre hôpitaux de 3 à 30 %
3.3 Priorités des hôpitaux interrogés
Les hôpitaux ont été interrogés sur les priorités pour améliorer la prise en charge des patients avec AVC en Belgique.
Le Table 4.1 ci-dessous reprend la fréquence des priorités citées par 94 hôpitaux.
| Answer | Number of hospital |
|---|---|
| stroke recognition | 43 |
| stroke organisation | 32 |
| financial incentive | 26 |
| HC prevention | 24 |
| pre-notification | 22 |
| rehabilitation | 21 |
| team | 21 |
| quality | 20 |
| training | 16 |
| care pathway | 12 |
| imaging | 12 |
| register | 11 |
| other | 10 |
| telemedicine | 5 |
| NA | 2 |
La première priorité est la sensibilisation du public et des acteurs de la chaîne de soins préhospitalière à la reconnaissance des signes d’un AVC. La deuxième priorité est l’organisation de la filière des soins. La prévention primaire et secondaire des facteurs de risque cardio-vasculaires occupe la 4e place. Les hôpitaux attirent l’attention sur les incitants financiers à prévoir (dont le financement spécifique de la stroke unit), de même que l’amélioration de la phase de pré-notification, la filière de revalidation, la notion de pénurie notamment de neurologues, et les éléments liés à la qualité. Le recours à un registre national n’est cité que par 11 hôpitaux.
Health care prevention (HC prevention) :
- Renforcer la prévention primaire des maladies cardiovasculaires
- Éducation du patient et de sa famille à la prévention secondaire
- Plusieurs hôpitaux citent la fonction de « coach AVC »
Stroke recognition :
- Campagnes d’information pour les citoyens
- Information des médecins généralistes et des ambulanciers
- Éducation de certains patients appartenant à des groupes à risque, par exemple les patients diabétiques
- Information intégrée dans le programme scolaire
Pre-notification :
- Optimalisation de la filière préhospitalière : systématiser et structurer la pré-notification par exemple en activant le protocole AVC en cas de FAST positif dans l’ambulance
- Introduction plus large des véhicules PIT/SMUR au niveau du réseau
- Amélioration du triage 112 : orientation ciblée des ambulances vers un hôpital disposant d’une stroke unit en cas de suspicion d’AVC
- Amélioration du réseau de communication opérationnel national via le 112 (ASTRID ?)
- Amélioration de l’efficacité des transports entre hôpitaux agréés S1 et S2
Financial incentive :
- Reconnaître et financer les réseaux de soins pour les AVC supra régionaux (exemple IctusNET)
- Financement des stroke unit (personnel infirmier, kinésithérapeute, ergothérapeute, logopède, assistante sociale et honoraires de supervision du trajet de soins AVC par le neurologue)
- Honoraires d’évaluation et de coordination des soins pour les neurologues des centres S1 et S2
- Remboursement du soutien psychologique post-AVC
- Financement d’un « coach AVC » (lien entre le patient d’une part, le neurologue et le médecin de réadaptation d’autre part)
- Financement de l’éducation thérapeutique des patients et de leurs aidants proches
- Amélioration du remboursement des médicaments antiagrégants plaquettaires en plus du clopidogrel et de l’aspirine
- Amélioration du financement des soins post-hospitaliers
- Participation au système de reporting (registre) qui devrait faire l’objet d’une valorisation financière
- Investissements ciblés dans les soins chroniques et les soins de réadaptation des AVC (par exemple : lit de coma/réadaptation)
Care pathway :
- Protocoles de prise en charge de l’AVC
- Amélioration du tri aux urgences
Register :
- Création d’un registre national
- Automatisation des enregistrements
Training :
- Augmentation de la formation de toute la filière de soins : médecins généralistes, service des urgences, ambulancier, personnel soignant hospitalier (infirmier unité stroke, etc ..)
- Formation en neurologie de quatre à six mois à rendre obligatoire au cours de la formation des urgentistes
- Formation des radiologues à l’interprétation des CT-scans de perfusion
Stroke organisation :
- Mise en œuvre de l’AR du 19 avril 2014 et reconnaissance des réseaux de soins ainsi que des programmes de soins agréés S1-S2
- Structuration nationale des trajets de soins et des réseaux S1–S2 fondée sur des critères sanitaires objectifs : performance et proximité (et non selon des logiques de groupe hospitalier ou de territoire administratif)
- Mutualisation de l’accès de la population à une expertise neurovasculaire 24/7 en phase (hyper)aiguë notamment pour améliorer l’accès aux traitements de revascularisation précoce (thrombolyse et thrombectomie)
- Protocoles uniformisés et interconnectés via des systèmes de télémédecine
- Développement des programmes de soins basés sur des guidelines
- Mise en place de transports interhospitaliers rapides
Telemedicine :
- Consultations vidéo : depuis les soins ambulatoires ou de l’ambulance, permettant aux urgentistes et aux neurologues d’obtenir des informations (par exemple : les antécédents) et les résultats d’un examen clinique
- Déploiement de la télésurveillance et des soins à distance
Rehabilitation :
- Réduction des délais d’attente dans les centres de réadaptation
- Investissements ciblés dans les soins chroniques et la revalidation des AVC
- Création d’un centre de revalidation supplémentaire dans la région de Namur
- Renforcement des soins primaires pour améliorer la continuité des soins et le suivi post-AVC
- Soutien d’une rééducation transmurale précoce, intensive et axée sur les résultats, débutant dans les 24 heures suivant l’AVC
- Initiation d’une réadaptation multidisciplinaire par le neurologue lui-même (nomenclature K)
Team :
- Augmentation du nombre d’infirmiers et de neurologues
- Incitation des neurologues à participer aux gardes hospitalières
- Augmentation des ressources pour la logopédie, la physiothérapie et l’ergothérapie, tant au sein de l’hôpital que dans le milieu ambulatoire
Imaging :
- Accès à un CT-scan perfusion sur chaque site
- Amélioration de l’accès à l’IRM aux urgences et de l’accessibilité au PACS pour des médecins externes
Quality :
- Élaboration des guidelines, indicateurs, et protocoles nationaux
- Uniformisation des dossiers médicaux électroniques
- Mise en œuvre d’un benchmarking régional, national et international
- Passage d’un modèle de paiement basé sur la performance à un modèle de paiement axé sur la qualité
- Elaboration d’un plan national solide – aligné avec le Plan d’action européen contre les AVC (SAP-E)
- Intégration des perspectives du patient et de sa famille dans l’amélioration des processus de soins
- Mise à disposition d’un outil permettant l’échange instantané et sécurisé des données cliniques, radiologiques et logistiques entre les hôpitaux agréés S1, S2 et services préhospitaliers
Other :
- Accès au traitement garanti (éviter une pénurie de thrombolytiques)
- Amélioration de la garde commune (région de Namur)
- Création d’une convention AVC (parcours de réhabilitation)
- Transport inter-hospitalier plus rapide (PIT)
- Déploiement de l’intelligence artificielle dans les hôpitaux pour faciliter le recueil de données
3.3.1 Données socio-économiques
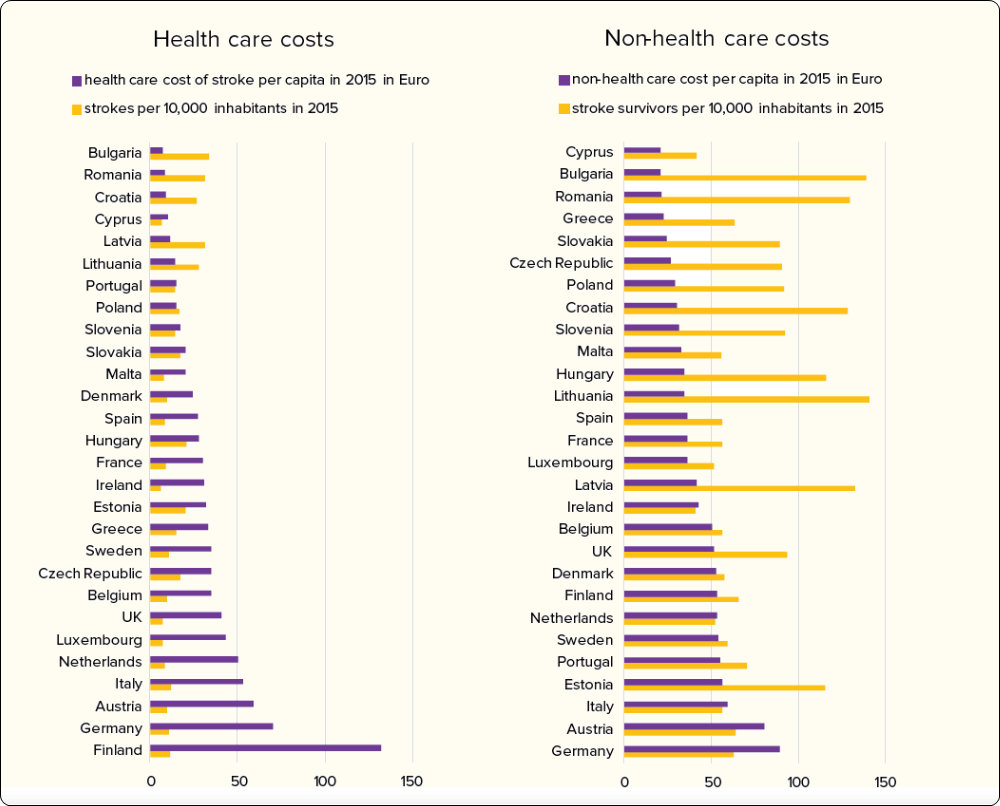
3.3.1.1 Impact financier en Europe et en Belgique
3.3.1.2 Le fardeau de l’AVC en Belgique
Au-delà de la mortalité, il est important de prendre en compte également l’invalidité liée à cette pathologie.
La mesure utilisée en économie de la santé est ce qu’on appelle les DALYs (Disability Adjusted Life Years).
La base de données de Sciensano BeBOD (Belgian Burden of Disease), fournit cette mesure pour différentes pathologies. Cette mesure est la somme de 2 données :
- Les années de vie perdues (YLL, Years of Life Lost). Ce terme reflète les cas où le patient a perdu la vie. Il est calculé sur base de l’espérance de vie résiduelle à l’âge au moment de la mort du patient.
- Les années de vie avec invalidité (YLD, Years Lived with Disability). Ce terme reflète le caractère invalidant de la pathologie.
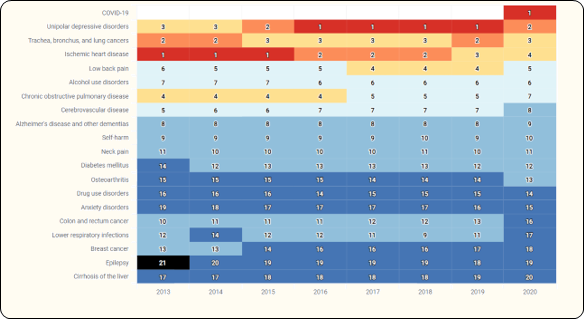
La Figure 3.17 ci-dessous montre que les AVC figurent parmi les 5e à 8e principales causes d’années de vie perdues ajustées à l’invalidité(Robby De Pauw et al., s. d.).