| Category | n |
|---|---|
| patient autonomy | 91 |
| psychological changes | 71 |
| communication problems | 89 |
| cognitive problems | 81 |
| motor impairments | 91 |
| vision | 79 |
| visual neglect | 85 |
| hearing | 52 |
| fatigue | 50 |
| risk of pressure sores | 94 |
8 Revalidation
8.1 Introduction
La rééducation après un accident vasculaire cérébral (AVC) comprend plusieurs aspects. Après un AVC, une évaluation médicale complète du patient doit être réalisée, incluant la cognition (attention, mémoire, perception spatiale, apraxie de la parole, perception…), la vision (en urgence), l’audition (dans les six semaines suivant l’AVC), le tonus musculaire, la force, la sensibilité et l’équilibre.
Il faut également tenir compte de la fatigue, des aspects psychologiques tels que l’anxiété, la dépression, le syndrome de stress post-traumatique et des problèmes de communication (Stroke rehabilitation in adults Nice guideline NG236).
Il est recommandé d’évaluer la situation à l’aide d’instruments de mesure standardisés.
L’enquête menée dans 96 hôpitaux montre dans quelle mesure les différents aspects sont pris en compte lors de l’évaluation du patient victime d’un AVC (voir Table 8.1):
- risque d’escarres (systématiquement dans 94 % des hôpitaux)
- autonomie du patient (91 %)
- limitations motrices (91 %)
- troubles cognitifs (81 %)
- problèmes de communication (89 %)
- négligence visuelle (85 %)
- vision (79 %)
- changements psychologiques (71 %)
- audition (52 %)
- fatigue (50 %)
Il existe également une forte variation entre les hôpitaux :
- 4 hôpitaux évaluent systématiquement tous les aspects avec un instrument validé chez un patient victime d’un AVC
- 7 hôpitaux n’utilisent aucun instrument validé pour aucun aspect, dont 2 (sans stroke unit) n’évaluent systématiquement aucun aspect.
La coordination de la revalidation est prioritaire. L’objectif est de laisser sortir le patient dès qu’il est capable de se transférer (éventuellement avec de l’aide) du lit à la chaise. Si nécessaire, une orientation vers un service de revalidation est indiquée.
La littérature décrit cinq phases de récupération (Kwakkel et al. 2023):
- Phase hyperaiguë : de 0 à 24 heures après le début de l’AVC
- Phase aiguë : entre le 1er et le 7e jour
- Phase subaiguë précoce : entre le 7e jour et 3 mois
- Phase subaiguë tardive : entre 3 et 6 mois
- Phase chronique : à partir de 6 mois après l’AVC
Non seulement le patient, mais aussi les membres de la famille ou les aidants sont impliqués dans la rééducation (Supporting adult carers Nice guideline NG150). Outre une formation sur la gestion des troubles de la déglutition, la mobilité, la toilette, l’habillage, les soins personnels et l’alimentation, ils ont besoin d’informations sur les changements émotionnels possibles et la manière d’y faire face. Il peut également être nécessaire d’évaluer les adaptations requises au domicile par une visite à domicile.
Les directives actuelles sont de rééduquer 5 fois par semaine pendant 3 heures par jour (kinésithérapie, ergothérapie, logopédie). L’organisation doit tenir compte des besoins de transport du patient. Si le patient ne choisit pas une rééducation aussi intensive, il doit bénéficier d’une rééducation moins intensive au moins 5 fois par semaine.
8.2 Définition
La rééducation est définie par l’OMS comme « a set of measures that assist individuals, who experience or are likely to experience disability, to achieve and maintain optimal functioning in interaction with their environments”. Cette définition générale couvre plusieurs domaines neurologiques tels que la motricité, la cognition et la communication, mais les principes spécifiques de la revalidation motrice ne sont pas décrits.
L’European Stroke Organisation (ESO) (Kwakkel et al. 2023) a développé une définition consensuelle européenne de la rééducation motrice après un AVC :
Définition de la revalidation motrice après un AVC (ESO)
La rééducation motrice est un processus impliquant les personnes victimes d’un AVC afin d’améliorer leur fonction motrice, leur capacité d’activité et leurs performances dans la vie quotidienne. Elle est nécessaire pour toutes les personnes présentant une limitation motrice résiduelle. L’objectif est d’améliorer leur fonctionnement, leur indépendance et leur participation.
La rééducation motrice vise à réduire les limitations motrices et à améliorer la fonction lors des activités par des mécanismes dépendant de l’apprentissage et de l’expérience. Le parcours de récupération motrice et fonctionnelle varie selon les patients et les stades de récupération. Aux stades précoces, la récupération comportementale de la fonction motrice dépend des mécanismes sous-jacents de récupération neurologique spontanée. À des stades ultérieurs, des améliorations fonctionnelles supplémentaires peuvent être obtenues par des compensations.
La rééducation motrice est guidée par une évaluation régulière de la fonction motrice et de l’activité à l’aide de mesures consensuelles, y compris les résultats rapportés par le patient. Les résultats sont discutés avec le patient et ses aidants pour fixer des objectifs personnels.
L’élément central de la rééducation motrice comprend des principes de contrôle moteur où les patients apprennent à optimiser et à adapter leur fonctionnement moteur, sensoriel et cognitif par un entraînement approprié, répétitif, ciblé, progressif, axé sur la tâche et le contexte.
La rééducation motrice aide les personnes victimes d’un AVC à maximiser leur santé, leur bien-être et leur qualité de vie.
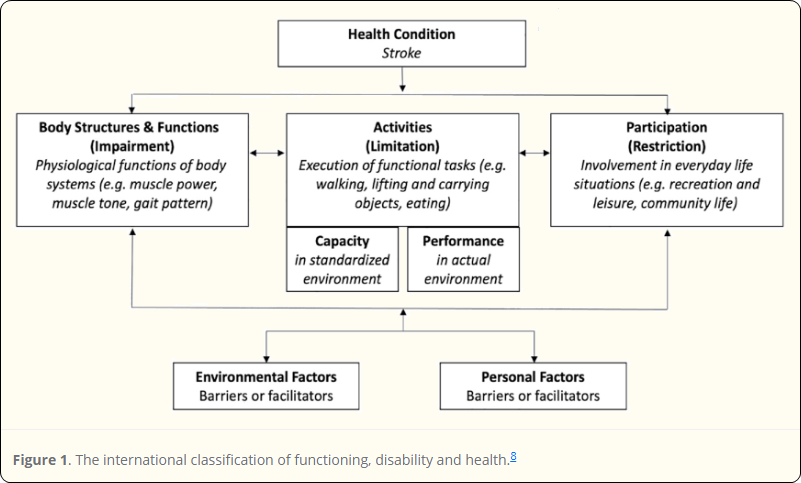
En général, le terme « récupération motrice » désigne la récupération du comportement après un AVC, où les mouvements ou les tâches sont exécutés comme avant l’AVC. Cette « véritable récupération » est supposée refléter des processus biologiques spontanés qui se produisent au cours des premiers jours et semaines suivant l’AVC. Les composantes neurales périphériques, telles que la spasticité, et les effets mécaniques comme la perte de volume musculaire, une rigidité passive accrue des tendons et des tissus mous, peuvent limiter cette récupération comportementale et obliger les patients à compenser leurs performances motrices après un AVC.
Le terme « compensation » désigne l’exécution de mouvements ou de tâches avec des schémas moteurs atypiques au détriment de la qualité du mouvement, ou l’exécution de tâches avec un autre membre.
8.3 En pratique
La revalidation commence dans la stroke unit. Si une rééducation de longue durée est nécessaire, le patient est admis dans un lit chronique. Les lits chroniques (Sp) sont destinés à des séjours hospitaliers prolongés ou à des patients nécessitant un traitement chronique.
Index Sp1 pour les maladies cardio-pulmonaires, Sp2 pour les troubles locomoteurs, Sp3 pour les troubles neurologiques, Sp 4 pour les soins palliatifs, Sp5 pour les polypathologies chroniques et Sp6 pour les troubles psychogériatriques.
Cette prise en charge de longue durée est décrite sur le site de l’INAMI. Pour les affections locomotrices et neurologiques, une intervention est prévue pour les frais de traitement dans les centres de rééducation fonctionnelle. La rééducation fonctionnelle proposée dans ces centres améliore la santé, l’autonomie et le bien-être psychologique, afin que la réintégration sociale et professionnelle se fasse dans les meilleures conditions possibles. L’INAMI intervient dans les frais de ces traitements. Dans ces centres, le patient est traité en ambulatoire ou en hospitalisation.
La maladie « AVC » est prise en compte pour la rééducation fonctionnelle dans le cadre d’une convention entre l’INAMI et l’établissement de rééducation fonctionnelle (lésion cérébrale causant des troubles neuromoteurs graves ou des troubles graves du langage ou d’autres troubles neuropsychologiques graves). L’AVC fait partie du groupe A2, avec une période maximale de rééducation de 2 ans.
8.4 Revalidation locomotrice
La revalidation locomotrice est accompagnée d’une évaluation régulière de la fonction et de l’activité motrice à l’aide de mesures consensuelles, y compris les résultats rapportés par le patient (PROM). Pour établir des objectifs personnels, il est important de discuter les résultats avec le patient et ses aidants.
L’ESO recommande une évaluation précoce dans la première semaine, suivie d’évaluations à 4 semaines, 3 mois et 6 mois après l’AVC, car ces moments correspondent à des transitions importantes dans les processus biologiques qui sous-tendent la récupération (Kwakkel et al. 2023).
Le traitement par kinésithérapie et physiothérapie a été analysé en recherchant les codes de nomenclature concernés dans les séjours classique sélectionnés .
“A.R. 21.2.2014” (en vigueur 1.5.2014) “Art. 7. § 1er Prestations relevant de la compétence des kinésithérapeutes:” “A.R. 21.2.2014” (en vigueur 1.5.2014) + “A.R. 17.10.2016” (en vigueur 1.1.2017) annulé par l’Arrêt n°245.099 du 4 juillet 2019 du Conseil d’Etat (M.B.16.7.2019) + “A.R. 9.5.2021” (en vigueur 1.6.2021) “1° Prestations dispensées aux bénéficiaires non visés par le 2°, 3°, 4°, 5°, 6°, 7° ou 8 du présent paragraphe.” “A.R. 21.2.2014” (en vigueur 1.5.2014) + “A.R. 9.5.2021” (en vigueur 1.6.2021) “I. a) Prestations effectuées au cabinet du kinésithérapeute, situé en dehors d’un hôpital ou d’un service médical organisé.”
Tous les codes de nomenclature relevant de cet article ont été retenus.
“A.R. 27.9.2009” (en vigueur 1.12.2009) “SECTION 10. - Médecine physique et réadaptation.” “A.R. 22.1.1991” (en vigueur 1.1.1991) + “A.R. 17.7.1992” (en vigueur 1.1.1991) + “A.R. 22.6.2004” (en vigueur 1.8.2004) “Art. 22. Sont considérées comme prestations qui requièrent la qualification de médecin spécialiste en médecine physique et en réadaptation (O) :
Tous les codes de nomenclature relevant de cet article ont été retenus.
558445 (hosp) |
Revalidatie samen met ergotherapie na het beëindigen van een pluridisciplinaire revalidatie behandeling (558810-558821, 558014-558025, 558832-558843, 558994-) voor een aandoening op de limitatieve lijst ter optimalisering en behoud van het bereikte resultaat | Rééducation associée à de l’ergothérapie après la fin d’un traitement de rééducation pluridisciplinaire (558810-558821, 558014-558025, 558832-558843, 558994-) pour une affection de la liste limitative, en vue d’optimaliser et de conserver le résultat obtenu |
558423 (hosp) |
Revalidatie die behalve oefentherapie tenminste één van de hierna vermelde technieken omvat per zitting (psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, ergotherapie, oefeningen met prothesen en/of orthese | Rééducation qui, outre la gymnastique médicale comporte au moins une des techniques visées ci-dessous par séance (thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, ergothérapie, exercices avec prothèses et/ou orthèse |
558806 (hosp) |
Revalidatie die behalve oefentherapie tenminste één van de hierna vermelde technieken omvat per zitting (psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, ergotherapie, oefeningen met prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad, tractietherapie) - de eerste 18 zittingen | Rééducation qui, outre la gymnastique médicale comporte au moins une des techniques visées ci-dessous par séance (thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, ergothérapie, exercices avec prothèses et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine, thérapie de traction) - les 18 premières séances |
558843 (hosp) |
Multidisciplinaire revalidatiezitting met een minimumduur van 120 minuten waarbij tijdens elke zitting ten minste twee bijkomende professionele zorgverleners waaronder een ergotherapeut of kinesitherapeut aan de behandeling meewerken en minstens twee van de volgende technieken worden toegepast : revalidatie door beweging, psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, mechanotherapie, oefeningen met externe prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad. | Séance de rééducation multidisciplinaire avec une durée de 120 minutes au moins et au cours de laquelle, pour chaque séance, au moins deux prestataires de soins professionnels en complément assistent au traitement parmi lesquels un ergothérapeute ou kinésithérapeute, et où au moins deux des techniques suivantes sont appliquées : rééducation par le mouvement, thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, mécanothérapie, exercices avec prothèses externes et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine. |
558821 (hosp) |
Multidisciplinaire revalidatiezitting met een minimumduur van 60 minuten waarbij tijdens elke zitting ten minste twee bijkomende professionele zorgverleners waaronder een ergotherapeut of kinesitherapeut aan de behandeling meewerken en minstens twee van de volgende technieken worden toegepast : revalidatie door beweging, psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, mechanotherapie, oefeningen met externe prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad. | Séance de rééducation multidisciplinaire avec une durée de 60 minutes au moins et au cours de laquelle, pour chaque séance, au moins deux prestataires de soins professionnels en complément assistent au traitement parmi lesquels un ergothérapeute ou kinésithérapeute, et où au moins deux des techniques suivantes sont appliquées: rééducation par le mouvement, thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, mécanothérapie, exercices avec prothèses externes et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine |
558025 (hosp) |
Multidisciplinaire revalidatiezitting met een minimumduur van 90 minuten waarbij tijdens elke zitting ten minste twee bijkomende professionele zorgverleners waaronder een ergotherapeut of kinesitherapeut aan de behandeling meewerken en minstens twee van de volgende technieken worden toegepast : revalidatie door beweging, psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, mechanotherapie, oefeningen met externe prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad | Séance de rééducation multidisciplinaire avec une durée de 90 minutes au moins et au cours de laquelle, pour chaque séance, au moins deux prestataires de soins professionnels en complément assistent au traitement parmi lesquels un ergothérapeute ou kinésithérapeute, et où au moins deux des techniques suivantes sont appliquées : rééducation par le mouvement, thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, mécanothérapie, exercices avec prothèses externes et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine |
558961 (hosp) |
Intakeonderzoek met opmaak van het behandelingsdossier en van een gedetailleerd behandelingplan in functie van de aandoening en aangepast aan de patiënt | Examen d’admission au traitement avec établissement du dossier de traitement et d’un plan de traitement détaillé en fonction de l’affection et adapté au patient |
La Figure 8.2 ci-dessous montre le pourcentage de séjours par hôpital avec au moins une facturation de kinésithérapie ou de physiothérapie. On observe une variabilité entre les hôpitaux. Le pourcentage de séjours avec facturation varie entre 38 et 96 %.
Aucun séjour ne contient le code de facturation 558961 (examen d’admission).
8.5 Troubles de la déglutition
8.5.1 Introduction
Une fonction de déglutition diminuée après un AVC peut entraîner une inhalation avec pneumonie, des problèmes nutritionnels et une déshydratation (« Swallowing Dysfunction After Stroke - DynaMed », s. d.) .
Le dépistage doit être effectué avant de commencer à manger, à boire ou à prendre des médicaments par voie orale (de préférence dans les 24 heures, au plus tard dans les 72 heures (« NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management », s. d.)). L’évolution des troubles de la déglutition doit être strictement suivie. Un protocole de dysphagie utilisé par les infirmiers au lit du patient et une évaluation rapide de la déglutition par un logopède augmentent le dépistage de la dysphagie et réduisent le nombre de cas de pneumonie (Titsworth et al. 2013).
La Figure 8.3 montre que 87 des 96 hôpitaux interrogés utilisent un protocole de dysphagie pour détecter les problèmes de déglutition dans l’unité où le patient victime d’un AVC est hospitalisé. Les 9 hôpitaux qui ont répondu négativement à cette question ne disposent pas d’une stroke unit.
La Figure 8.4 montre la proportion de séjours, selon l’analyse des données fédérales, dans lesquels on retrouve un enregistrement ICD-10-CM de trouble de la déglutition secondaire à un AVC ischémique. Cette proportion varie de 1,7 à 34,7 % entre hôpitaux. Outre une variation dans la survenue des troubles de la déglutition, cet constat peut également être lié à une différence dans les habitudes d’enregistrement.
Pour la classification ICD-10-BE version 2019 (année d’enregistrement 2021) et version 2021 (année d’enregistrement 2022), les troubles de la déglutition sont identifiés par les codes de la sous-catégorie R13.1 : « Dysphagie ».
Lors des tests de déglutition à l’eau WTS (Water Swallow Test),fréquemment utilisés, le patient doit généralement boire un volume d’eau prédéterminé (par exemple 50 ou 90 ml). Si des signes cliniques d’aspiration apparaissent pendant ou après le test (toux, modification de la voix, stridor), le test est considéré comme positif et le patient ne reçoit plus rien par voie orale. Si le patient réussit le test, une alimentation orale est poursuivie. Une évaluation clinique au lit par un professionnel compétent dans la gestion de la dysphagie (comme un logopède) avec un instrument de mesure est également possible.
Un examen technique, tel qu’un test de déglutition au baryum modifié ou une endoscopie, peut être indiqué pour confirmer la présence ou l’absence d’inhalation.
Selon l’analyse des données fédérales, la proportion d’évaluations de la fonction de déglutition par examen endoscopique ou radiologique varie de 0 % à 11 % selon les hôpitaux (Figure 8.5).
| 258985 | A natomisch-fysiologisch onderzoek van de laryngo-farynx met betrekking op het slikken door middel van een flexibele scoop met videoregistratie, inclusief verslaggeving van de slikprovocatie waarbij minstens 2 substanties en/of consistenties worden gebruikt | Examen an a t o mo-physiologique du laryngo-pharynx concernant la déglutition au moyen d’un scope flexible avec enregistrement vidéo, y compris le rapport de la provocation de la déglutition où au moins 2 substances et/ou consistances sont utilisées |
| 451080 | Radiografie van het slikmechanisme farynx-hypofarynx, met radioscopisch onderzoek met beeldversterker en televisie in gesloten keten, minimum zes clichés | Radiographie du mécanisme de déglutition p h a rynxhypopharynx, avec examen radioscopique avec amplificateur de brillance et chaîne de télévision, minimum 6 clichés |
Il est nécessaire de développer un plan de soins individuel pour la dysphagie, les besoins alimentaires et les prescriptions diététiques spéciales. Il est important de :
- tenir compte du niveau de conscience lors de l’administration de médicaments, de liquides et d’aliments afin d’éviter toute inhalation,
- fournir une éducation non seulement au patient mais aussi à la famille et aux aidants sur la déglutition et les conseils nutritionnels,
- assurer une bonne hygiène buccale (brossage deux fois par jour et éventuellement utilisation de bain de bouche ou de gel buccal) chez les patients dysphagiques, surtout s’ils ont une sonde de gastrostomie ou une sonde nasogastrique.
Selon l’analyse des réponses à l’enquête en ligne, Figure 8.6, 61 des 96 hôpitaux utilisent un protocole pour l’évaluation de l’hygiène buccale. 19 hôpitaux avec une stroke unit ne dispose pas d’un tel protocole au sein de la stroke unit.
Les diététiciens ne sont remboursés que dans certaines circonstances particulières via un code de nomenclature. Leur implication dans la prise en charge des patients victimes d’un AVC ischémique ne peut pas être analysée à partir des données fédérales.
8.6 Problèmes de communication
Outre les troubles de la déglutition nécessitant l’aide d’un logopède, des problèmes de communication peuvent également survenir après un AVC. Les directives recommandent d’utiliser un protocole standardisé pour le dépistage des troubles de la communication après un AVC et d’orienter le patient vers un orthophoniste dans les 72 heures.
- proposer une thérapie individuelle pour des troubles spécifiques de la communication tels que l’aphasie ou la dysarthrie (difficultés d’articulation des mots),
- aider les personnes après un AVC à utiliser et améliorer leurs compétences linguistiques et de communication restantes,
- enseigner d’autres méthodes de communication, telles que les gestes, l’écriture et l’utilisation d’aides à la communication,
- former l’entourage (famille, aidants, professionnels de santé et travailleurs sociaux) à développer des compétences de communication de soutien pour maximiser le potentiel de communication de la personne,
- aider les personnes atteintes d’aphasie ou de dysarthrie, ainsi que leurs familles et aidants, à s’adapter au trouble de la communication,
- soutenir les personnes ayant des difficultés de communication dans la restauration de leur identité,
- aider les personnes à accéder à l’information leur permettant de prendre des décisions.
L’intervention des logopèdes est prévue dans l’Arrêté Royal du 14 septembre 1984 fixant la nomenclature des prestations médicales en assurance maladie-invalidité obligatoire, article 36 et modifications.
Art 36
| 701083 (hosp) | Bilanzitting van ten minste 30 minuten vóór het begin van een logopedische behandeling | Séance de bilan d’au moins 30 minutes avant le début d’un traitement logopédique |
| 704082 (hosp) | Evolutiebilan voor chronische s praakstoornissen zoals verder omschreven | Bilan d’évolution pour troubles chroniques de la parole tels que définis plus loin |
| 712386 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 712681 (hosp) | Individuele zitting van ten minste 60 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 60 minutes pour un bénéficiaire hospitalisé |
| 718384 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 721383 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 728383 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 729385 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
La Figure 8.7 montre que dans de nombreux hôpitaux, aucun soin logopédique n’est facturé. D’autres hôpitaux facturent la logopédie dans près de 35 % des séjours avec AVC ischémique.
La Figure 8.8 indique le pourcentage de séjours, par hôpital, où un code de nomenclature est facturé spécifiquement pour la prise en charge de l’aphasie (trouble acquis du langage) (codes 712386, 712482 ou 712681). Ce pourcentage varie entre 0 % à 15 %.
La Figure 8.9 montre la proportion de séjours pour lesquels un code de nomenclature de logopédie est facturé pour la dysarthrie (trouble de la parole dû à une atteinte du système nerveux, affectant les muscles nécessaires à la respiration, la phonation et l’articulation). Ce pourcentage varie entre 0 % et 20 %.
8.7 Ergothérapie
Après un AVC, les patients peuvent avoir des difficultés dans les activités de la vie quotidienne. Dans ce contexte, il est conseillé de commencer l’ergothérapie. La thérapie comprend des stratégies de restauration ou de compensation.
Les stratégies de restauration peuvent inclure les actions suivantes:
- encourager les personnes présentant une négligence hémisensorielle (difficulté à détecter ou à agir sur des informations d’un côté) à prêter attention au côté négligé,
- encourager les personnes ayant une faiblesse du bras à utiliser les deux bras,
- mettre en place une routine d’habillage pour les personnes ayant des problèmes tels qu’une mauvaise concentration, une négligence hémisensorielle ou une dyspraxie (difficulté à planifier et exécuter des mouvements) qui rendent l’habillage problématique.
Les stratégies de compensation peuvent inclure l’apprentissage :
- à enfiler une robe d’une seule main,
- à utiliser des aides telles que des accessoires de bain et d’habillage.
Les aides possibles sont des éponges à long manche, des rehausseurs de chaise, des barres d’appui pour le bain, etc.
Parmi les 79 hôpitaux disposant d’une stroke unit, dans 30 hôpitaux (38 %), l’ergothérapeute peut effectuer une visite à domicile pour donner des conseils si des adaptations du logement s’avèrent nécessaires Figure 8.10. Cela est également possible dans 3 des 17 hôpitaux sans stroke unit (18 %).
L’ergothérapie n’est remboursée que par le biais de certains pseudocodes de la nomenclature pour les prestations de rééducation (AR 10/1/91). Un remboursement pour la prestation 784291/784302 peut être accordé à tout bénéficiaire à condition qu’il ait suivi ou soit sur le point de terminer un programme complet dans un centre de rééducation ayant une convention avec l’Institut national d’assurance maladie-invalidité (INAMI) pour la rééducation locomotrice et/ou neurologique, et que le bénéficiaire retourne ou à un projet de retour dans son environnement de vie habituel après ce programme.
Les prestations d’ergothérapie ne peuvent être prescrites et réalisées que dans les six mois suivant la fin du programme complet de rééducation (à l’exception de la prestation 784291 ou 784302 qui peut déjà être réalisée à la fin du programme de rééducation).
| 784291 (amb) - 784302 (gehosp) | Bilan observationnel qui consiste en un examen des capacités et incapacités fonctionnelles du bénéficiaire | Pse ud o nomenclature - Etablissements et services de soins - Rééducation fonctionnelle et pr o fessionnelle - Rééducation individuelle - Prestations d’ergothérapie : Bilan observationnel qui consiste en un examen des capacités et incapacités fonctionnelles du bénéficiaire |
| 784313 (amb) | Séance de mise en situation avec entrainement fonctionnel et/ou avec entrainement fonctionnel à l’usage d’orthèses, de prothèses et de matériel d’aide techniques | Pse ud o nomenclature - Etablissements et services de soins - Rééducation fonctionnelle et pr o fessionnelle - Rééducation individuelle - Prestations d’ergothérapie : Séance de mise en situation avec entrainement fonctionnel et/ou avec entrainement fonctionnel à l’usage d’orthèses, de prothèses et de matériel d’aide techniques |
| 784335 (amb) | Séance d’information, de conseil et d’apprentissage de l’utilisation d’adaptations à l’environnement, d’orthèses, de prothèses et d’aides fonctionnelles, d’une durée minimum de 60 minutes par séance | Pse ud o nomenclature - Etablissements et services de soins - Rééducation fonctionnelle et pr o fessionnelle - Rééducation individuelle - Prestations d’ergothérapie : Séance d’information, de conseil et d ‘apprentissage de l’utilisation d’adaptations à l’ environnement, d’orthèses, de prothèses et d’aides f onctionnelles, d’une durée minimum de 60 minutes par séance |
| 784350 (amb) | Bilan fonctionnel final comprenant la description des interventions et l’évaluation des résultats à l’intention du médecin spécialiste en réadaptation du centre et du médecin généraliste traitant ayant en charge le bénéficiaire | Pse ud o nomenclature - Etablissements et services de soins - Rééducation fonctionnelle et pr o fessionnelle - Rééducation individuelle - Prestations d’ergothérapie : Bilan fonctionnel final comprenant la description des interventions et l’évaluation des résultats à l’intention du médecin spécialiste en réadaptation du centre et du médecin généraliste traitant ayant en charge le bénéficiaire |