7 Stroke Unit
7.1 Introduction
L’un des objectifs décrit dans le Stroke Action Plan For Europe est de traiter au moins 90 % des patients victimes d’AVC en Europe au niveau des premiers soins dans une stroke unit d’ici 2030. La définition de cette unité neurovasculaire, appelée « stroke unit », retenue dans le Stroke Action Plan For Europe, est la suivante : « une zone ou unité, clairement délimitée sur le plan géographique dans un hôpital, où les patients victimes d’un AVC sont admis et pris en charge par une équipe multidisciplinaire (personnel médical, infirmier et soignant) possédant des connaissances spécialisées à propos des fonctions cérébrales, une formation et des compétences dans le domaine de la prise en charge des AVC, avec des tâches individuelles clairement définies, une interaction régulière avec d’autres disciplines et un leadership dans le domaine des soins liés à l’AVC. Cette équipe coordonne les soins par le biais de réunions multidisciplinaires régulières » (Norrving et al. 2018). Les stroke units, dotées d’une équipe multidisciplinaire de spécialistes de l’AVC, représentent l’intervention la plus efficace pour obtenir les meilleurs résultats dans le traitement des patients victimes d’un AVC.
En Belgique, L’AR du 19 avril 2014 fixe les normes que les hôpitaux doivent remplir pour obtenir et conserver l’agrément relatif aux programmes de soins dédiés à l’AVC. L’AR définit entre autres les normes pour l’unité de soins des AVC, au sein de laquelle le traitement, les soins et l’observation des patients victimes d’un AVC aigu sont assurés. Les normes sont contrôlées par les entités fédérées. Pour conserver leur reconnaissance, les hôpitaux avec agrément pour les programmes de soins doivent collaborer à l’évaluation interne et externe de l’activité médicale. En Flandre, plusieurs hôpitaux participent volontairement au suivi des indicateurs relatifs aux soins de l’AVC, organisé par le VIaams Instituut voor Kwaliteit (VIKZ). À Bruxelles et en Wallonie, aucun indicateur n’est encore associé au suivi des soins de l’AVC.
7.2 Situation en Belgique
L’enquête en ligne, voir Figure 7.1, montre que 79 des 96 hôpitaux interrogés disposent d’une stroke unit.
- Dans 16 des 17 hôpitaux sans stroke unit, le patient peut bénéficier d’une thrombolyse. Cependant, si une admission dans une stroke unit s’avère nécessaire, un transfert vers un autre hôpital est nécessaire.
- Dans un des hôpitaux disposant d’une stroke unit, le patient ne peut pas avoir de thrombolyse.
- Un hôpital qui indique vouloir mettre en place une stroke unit précise qu’il n’accueille actuellement aucun patient (en raison d’un manque de neurologues).
L’AR du 19 avril 2014 a fixé les normes de la stroke unit en terme d’infrastructure. La stroke unit doit disposer d’une capacité minimale de quatre lits D, agréés et regroupés, attribués de préférence exclusivement et spécifiquement destinés aux soins de l’AVC avec soins infirmiers autonomes.
Selon l’enquête en ligne, la Figure 7.2 montre que dans deux hôpitaux (l’un avec un agrément S1 et l’autre avec une demande d’agrément S1) seuls deux lits ont été dédiés à la stroke unit. En Belgique, le nombre médian de lits attribués est de quatre, avec des extensions allant jusqu’à 20 et 21 lits dans les hôpitaux universitaires.
Les infirmiers travaillant dans la stroke unit doivent posséder et maintenir leurs compétences ainsi qu’une expérience suffisante (AR du 19 avril 2014). Plusieurs études montrent que la prise en charge des patients victimes d’un AVC dans les stroke units et stroke centers donne des résultats nettement meilleurs lorsque le personnel soignant a suivi régulièrement des formations spécifiques (KCE Report A). Une reconnaissance rapide des symptômes de l’AVC, combinée à une mise en œuvre rapide des protocoles de soins, conduit à de meilleurs résultats. La Figure 7.3 décrit les formations mentionnées par les hôpitaux (H) dans l’enquête. 17 hôpitaux ayant répondu « NA » à l’enquête ne disposent pas d’une stroke unit. Le 18e hôpital ne mentionne aucune formation, bien qu’il affirme qu’un infirmier spécifiquement formé est présent à chaque shift dans la stroke unit. Le post-graduat en soins neurologiques (21 H) et la formation hénallux (18 H) sont les formations les plus citées. Les hôpitaux encouragent souvent les infirmiers à suivre ces formations, mais elles ne sont pas obligatoires pour travailler dans la stroke unit.

52 hôpitaux disposant d’une stroke unit indiquent, voir Figure 7.4, que des infirmiers spécifiquement formés sont présents à chaque shift dans l’unité de soins pour AVC. Dans 22 hôpitaux dotés d’une stroke unit, ils précisent que ce n’est pas toujours le cas. 5 hôpitaux avec une stroke unit, dont un n’accueille actuellement aucun patient, ont répondu « NA » (réponse prévue pour les hôpitaux sans stroke unit).
De nombreux hôpitaux (environ 60%) organisent une formation pour une partie de leur personnel ne travaillant pas en unité de soins AVC. Cette formation, majoritairement organisée en interne, prend de nombreuses formes et est réalisée à des fréquences diverses.
Elle peut être sous forme de séminaires spécifiques et ciblés, de réunions scientifiques, de symposium annuel, de journée de perfectionnement, de réunions informatives, réguliers ou ponctuels. Elle peut aussi être intégrée aux staffs infirmiers, à un module de formation en neurologie, ou dans le cadre de la formation continue ou du recyclage du personnel. Des procédures et protocoles sont systématiquement donnés aux nouveaux arrivants dans quelques hôpitaux.
La journée annuelle de l’AVC, européenne ou mondiale, est particulièrement propice, pour certains hôpitaux, à l’organisation d’activités, d’attention particulière, de stands d’information, de communication interne ou de diffusion d’information plus large.
Un certain nombre d’autres hôpitaux (environ 30%) n’organisent pas de formation actuellement. Parmi ceux-ci, certains mettent à disposition du personnel un manuel « AVC », des plans de soins uniformisés ou divers autres supports de formation. D’autres enfin ne donnent aucune information sur une éventuelle formation ou considèrent que cette question n’est pas d’application.
Le personnel concerné par ces formations est avant tout le personnel infirmier, ainsi que le personnel médical dans une moindre mesure, notamment les médecins en formation (assistants). D’autres professionnels sont concernés dans quelques hôpitaux, comme les technologues, kinésithérapeutes, logopèdes, ergothérapeutes, diététiciens et ambulanciers.
Ces formations s’adressent avant tout au personnel des services d’urgences et de neurologie, puis dans une moindre mesure à celui des services de soins intensifs et réanimation, ensuite de médecine interne. Les services de radiologie, tomodensitométrie, gériatrie, médecine physique, cardiologie et de réadaptation sont également cités par une petite minorité d’hôpitaux.
Il n’est pas précisé, la plupart du temps, si cette formation est obligatoire ou sur base volontaire.
L’AR 2014 relatif aux programmes de soins « prise en charge aiguë de l’AVC » définit clairement les membres de l’équipe pluridisciplinaire du programme de soins. Outre l’encadrement médical et infirmier, le programme de soins au sein de l’hôpital doit pouvoir faire appel à un kinésithérapeute, un ergothérapeute, un logopède, un diététicien et un psychologue, ainsi qu’à un assistant social ou un infirmier social (programme de soins de base).
L’enquête en ligne a vérifié la présence des fonctions requises (indépendamment du nombre de personnes concernées). Les résultats de la Figure 7.5 montrent que, dans tous les hôpitaux disposant d’une stroke unit, les disciplines exigées ne font pas toujours partie de l’équipe pluridisciplinaire. Les disciplines qui ne sont pas systématiquement mentionnées comme faisant partie de l’équipe sont le médecin de revalidation, le diététicien et le psychologue. Certains hôpitaux sans stroke unit indiquent spontanément qu’ils disposent d’une équipe similaire au sein du service de revalidation.

La Figure 7.6 ci-dessous présente, d’après l’enquête, la fréquence à laquelle une consultation pluridisciplinaire (réunions d’équipe où les patients sont discutés) a lieu pour un patient hospitalisé pour un AVC dans les hôpitaux disposant d’une stroke unit. La réponse des hôpitaux sans stroke unit est indiquée comme NA. De même, l’hôpital qui déclare disposer d’une stroke unit mais qui n’accueille actuellement aucun patient est également indiqué comme NA.
73 hôpitaux avec une stroke unit organisent une consultation pluridisciplinaire pour chaque patient hospitalisé. Dans 8 de ces hôpitaux, la consultation pluridisciplinaire a lieu chaque semaine.
7 hôpitaux sans stroke unit (indiqués ici comme NA) déclarent dans le questionnaire :
- Avoir une consultation pour chaque patient hospitalisé (4 H)
- organiser une consultation pluridisciplinaire sur demande (3 H).
1 hôpital précise que cela concerne les patients admis dans le service de revalidation.

7.3 Évaluation du patient atteint d’un AVC ischémique
7.3.1 Introduction
L’évaluation du patient victime d’un AVC commence aux urgences et se poursuit dans la stroke unit. Le neurologue joue un rôle essentiel dans le traitement du patient victime d’un AVC.
Le Table 7.1 montre quels examens sont recommandés par le SAP-E.
Pour le bilan complémentaire en stroke unit, en plus d’une analyse sanguine et de mesures répétées de la pression artérielle, il s’agit :
- de la télémétrie (pression artérielle, rythme cardiaque, saturation en oxygène),
- d’un examen clinique du cœur,
- d’un examen des artères carotides pour détecter une sténose, éventuellement complété par des examens supplémentaires en cas de suspicion de problème cardio-embolique,
- d’une échographie cardiaque, si nécessaire
- d’une angiographie CT des gros vaisseaux de la crosse aortique et des vaisseaux intracérébraux, si nécessaire
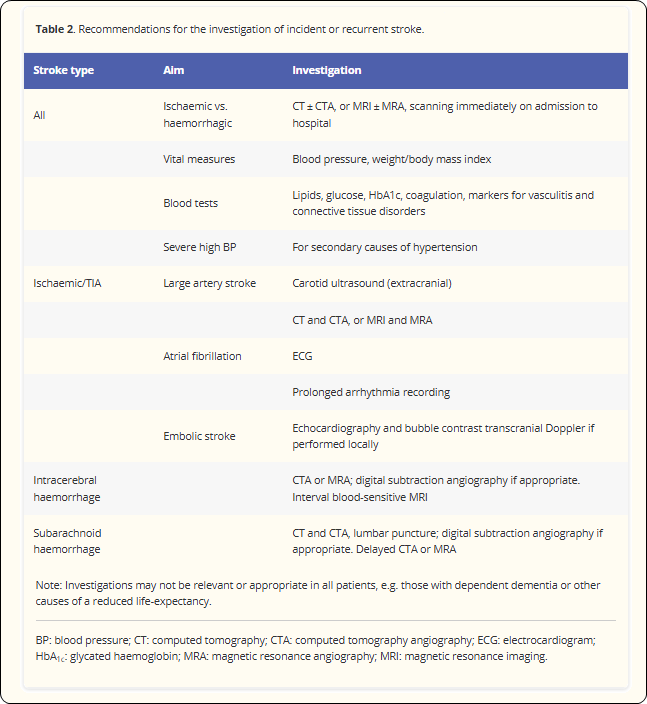
Les codes de nomenclature pour les examens complémentaires sont présentés dans les tableaux ci-dessous. Après une première analyse de la facturation de ces examens durant le séjour classique, une analyse statistique plus approfondie étudiera également la phase ambulatoire précédant l’admission (voir chapitre statistiques). Dans le but de réduire la durée d’hospitalisation, il est possible que le bilan soit poursuivi en ambulatoire après la sortie du patient. Cette analyse ne fait pas partie du scope de l’audit.
7.3.2 Évaluation par le neurologue
Pour tout patient du programme de soins de base, un plan de traitement est élaboré conformément aux directives pluridisciplinaire du manuel de qualité pluridisciplinaire pour les soins de l’AVC (AR 2014).
7.3.2.1 AVC - Diagnostic et plan de traitement
Figure 7.7 montre, sur base de la facturation des codes de nomenclature 477724 et 477746, dans quelle mesure le neurologue a établi un diagnostic et un plan de traitement lors de l’hospitalisation d’un patient pour un AVC ischémique en 2021 et 2022.
Le rapport CVA – Diagnostic et plan de traitement de l’INAMI mentionne 24 481 interventions en 2023.
Codes de nomenclature 477724 et 477746 : Honoraires pour le médecin spécialiste en neurologie pour la coordination de la mise au point diagnostique et de l’établissement d’un plan de traitement par une équipe multidisciplinaire en soins de l’accident vasculaire cérébral (AVC) lors de la prise en charge d’un bénéficiaire hospitalisé en raison d’un AVC récent.
La variation entre les hôpitaux concernant la facturation de ces codes, avec des taux allant de 0 % à 95 %. Cette analyse suggère une différence régionale, avec moins de facturation au sein des hôpitaux wallons par rapport aux hôpitaux flamands.
La Figure 7.8 ci-dessous confirme la variation entre régions. Elle montre la répartition, selon les provinces, la proportion de séjours durant lesquels le neurologue réalise un plan de diagnostic et de traitement pour un patient hospitalisé pour un AVC ischémique. Dans les provinces du Luxembourg, de Liège et du Hainaut, la proportion de séjours où le neurologue facture un plan de diagnostic et de traitement est plus faible.
7.3.2.2 Plan de soins pour l’AVC
La Figure 7.9 montre, à partir de la facturation des codes de nomenclature 477761 et 477783, dans quelle mesure le neurologue a élaboré un plan de soins pendant le séjour d’un patient hospitalisé pour un AVC ischémique en 2021 et 2022.
Le rapport CVA – Plan de soins de l’INAMI mentionne 18 881 interventions en 2023.
Codes de nomenclature 477761 et 477783 : Honoraires pour le médecin spécialiste en neurologie pour la coordination d’une équipe multidisciplinaire en soins de l’accident vasculaire cérébral (AVC) afin d’établir un plan de soins pour un bénéficiaire hospitalisé en raison d’un AVC
La variation entre les hôpitaux concernant la facturation de ces codes, avec des taux allant de 0 % à 94 %. Cette analyse suggère une différence régionale, avec moins de facturation au sein des hôpitaux wallons par rapport aux hôpitaux flamands.
La Figure 7.10 ci-dessous confirme la variation entre régions. Elle montre la répartition, entre provinces, de la proportion de séjours durant lesquels le neurologue établit un plan de soins pour un patient hospitalisé avec un AVC ischémique.
L’analyse montre une proportion plus faible dans les provinces du Luxembourg, de Liège et du Hainaut ainsi que dans la Région de Bruxelles-Capitale. La Figure 7.10, qui présente la part des séjours durant lesquels le neurologue établit un plan de soins pour un patient hospitalisé pour un AVC ischémique, par hôpital, indique que cette proportion est également faible dans certains hôpitaux flamands.
La Figure 7.11 montre la comparaison de la facturation entre les deux groupes. Sur la diagonale se trouvent les hôpitaux où le neurologue facture, dans une proportion égale de séjours, un plan de diagnostic et de traitement ainsi qu’un plan de soins. À gauche de la diagonale, on trouve les hôpitaux où le neurologue facture un plan de soins dans une proportion de séjours supérieure à celle du plan de diagnostic et de traitement. À droite de la diagonale, on retrouve les hôpitaux où le neurologue facture un plan de diagnostic et de traitement dans une proportion de séjours supérieure à celle du plan de soins. Cette figure montre que, dans la plupart des hôpitaux, un plan de diagnostic et de traitement est établi par le neurologue dans plus (ou autant) de séjours qu’un plan de soins.
7.3.3 Utilisation de la National Institutes of Health Stroke Scale (NIHSS)
La NIH Stroke Scale (Brott et al. 1989) est utilisée internationalement par les professionnels de santé pour évaluer la gravité d’un accident vasculaire cérébral (AVC). Les soignants utilisent cette échelle afin de mesurer les fonctions neurologiques et les limitations du patient en lui posant des questions et en réalisant différents tests physiques et mentaux. Cette checklist, composée de questions et de tâches, permet d’évaluer le niveau de vigilance d’une personne ainsi que sa capacité à communiquer et à effectuer des mouvements simples. La comparaison internationale des résultats n’est possible qu’après une utilisation adéquate de cette échelle, ce qui nécessite une certaine formation.
L’American Stroke Association (ASA), en collaboration avec l’American Academy of Neurology (AAN) et le National Institute of Neurological Disorders and Stroke (NINDS), a développé un cours de formation continue en ligne destiné aux professionnels de la santé pour apprendre ou réviser l’utilisation de la NIH Stroke Scale lors de l’évaluation des AVC aigus. Quatre hôpitaux belges mentionnent que la participation à ce cours (en ligne) fait partie de la formation des infirmiers travaillant dans la stroke unit.
Selon l’enquête, la Figure 7.12 ci-dessous indique que 78 hôpitaux confirment utiliser la NIHSS pour l’évaluation neurologique des patients atteints d’un AVC ischémique.
74 des 79 hôpitaux disposant d’une stroke unit indiquent qu’ils utilisent la NIHSS au sein de celle-ci.
Les cinq hôpitaux avec stroke unit qui n’utilisent pas la NIHSS (ou NA comme réponse) rapportent les raisons suivantes (voir Figure 7.13) :
- Utilisation de la NIHSS uniquement dans des situations spécifiques, comme la détérioration de l’état du patient (en plus de l’utilisation systématique aux urgences)
- Implémentation de la NIHSS en cours
- Echelle trop complexe pour les infirmiers et nécessite davantage de formation (utilisation de l’échelle RHS)
- Echelle trop détaillée (utilisation de l’échelle MRC)
- Pour le moment, pas de patient dans la stroke unit.
La Figure 7.14 présente l’analyse de l’enregistrement de la sous-catégorie ICD-10-CM R29.7 « National Institutes of Health Stroke Scale (NIHSS) » avec la mention « code first (*) the type of cerebral infarction (I63.-) » lors des séjours pour un accident vasculaire cérébral ischémique en 2021 et 2022. La figure montre une grande variation (de 0 % à 93 % des séjours) entre les hôpitaux. Cela peut indiquer une différence dans l’utilisation effective de la NIHSS. Une autre explication possible est une différence dans les habitudes d’enregistrement entre les hôpitaux.
7.3.4 Évaluation par des examens complémentaires
7.3.4.1 Evaluation cardiaque
7.3.4.1.1 Holter de 24 heures
| 476210 (amb) 476221 (hosp) | Monitoring Holter continue elektrocardiografisch registreren gedurende ten minste 24 uren, door middel van een draagbaar toestel met magneetband of met ingebouwd geheugen, inclusief de raadpleging bij het plaatsen en het wegnemen van het toestel, met protocol en mogelijkheid tot reproduceren van de volledige tracés |
Monitoring de Holter Enregistrement électrocardiographique continu pendant 24 heures au moins, au moyen d’un appareil portable à bande magnétique ou à mémoire interne, y compris la consultation lors de la pose et de l’enlèvement de l’appareil, avec protocole et possibilité de reproduire les tracés complets |
| 476232 (amb) 476243 (hosp) | Herhaling binnen een jaar van verstrekking nr. 476210 - 476221 | Répétition dans le délai d’un an de la prestation n° 476210 - 476221 |
| 476254 (amb) 476265 (hosp) | Monitoring Holter continue electrocardiografische analyse gedurende ten minste 24 uur, door middel van een draagbaar toestel, inclusief de raadpleging bij het plaatsen en het wegnemen van het toestel met protocol en mogelijkheid tot reproduceren van een deel van de tracés |
Monitoring de Holter analyse électrocardiographique continue pendant 24 heures au moins, au moyen d’un appareil portable, y compris la consultation lors de la pose et de l’enlèvement de l’appareil,avec protocole et possibilité de reproduire une partie des tracés |
La Figure 7.15 ci-dessous montre les séjours pour lesquels au moins un code de nomenclature relatif à la surveillance du rythme cardiaque a été facturé pendant les séjours classiques. Le pourcentage de séjours avec facturation d’au moins un code varie entre 0 % et 89 %. Il est possible que ce type d’examen soit réalisé en ambulatoire, aussi bien dans la phase aiguë avant l’admission qu’après le séjour.
7.3.4.1.2 Électrocardiogramme (ECG)
Le code de nomenclature 475086 a été analysé en séjours classiques.
475086 : Examens électrocardiographiques avec protocole, 12 dérivations différentes au minimum.
La Figure 7.16 ci-dessous montre les séjours où au moins un code de nomenclature ECG a été facturé. Le pourcentage de séjours avec facturation d’au moins un code varie entre 6 % et 91 %. Il est possible que ce type d’examen soit réalisé en ambulatoire, aussi bien lors de la phase aiguë avant l’admission qu’après le séjour hospitalier.
7.3.4.1.3 Echographie cardiaque transthoracique ou transoesophagienne
| Transthoracaal / transthoracique | ||
| 460456 (amb) 460460 (hosp) | Volledig transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen en in spectraal mode ter hoogte van minstens drie klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist evenals een gedetailleerd protocol | Bilan échographique transthoracique complet du cœur, comprenant l’acquisition d’images bidimensionnelles dans au moins trois plans de coupe différents, et de signaux Doppler en mode couleur et en mode spectral au niveau d’au moins trois orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
| 461230 (amb) 461241 (hosp) | Beperkt transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transthoracique limité du cœur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode spectral. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469652 (amb) 469663 (hosp) | Beperkt transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transthoracique limité du cœur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode spectral. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469814 (amb) 469825 (hosp) | Volledig transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen en in spectraal mode ter hoogte van minstens drie klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist, evenals een gedetailleerd protocol | Bilan échographique transthoracique complet du coeur, comprenant l’acquisition d’images bidimensionnelles dans au moins trois plans de coupe différents, et de signaux Doppler en mode couleur et en mode spectral au niveau d’au moins trois orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
| 460412 (amb) 460423 (hosp) | Transthoracale mono- en bidimensionele echografie (met respectievelijk ten minste 3 en 2 coupes en registratie op papier en/of magneetband) | Echographie mono- et bidimensionnelle transthoracale (avec respectivement au moins 3 et 2 coupes et enregistrement sur papier et/ou bande magnétique) |
| Transoesofagaal / transœsophagienne | ||
| 460574 (amb) 460585 (hosp) | Volledig transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen ter hoogte van minstens 3 klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist, evenals een gedetailleerd protoco | Bilan échographique transoesophagien complet du cœur, comprenant l’acquisition d’images bidimensionnelle dans au moins 3 plans de coupe différents, et de signaux Doppler en mode couleur au niveau d’au moins 3 orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
| 461252 (amb) 461263 (hosp) | Beperkt transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en kleuren-Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transoesophagien limité du coeur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode couleur. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469674 (amb) 469685 (hosp) | Beperkt transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en kleuren-Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transoesophagien limité au coeur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode couleur. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469836 (amb) 469840 (hosp) | Volledig transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen ter hoogte van minstens 3 klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist, evenals een gedetailleerd protocol | Bilan échographique transoesophagien complet du cœur, comprenant l’acquisition d’images bidimensionnelles dans au moins 3 plans de coupe différents, et de signaux Doppler en mode couleur au niveau d’au moins 3 orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
La Figure 7.17 ci-dessous présente le nombre de séjours pour lesquels au moins un acte d’échographie cardiaque, transthoracique ou transœsophagienne, a été facturé. Le pourcentage de séjours où au moins un code a été facturé varie entre 17 % et 84 %. Il est possible que ce type d’examen soit réalisé en ambulatoire, aussi bien lors de la phase aiguë avant l’admission qu’après le séjour.
7.3.4.2 Examen des artères carotides (doppler ou angiographie)
| 460331 (amb) 460342 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis en van de arteria vertebrales | Examen duplex couleur bilatéral des artères carotides et des artères vertébrales |
| 469733 (amb) 469744 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis en van de arteria vertebralis | Examen duplex couleur bilatéral des artères carotides et des artères vertébrales |
| 459756 (amb) 459760 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis en van de arteria vertebralis en kleuren duplexonderzoek van de diepliggende thoracale en/of abdominale en/of pelvische bloedvaten en/of bloedvaten van de ledematen | Examen duplex couleur bilatéral des artères carotides et des artères vertébrales et examen duplex couleur des vaisseaux sanguins profonds thoraciques et/ou abdominaux et/ou pelviens et/ou des vaisseaux des membres |
| 460316 (amb) 460320 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis | Examen duplex couleur bilatéral des artères carotides |
| 469711 (amb) 469722 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis | Examen duplex couleur bilatéral des artères carotides |
| 469792 (amb) 469803 (hosp) | kleuren duplexonderzoek van de intracraniale vaten | Examen duplex couleur des vaisseaux intracrâniens |
| 460375 (amb) 460386 (hosp) | kleuren duplexonderzoek van de intracraniale vaten | Examen duplex couleur des vaisseaux intracrâniens |
| 454016 (amb) 454020 (hosp) | Cerebrale angiografie langs één arteria carotis | Angiographie cérébrale d’une artère carotide |
| 454031 (amb) 454042 (hosp) | Cerebrale angiografie langs de arteria carotis bilateraal | Angiographie cérébrale de l’artère carotide bilatérale |
| 454053 (amb) 454064 (hosp) | Cerebrale angiografie langs één arteria vertebralis | Angiographie cérébrale d’une artère vertébrale |
| 454075 (amb) 454086 (hosp) | Cerebrale angiografie langs de arteria vertebralis bilateraal | Angiographie cérébrale de l’artère vertébrale bilatérale |
| 459432 (amb) 459443 (hosp) | MR-angiografie van de halsvaten of van de thoracale of van de abdominale of van de pelvische bloedvaten of van een lidmaat, minstens 3 sequenties, met of zonder contrast, met registratie op optische of elektromagnetische drager | Angiographie par résonance magnétique des vaisseaux du cou ou des vaisseaux sanguins du thorax ou de l’abdomen ou du pelvis ou d’un membre, minimum 3 séquences, avec ou sans contraste, avec enregistrement sur support, soit optique, soit électromagnétique |
| 465010 (amb) 465021 (hosp) | Cerebrale angiografie langs één arteria carotis | Angiographie cérébrale d’une artère carotide |
| 465032 (amb) 465043 (hosp) | Cerebrale angiografie langs de arteria carotis bilateraal | Angiographie cérébrale de l’artère carotide bilatérale |
| 465054 (amb) 465065 (hosp) | Cerebrale angiografie langs één arteria vertebralis | Angiographie cérébrale d’une artère vertébrale |
| 465076 (amb) 465080 (hosp) | Cerebrale angiografie langs de arteria vertebralis bilateraal | Angiographie cérébrale de l’artère vertébrale bilatérale |
La Figure 7.18 ci-dessous montre les séjours pour lesquels au moins un code de nomenclature pour l’examen des vaisseaux du cou a été facturé. 17 245 séjours classiques (soit 55 % des séjours classiques) ne présentent aucune facturation d’un examen vasculaire des vaisseaux du cou. Le pourcentage de séjours pour lesquels au moins un code de nomenclature a été facturé varie entre 9 % et 93 %, selon les hôpitaux. Les résultats pour 50 % des hôpitaux se situent entre les lignes pointillées (p25 et p75). Il est possible que ce type d’examen soit réalisé en ambulatoire, aussi bien dans la phase aiguë avant l’hospitalisation qu’après le séjour.
7.3.4.3 Électroencéphalogramme (EEG)
Dans le Stroke Action Plan For Europe, l’EEG ne fait pas partie des examens standards à réaliser. Dans les recommandations canadiennes 2022, la surveillance de l’activité épileptique est indiquée pour les patients ayant eu une crise d’épilepsie immédiatement après un AVC (contrôle de l’activité épileptique récurrente) et pour les patients victimes d’un AVC présentant une diminution inexpliquée de la conscience (monitoring électro-encéphalographique continu ou répété).
| 477131 (amb) 477142 (hosp) | Elektro-encefalografie | Electroencéphalographie |
| 478181 (hosp) | verstrekking 477142 wanneer ze uitgevoerd wordt op een opgenomen patiënt in een erkende functie voor intensieve zorg | prestation 477142 quand elle est effectuée sur un patient hospitalisé dans les locaux d’une fonction agréée de soins intensifs |
| 477411 (amb) 477422 (hosp) | Continu elektroëncefalografisch registreren gedurende ten minste 24 uur door middel van een draagbaar toestel (techniek van het Holtertype) met minimum 4 derivaties, inclusief de raadpleging bij het plaatsen en het wegnemen van het toestel, met protocol en uittreksels uit de tracés | Enregistrement électroencéphalographique continu pendant 24 heures au moins, au moyen d’un appareil portable (technique type Holter) avec minimum 4 dérivations, y compris la consultation lors de la pose et de l’enlèvement de l’appareil, avec protocole et extraits des tracés |
| 477610 (amb) 477621 (hosp) | Kwantitatieve elektro-encefalografie met minstens 19 kanalen | Electroencéphalographie quantitative avec 19 canaux au moins |
La Figure 7.19 ci-dessous montre les séjours pour lesquels au moins un code de nomenclature EEG a été facturé. Le pourcentage de séjours avec au moins un code de nomenclature facturé varie entre 8 % et 94 %. Il est possible que ce type d’examen soit réalisé en ambulatoire, aussi bien dans la phase aiguë avant l’hospitalisation qu’après le séjour.
Afin d’obtenir une meilleure compréhension de la grande variation entre les hôpitaux belges concernant la proportion de séjours pour lesquels un EEG a été facturé en 2021-2022, la raison de cet examen a été demandée via l’enquête en ligne. Une dizaine d’hôpitaux belges indiquent dans l’enquête qu’ils réalisent systématiquement un EEG. Dans les autres hôpitaux, un EEG est principalement indiqué en cas de suspicion d’épilepsie, de tableau clinique peu clair avec diminution de la conscience, de scores NIHSS élevés, comme outil de diagnostic différentiel en cas de suspicion de stroke mimic ou encore comme aide à l’évaluation du pronostic après un AVC.
7.3.4.4 Potentiels évoqués
Les potentiels évoqués ne font pas partie des recommandations du SAP-E.
Ces examens mesurent et enregistrent l’activité des voies nerveuses responsables de la sensibilité, de la motricité, de l’audition, de l’équilibre et de la vision. L’activité est captée à l’aide d’électrodes de surface placées sur la peau du crâne ou ailleurs sur le corps.
Le stimulus permettant de déclencher cette activité peut être sensoriel, visuel (vue) ou auditif (ouïe), selon les voies nerveuses que l’on souhaite examiner. Il est également possible de provoquer une contraction musculaire à l’aide de stimulations magnétiques afin d’explorer les voies nerveuses liées à la force musculaire.
Potentiels évoqués somato-sensoriels
Lors de cet examen, un nerf sensoriel au niveau des bras ou des jambes est stimulé. Cela se fait en appliquant des électrodes, après quoi des stimuli électriques répétés sont administrés en série. L’examen est légèrement désagréable, mais pas douloureux.
Potentiels évoqués visuels
Lors de cet examen, le nerf optique est stimulé. Cela se fait en regardant droit dans les yeux un écran sur lequel est projeté un motif en damier décalé. L’examen est indolore.
Potentiels évoqués auditifs
Lors de cet examen, le nerf auditif et l’équilibre sont stimulés. Grâce au casque, le patient entend une série de clics dans chaque oreille. L’examen est indolore.
Potentiels évoqués moteurs
Lors de cet examen, le cortex cérébral responsable de la mobilité est stimulé. Cela se fait en appliquant une bobine (= un type de coquille plate ou convexe) sur le crâne et des électrodes sur les bras et les jambes, après quoi de courts stimuli magnétiques sont administrés. L’examen est indolore. L’étude ne peut pas être réalisée sur des personnes équipées d’un pacemaker, d’un neurostimulateur ou d’une pompe à douleur.
| 478052 (amb) 478063 (hosp) | Registratie van de visuele geëvoceerde potentialen | Enregistrement des potentiels évoqués visuels |
| 478074 (amb) 478085 (hosp) | Registratie van de auditieve geëvoceerde potentialen | Enregistrement des potentiels évoqués auditifs |
| 478096 (amb) 478100 (hosp) | Registratie van de s omatosensitieve geëvoceerde potentialen | Enregistrement des potentiels évoqués s o m ato-sensoriels |
| 478203 (hosp) | verstrekking 478100 wanneer ze uitgevoerd wordt op een opgenomen patiënt in een erkende functie voor intensieve zorg | prestation 478100 quand elle est effectuée sur un patient hospitalisé dans les locaux d’une fonction agréée de soins intensifs |
| 478111 (amb) 478122 (hosp) | Registratie van de motorische geëvoceerde potentialen | Enregistrement des potentiels évoqués moteurs |
| 477632 (amb) 477643 (hosp) | Registratie van een batterij van cognitieve geëvoceerde potentialen volgens verschillende paradigma’s, voor diagnostische, prognostische of therapeutische oriëntatie doeleinden | Enregistrement d’une batterie de potentiels évoqués cognitifs, selon des paradigmes différents, dans un but diagnostique, pronostique ou d’orientation thérapeutique |
| 477654 (amb) 477665 (hosp) | Registratie van cognitieve geëvoceerde potentialen met het oog op therapeutische follow-up | Enregistrement de potentiels évoqués cognitifs dans un but de suivi thérapeutique |
La Figure 7.20 ci-dessous montre les séjours au cours desquels au moins un code de nomenclature a été facturé pour un potentiel évoqué. Le pourcentage de séjours avec un code de facturation varie entre 0 et 92 % selon les hôpitaux.
Le code de nomenclature le plus fréquemment facturé lors des séjours classiques est celui correspondant à l’enregistrement des potentiels évoqués somato-sensoriels (5593 codes de nomenclature facturés).
Certains hôpitaux enregistrent un pourcentage élevé de séjours où des potentiels évoqués somato-sensoriels sont facturés (voir Table 7.2).
| Nomenclature code | Quantity |
|---|---|
| 478100 | 5593 |
| 478085 | 2421 |
| 478122 | 2268 |
| 478063 | 1087 |
Les 96 hôpitaux ont été interrogé via l’enquête en ligne pour les indications des potentiels évoqués dans le contexte de l’AVC ischémique. Les résultats sont présentés dans la Figure 7.21 ci-dessous.
20 hôpitaux ne voient aucune raison de réaliser cet examen chez un patient victime d’un AVC et 17 hôpitaux supplémentaires n’ont pas répondu à la question (NA). 18 hôpitaux indiquent que cet examen permet d’évaluer le pronostic en cas de problèmes neurologiques. Quelques hôpitaux précisent qu’ils effectuent cet examen en cas de coma ou de perte de conscience, de paralysie complète ou lorsqu’il existe une discordance entre l’imagerie et les symptômes.

7.3.4.5 Ensemble des prestations durant la phase hyperaiguë
La Figure 7.22 ci-dessous présente, pour chaque hôpital, en tenant compte du cas-mix des patients (voir la méthodologie dans le chapitre statistiques), la proportion de séjours au cours desquels les différents examens ont été réalisés au jour \(t_{-1}\), \(t_{0}\) et \(t_{+1}\). La phase ambulatoire après la sortie de l’hôpital n’est pas incluse dans cette analyse.
Par analogie avec les analyses statistiques, chaque hôpital où le patient « passe » durant la phase hyperaiguë (le jour précédant l’AVC, le jour de l’AVC ou le jour suivant) se voit attribuer une part égale de l’examen. Les données de facturation mentionnent en effet une date de facturation mais pas l’heure de la prestation. Par conséquent, la prestation ne peut pas être attribuée à un hôpital spécifique.
La figure montre que les potentiels évoqués et le holter cardiaque ne font pas partie des examens standards réalisés dans la plupart des hôpitaux pour réaliser le bilan du patient. Lors de la réalisation d’une échographie cardiaque, la voie transthoracique est généralement privilégiée.
Il existe une très grande diversité de résultats avec une variation entre les hôpitaux :
- de 0 % à 67 % pour les potentiels évoqués
- de 0 % à 54 % pour le holter cardiaque
- de 3 % à 48 % pour l’échographie transthoracique
- de 0 % à 27 % pour l’échographie transœsophagienne
- de 5 % à 70 % pour l’EEG
- de 7 % à 85 % pour l’ECG
- de 3 % à 81 % pour l’examen des vaisseaux du cou
Ces données sont représentées dans la Figure 7.22 ci-dessous sous la forme d’un nuage de points (premier onglet) et d’un funnel plot (deuxième onglet).
Details Neck dopler/angio
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 454016 - 454020 | CER.ANGIO/CAROT.1H | ANGIGR CERE CAR |
| 459432 - 459443 | MR-ANG HALSV/@>3SQ | ANG-RM VAS CON/@>3SQ |
| 465032 - 465043 | CER.ANGIO/A.CAR[MAX] | ANGIO.CER.CAR/TOT>2I |
| 454075 - 454086 | CER.ANGIO/VERT#H | ANGIO.CERE.2 INC.10 |
| 459756 - 459760 | KL.DUPLEX A.CAR.VERT | DUPLEX CL.A.CAR.VERT |
| 469711 - 469722 | KL.DUPL.ART.CAR | DUPL.CL.ART.CAR |
| 469733 - 469744 | KL.DUPL.ART.CAR+VERT | DUPL.CL.ART.CAR+VER |
| 465010 - 465021 | CER.ANGIO/A.CAR[1H] | ANGIO.CER.CAR/TOT2#I |
| 460375 - 460386 | DUPL.INTRACRAN.V | EX DUPL VAIS.CRANIEN |
| 465076 - 465080 | CER.ANGIO/VERT[MAX] | ANGIO.CER/VO.VERT>2I |
| 454053 - 454064 | CER.ANGIO/VERTEBR. | ANGIOGR CERE 3C |
| 454031 - 454042 | CER.ANGIO/CAROT.2H | ANGIOG CERE 8CL |
| 460316 - 460320 | BIL.DUPLEX CAROT. | EX DUPLEX CAROTIDES |
| 469792 - 469803 | KL.DUPL.INTRACRAN | DUPL.CL.INTRACRAN |
| 460331 - 460342 | BIL.DUPL.CAROT/VERT | EX BILAT DUPL CAROT. |
| 465054 - 465065 | CER.ANGIO/A.VERT.[1H | ANGIO CER/VOIE VERT |
Details ECG
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 475075 - 475086 | ECG | EXAM E C G ET PROTOC |
Details transthoracic echocardiogram
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 460456 - 460460 | TR.TH.ECHO.KL.DOPPL | ECHO MONO+BIDI +DOPP |
| 460412 - 460423 | TR.TH.MONO/BI.ECHO | ECHO MONO+BIDI TRANS |
| 469814 - 469825 | VOL.TR.THOR.ECH.HART | ECH.TR.THOR.CARD.CPT |
| 469652 - 469663 | TR.THOR.ECHO.HART | ECHO.TR.THOR.COEUR |
| 461230 - 461241 | TR.THOR.ECHO.HART | ECHO.TR.THOR.COEUR |
Details transesophageal echocardiogram
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 460574 - 460585 | TRANSOESO.ECHOCAR | ECHOGRAPHIE TRANSOES |
| 469674 - 469685 | TR.OESOF.ECHO.HART | ECHO.TR.OESOPH.COEUR |
| 461252 - 461263 | TR.OESOF.ECHO.HART | ECHO.TR.OESOPH.COEUR |
| 469836 - 469840 | VOL.TR.OESOF.ECH.COR | ECH.TR.OESO.CARD.CPT |
Details heart holter
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 476232 - 476243 | HOLTER<1J | HOLTER < 1AN |
| 476210 - 476221 | HOLTER | HOLTER |
| 476254 - 476265 | PART.HOLTER | MONITORING DE HOTLER |
Details EEG
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 477411 - 477422 | EEG HOLTER | ENREG.ELECT. |
| 477131 - 477142 | EEG | ELECTRO ENCEPHA |
| 477610 - 477621 | EL.ENCEFALOGRAFIE | ELECTROENCEPHALOGR |
| 478170 - 478181 | 477142.PAT.INT.ZORG | 477142.PAT.SOINS.INT |
Details evoked potential
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 478074 - 478085 | AUDITIEVE.POTENTIAL | POTENTIELS.AUDITIFS |
| 477654 - 477665 | COGNIT.POT.THERAPEUT | POT.COGNIT.THERAPEUT |
| 478052 - 478063 | VISUELE.POTENTIALEN | POTENTIELS.VISUELS |
| 478111 - 478122 | MOTORISCHE.POT. | POTENTIELS.MOTEURS |
| 477632 - 477643 | COGNIT.POT.DIAGNOSTI | POT.COGNIT.DIAGNOST |
| 478192 - 478203 | 478100.PAT.INT.ZORG | 478100.PAT.SOINS.INT |
| 478096 - 478100 | SOMASENSITIEVE.POT. | POTENTIELS.SOMATOSEN |
7.4 Complications après un AVC
7.4.1 Introduction
Lors du diagnostic d’un accident vasculaire cérébral (ischémique), il convient d’être attentif aux complications qui peuvent survenir. La pneumonie d’inhalation et les infections urinaires sont incluses dans le Stroke Action Plan for Europe, tout comme la prévention du delirium et du risque de chute. Comme indiqué dans l’introduction, certains hôpitaux flamands participent volontairement au suivi des indicateurs relatifs à la prise en charge des AVC, organisé par le Vlaams Instituut voor Kwaliteit van Zorg (VIKZ). Le VIKZ s’intéresse notamment aux complications survenues pendant le séjour hospitalier aigu, à savoir l’infection urinaire et la pneumonie liée à des troubles de la déglutition.
7.4.2 Pneumonie par inhalation
La pneumonie d’inhalation est enregistrée dans le RHM avec les codes de la catégorie :
- J69 : « Pneumonitis due to solids and liquids » (spécifique à la pneumonie d’inhalation) OU
- J12 à J18 : « Microorganism pneumonia » (non spécifique à la pneumonie d’inhalation).
La Figure 7.24 ci-dessous montre le pourcentage de séjours par hôpital avec enregistrement de ces codes. Le pourcentage de séjours avec enregistrement d’une pneumonie selon ces codes ICD-10-CM varie de 3 % à 21 % en 2021-2022. En 2020, la moyenne pour des hôpitaux flamande participants analysée par le VIKZ était de 4,1 %.
7.4.3 Infection des voies urinaires
Les codes ICD-10-CM pour les infections urinaires les plus relevants sont :
- N39.0 “Urinary tract infection, site not specified”
- N10 “Acute pyelonephritis”
- Codes de la sous catégorie N30.0 “Acute cystitis”
- Codes de la sous catégorie T83.5 “Infection and inflammatory reaction due to prosthetic device, implant and graft in urinary system”
- N99.511 “Cystostomy infection”
La Figure 7.25 ci-dessous montre le pourcentage de séjours avec AVC ischémique en 2021 2022, par hôpital, avec enregistrement de ces codes. Le pourcentage de séjours varie de 5 % à 27 %. En 2020, la moyenne des hôpitaux flamands participants analysée par VIKZ est de 5,2 %.
Les complications hémorragiques après thrombolyse et thrombectomie sont analysées dans les chapitres correspondants.
7.5 Soins infirmiers
Diverse études internationales ont mis en évidence l’importance et la nécessité d’une surveillance accrue des patients victimes d’un AVC par des infirmiers spécialement formés ou expérimentés en neuro-vasculaire.
Généralement les interventions des infirmiers en phase aiguë après l’AVC visent à prévenir les lésions cérébrales secondaires comme l’hypertension intracrânienne, à maintenir une bonne perméabilité des voies respiratoires et à prévenir les complications telles que les infections par pneumonie d’inhalation et les infections urinaires. Une surveillance étroite, pendant les 72h après l’AVC, permet une détection précoce de complications comme l’hypoxie, l’hyper- ou l’hypoglycémie, l’hypotension, les arythmies cardiaques, l’hyperthermie et les troubles de la déglutition.
Sur base des recommandations de l’ESO et du KCE concernant la prise en charge des patients victimes d’AVC, la surveillance et la prise en charge infirmière seront principalement axés sur la glycémie, la tension artérielle, la température corporelle, la saturation en oxygène, la fréquence cardiaque, la continence urinaire, la mobilisation précoce, les troubles de la déglutition et l’évaluation neurologique.
7.5.1 Gestion de la glycémie
L’hyperglycémie est une complication fréquente dans la phase aiguë d’un AVC.
Plusieurs études montrent les effets néfastes d’une hyperglycémie persistante lors d’un AVC ayant des conséquences en termes de comorbidité, de résultats fonctionnels, de mortalité et de transformation hémorragique.
Une mesure de la glycémie capillaire plusieurs fois par jour (toutes les 6h) et une mesure répétée lorsque les valeurs sont élevées, accompagnée d’une correction sont recommandées.
Une correction immédiate de l’hypoglycémie est également recommandée.
7.5.2 Gestion de la température corporelle
L’hyperthermie est une complication qui touche jusqu’à 50% des patients atteints d’un AVC
ischémique et est généralement associée à un mauvais pronostic. Une augmentation de la température corporelle impose une recherche de l’origine infectieuse.
Une prise de la température plusieurs fois par jour avec appréciation des résultats et activités réalisées sont recommandées.
7.5.3 Surveillance de la pression artérielle
Dans une phase précoce de l’AVC ischémique, les valeurs de pression artérielle sont normalement élevées et sont souvent plus élevées chez les patients présentant déjà des antécédents d’hypertension.
Il est recommandé d’avoir les valeurs d’une pression artérielle modérément élevées dans un
AVC ischémique aigu permettant l’amélioration de l’irrigation de la zone de pénombre. Par contre
une hypertension artérielle non-contrôlée ou une pression artérielle extrêmement élevée, peut entrainer des complications neurologiques ou autres complications liées à une hypertension. A l’inverse, une hypotension artérielle sévère dans un AVC ischémique aigu peut être préjudiciable en augmentant la lésion ischémique à cause une diminution de l’irrigation de la zone de pénombre.
Une mesure régulière (mesures rapprochées puis plus espacées jusqu’à toutes les 4h pendant 72h) de la pression artérielle est recommandée.
7.5.4 Surveillance de la fréquence cardiaque
La surveillance cardiaque en continu est très importante dans les premières 24h après un AVC
aigu, principalement pour détecter les arythmies cardiaques comme la fibrillation auriculaire,
et les décompensations cardiaques.
Au-delà d’un trouble du rythme, une tachycardie pourra indiquer un autre problème physiologique comme : la fièvre, la douleur, l’anxiété ou le globe vésical et donc s’avère être une cible de la surveillance de soins infirmiers dans le dépistage de complications
7.5.5 Surveillance de la fonction pulmonaire et respiratoire
Une fonction respiratoire normale et une oxygénation sanguine adéquate peuvent être des conditions importantes pour protéger le tissu cérébral ischémique dans la phase aiguë de l’AVC.
L’hypoxie peut aggraver les lésions cérébrales, au travers d’une variation des PaCO2 et PaO2 qui par la suite peut entrainer une hypercapnie, conduisant au risque d’une augmentation de la pression intracrânienne.
Il est recommandé de mesurer la saturation en oxygène.
7.5.6 Elimination urinaire
Les troubles de la fonction urinaire, comme l’incontinence et la rétention, augmentent le risque d’infections urinaires et peuvent compliquer le processus de réadaptation. De plus, l’incontinence urinaire a un impact sur la qualité de vie. L’infection urinaire est l’infection la plus fréquente dans le cas d’un AVC aigu, entraînant une augmentation de la morbidité et un allongement de la durée d’hospitalisation. La présence d’une sonde urinaire à demeure a également un impact.
La surveillance et les soins liés à l’élimination urinaire font partie de la prise en charge infirmière.
7.5.7 Troubles de la déglutition
De nombreux patients ayant subi un AVC présentent des troubles de la déglutition comme la dysphagie. La dysphagie est une difficulté à avaler, engendrée par une parésie des muscles accessoires de la déglutition, qui augmente le risque de complications tel que la pneumonie d’inhalation, la malnutrition et la déshydratation.
La pneumonie d’inhalation est une des infections les plus fréquentes post-AVC, avec le plus grand taux de mortalité et est associée à une hospitalisation prolongée.
Les tests de dépistage de la dysphagie sont recommandés à l’admission du patient, avant la prise de médication ou d’alimentation par voie orale. En cas de test négatif, le patient pourra recevoir une alimentation par voie orale, dans le cas contraire, la pose d’une sonde naso-gastrique sera nécessaire.
Le dépistage doit être évalué à l’aide d’outils validés et simple comme le Massey Bedside Swallowing Screen, par exemple.
7.5.8 Surveillance neurologique
Les infirmiers, par leur présence 24/24h, ont une place importante dans la surveillance neurologique du patient au cours des 24 heures suivant l’AVC, pouvant ainsi détecter une aggravation ou une amélioration du déficit neurologique du patient.
Parmi les différentes échelles pour évaluer l’état neurologique du patient adulte, la National Institutes of Health Stroke Scale (NIHSS) est devenue l’échelle de référence des AVC. Cet outil d’évaluation neurologique comportant 15 items est utilisé pour évaluer les effets de l’infarctus cérébral (nécrose de tissu cérébral suite à une ischémie) en testant les dimensions suivantes : le niveau de conscience, le langage (aphasie), la négligence, la perte visuelle (champ de vision), les mouvements extra oculaires, la force motrice, l’ataxie (coordination), la dysarthrie (discours), et la perte de sensibilité.
A la fin du test les scores de chaque item sont additionnés et on obtient un score total. Plus ce score total est élevé plus grand est l’impact de l’ischémie cérébrale sur le patient.
Cette échelle peut être utilisée par des médecins ou des infirmiers. Une bonne connaissance de l’échelle est requise au préalable, afin d’éviter une mauvaise interprétation des résultats. L’échelle NIHSS peut être utilisée plusieurs fois par jour.
7.5.9 Mobilisation précoce
L’AVC ischémique cause, chez la plupart des patients, différents degrés de déficit neurologique et de limitations fonctionnelles durables. La mobilisation précoce constitue un pilier de la réadaptation de ces patients et peut réduire les complications liées à l’inactivité.
La mobilisation précoce dans les 24 heures suivant l’AVC est recommandée dans les nombreuses directives de pratique clinique et elle consiste en une position assise hors de lit, la position debout et/ ou la marche. Le patient doit suivre un protocole de mobilisation dès que possible dans un délai inférieur à 24 heures après son admission pour AVC, sauf en cas de contre-indications.
7.5.10 Surveillance après un traitement thrombolytique
Les patients qui reçoivent un traitement thrombolytique doivent également être étroitement surveillés pendant au moins 24 heures après le traitement. Il existe un risque de complication hémorragique intracrânienne secondaire à la thrombolyse. Les soins peuvent être dispensés dans une unité de soins intensifs désignée ou une unité d’AVC avec une surveillance cardiaque en continu.
D’autres complications hémorragiques peuvent également survenir en interne ou à des points de ponction vasculaire, notamment lors de procédures invasives.
Il existe également un risque de complication hémorragique intracrânienne secondaire à une thrombectomie.
7.5.11 Autres éléments des soins infirmiers
La communication est également un élément à prendre en considération, qu’elle soit envers le patient, particulièrement en cas d’aphasie, ou entre professionnels de l’équipe multidisciplinaire ou d’autres institutions.
De même, le soutien émotionnel au patient et à sa famille complète la prise en charge.
Un rapport national et individuel concernant l’enregistrement des items DI-RHM sélectionnés relatifs aux soins infirmiers pour les patients ayant subi un accident vasculaire cérébral ischémique sera envoyé aux hôpitaux.