6 Thrombectomie
6.1 Introduction
La thrombectomie mécanique, consiste à extraire un caillot directement dans une artère cérébrale. Cette procédure endovasculaire nécessite l’introduction d’un cathéter au niveau du pli de l’aine qui est guidé jusqu’au niveau de l’artère obstruée. Le caillot est ensuite extrait soit à l’aide d’un stent « retriever » (ce type de stent n’est pas laissé en place) soit par aspiration. La thrombectomie mécanique (TM) est un geste de neuroradiologie interventionnelle réalisé par un radiologue spécialisé. Elle nécessite aussi une infrastructure complexe associant une équipe multidisciplinaire (infirmiers, radiologue, anesthésiste,..), un plateau technique (salle d’angiographie) et une unité neurovasculaire (stroke unit) de surveillance. Les normes en infrastructure et encadrement sont décrites dans l’AR du 19 avril 2014.
La thrombectomie mécanique associée à une prise en charge médicale est devenue la norme pour les patients victimes d’un AVC ischémique aigu avec occlusion d’un gros vaisseau (large vessel occlusion : « LVO ») depuis la publication en 2015 de cinq essais utilisant des dispositifs endovasculaires modernes. Ces essais ont démontré des avantages majeurs à la TM par rapport à un traitement médical seul. En Belgique, les recommandations sont issues de l’European Stroke Organisation (ESO) et l’European Society for Minimally Invasive Neurological Therapy (ESMINT). Ces deux sociétés donnent les principales lignes directrices [Turc et al. (2019)](2022 Turc et al. 2022) suivantes :
- Pour les patients admis directement dans un hôpital équipé pour la thrombectomie pour un AVC ischémique aigu (≤ 4,5 heures après l’apparition des symptômes) avec occlusion d’un gros vaisseau de la circulation antérieure et qui sont éligibles aux deux traitements, la thrombolyse intraveineuse associée à une thrombectomie mécanique plutôt que la thrombectomie mécanique seule est recommandée. Les deux traitements doivent être effectués dès que possible après l’arrivée à l’hôpital.
- Pour les patients admis dans un hôpital non équipé pour la thrombectomie pour un AVC ischémique aigu (≤ 4,5 heures après l’apparition des symptômes) avec occlusion d’un gros vaisseau de la circulation antérieure et qui sont éligibles aux deux traitements, une thrombolyse intraveineuse suivie d’un transfert rapide vers un hôpital spécialisé est recommandé.
- Il existe des preuves de haute qualité et une recommandation forte en faveur d’une TM dans les 6 heures suivant l’apparition des symptômes de l’AVC, et des preuves de qualité modérée jusqu’à 24 heures (selon des critères de sélection spécifiques des études DEFUSE-3(Albers et al. 2018) et DAWN(Nogueira et al. 2018)). Avec des preuves de qualité modérée à faible, cela s’applique également aux patients âgés de plus de 80 ans pour la fenêtre temporelle précoce et tardive respectivement.
Les critères d’inclusion des patients candidats à la thrombectomie sont repris dans les recommandations canadiennes 2022, NICE 2022, et AHA/ASA 2019.
Plus récemment, le BMJ Best Practice 2025 Ischaemic Stroke confirme ces recommandations avec quelques nuances :
- La décision de proposer une thrombectomie mécanique doit être prise par des cliniciens expérimentés dans l’utilisation de la thrombolyse et dans l’interprétation des images pertinentes.
- La procédure ne doit être réalisée que par des spécialistes dûment formés et ayant une expérience régulière des interventions endovasculaires intracrâniennes, dans des locaux adaptés.
- Les patients éligibles à une thrombectomie mécanique doivent recevoir au préalable une thrombolyse intraveineuse aussi rapidement que possible (sauf contre-indication), qu’ils se soient présentés dans un hôpital spécialisé ou non.
Le National Clinical Guideline for Stroke for the UK and Ireland 2023 nuance le recours à la TM :
- Dès que possible et dans les 6 heures suivant l’apparition des symptômes (en association avec une thrombolyse intraveineuse) chez les patients sans handicap antérieur (score mRS modifié [mRS] de 0 ou 1) présentant une occlusion confirmée de la circulation antérieure proximale et une occlusion intracrânienne proximale d’une artère importante entraînant un déficit neurologique invalidant (score NIHSS de 6 ou plus)
- Dès que possible chez les patients dont l’état de santé était bon entre 6 et 24 heures auparavant (y compris les AVC au réveil) et qui ne présentaient aucun handicap antérieur (mRS 0 ou 1), en association avec une thrombolyse, s’ils sont éligibles :
qui ont confirmé une occlusion proximale d’une artère intracrânienne de gros calibre (ACI et/ou M1) entraînant un déficit neurologique invalidant (score NIHSS de 6 ou plus)
s’il existe un potentiel de sauvetage du tissu cérébral, comme le montre l’imagerie de perfusion selon le délai, le score ASPECTS et la taille de l’infarctus
La liste des recommandations ci-dessus ne se veut pas exhaustive. La littérature évoluant rapidement dans le domaine de l’AVC, il est probable que des études plus récentes, avec des critères différents soient disponibles au moment de la publication du rapport.
6.2 Thrombectomie: situation en Europe et en Belgique
6.2.1 Europe
En 2023, 14 pays ont atteint l’indicateur de performance KPI 7b consistant à fournir une thrombectomie à au moins 7,5 % de tous les patients ayant subi un AVC ischémique sur base de données de haute qualité, dont la Belgique.
6.2.2 Belgique
La Belgique ne disposant pas de registre, la source utilisée pour calculer le nombre de thrombectomies repose, soit sur le RHM (donnée envoyée vers SAP-E), soit sur les codes de nomenclature de plusieurs implants (matériel) utilisés lors d’AVC ischémique (rapport 2022 de variations de pratiques médicales disponible sur le site healthy.belgium).
Les derniers chiffres disponibles dans les rapports SAP-E (2021, 2022 et 2023) et sur le site healthybelgium.be sont repris ci-dessous (Table 6.1) .
6.2.2.1 SAP-E 2021-2022-2023
| 2021 | 2022 | 2023 | |
|---|---|---|---|
| Mechanical Thrombectomy Total number of MT treatments | 1969 | 1969 | 2048 |
| Rate of ischemic stroke patients treated with MT | 9,28 % | 9,08 % | 9,30 % |
6.2.2.1.1 Healthy Belgium
En 2021, 1253 thrombectomies sont enregistrées. En 2022, 1 749 thrombectomies ont été réalisées dans les hôpitaux belges, ce qui représente 7 % du total des patients ayant subi un accident vasculaire cérébral cette année-là. Pour la même année, un total de 139 patients ont été transférés vers un hôpital plus spécialisé pour un traitement complémentaire.
6.3 Thrombectomie : résultats sur base des séjours sélectionnés en 2021-2022
6.3.1 Introduction
Après discussion et avis des experts, la méthodologie de calcul du nombre de séjours avec thrombectomie pour cet audit repose sur les éléments suivants :
Les séjours doivent correspondre aux critères d’inclusion et d’exclusion des séjours STROKE (cfr chapitre méthodologie) ET être associés à la facturation d’un code d’implant 182162 (en hospitalisation) ou 182151 (ambulant)
Ces derniers codes de nomenclature correspondent à l’intitulé suivant : « Ensemble du matériel nécessaire à l’extraction endovasculaire d’un thrombus par aspiration, ou nécessaire à l’utilisation d’un thrombus retriever lors d’une procédure de thrombectomie mécanique intracrânienne endovasculaire, en cas d’accident vasculaire cérébral ischémique »
Nous avons recherché si d’autres codes d’implants étaient utilisés. Dans 1 % des séjours, un autre code d’implant que celui retenu a été facturé seul (voir note d’info).
Plusieurs autres codes (en plus du code 182162/182151) peuvent être utilisés dans le contexte de l’AVC :
- 182140 : Un ou plusieurs thrombus retrievers utilisés lors d’une procédure de thrombectomie mécanique intracrânienne endovasculaire en cas d’accident vasculaire cérébral ischémique (4457,25 euros en 2021.)
- 182184 : Ensemble du matériel de dilatation et tuteur éventuel utilisé lors d’un traitement endovasculaire d’une constriction artérielle proximale, afin d’avoir un accès pour une extraction endovasculaire d’un thrombus intracrânien, en cas d’accident vasculaire cérébral ischémique (891,45 euros en 2021)
| exit_year | implant_code | number | % |
|---|---|---|---|
| 2021 | 182140 | 9 | 1 % |
| 2021 | 182162 | 142 | 13 % |
| 2021 | 182162_182184 | 20 | 2 % |
| 2021 | 182162_182140 | 833 | 77 % |
| 2021 | 182162_182140_182184 | 75 | 7 % |
| 1079 | 100 % |
Table 1. Number of combinations with implant codes
Les codes de nomenclature 182140 (thrombus retrievers) et 182184 (matériel de dilatation d’une artère) sont toujours facturés en même temps que le code 182162 (matériel nécessaire à l’extraction endovasculaire d’un thrombus) dans 87 % des cas.
Le code 182140 est facturé dans 84 % des cas, le code 182184 est facturé dans 10 % des cas dont 1 % isolément (erreur de facturation ?).
Les 3 codes sont facturés simultanément dans 7 % des cas.
Afin d’obtenir le nombre exact de thrombectomies réalisées en 2021 et 2022, nous avons également étudié la possibilité d’utiliser ou d’associer des critères supplémentaires tels que :
- Le code de procédure ICD-10-PCS (version 2019 et 2021 respectivement pour les années d’enregistrement 2021 et 2022) : 03C (G/H/J/K/L/M/N/P/Q)(0/3/4)Z-
- Le code de nomenclature 589186 (hospitalisé)/589175(ambulant) qui correspond à l’intitulé suivant : « Introduction percutanée sous contrôle d’imagerie médicale de cathéters endovasculaires visant à la recanalisation d’une occlusion vasculaire documentée, par fibrinolyse, par recanalisation mécanique, par utilisation d’énergie (thermique, laser, radiofréquence) et par aspiration, y compris les manipulations et contrôles pendant le traitement ainsi que le matériel utilisé, à l’exclusion des cathéters d’angioplastie, des produits pharmaceutiques et de contraste. Pour les vaisseaux autres que les vaisseaux coronaires »
La consolidation du nombre exact de thrombectomies, en utilisant ces critères supplémentaires, est difficile car :
- Nous avons constaté des facturations de code d’implant et/ou de recanalisation sans enregistrement du code de procédure ICD-10-PCS, ainsi que l’inverse
- Sur base de l’avis des experts, le code de nomenclature 589186 est peu spécifique et s’applique aux vaisseaux autres que coronaires de manière large
- Nous avons également constaté que d’autres prestations sont facturées en lieu et place du code 589186, avec le code d’implant dans un contexte d’AVC ischémique
A l’avenir, le nombre de thrombectomie devrait être plus précis car depuis le 1/8/2024, le code de nomenclature spécifique à la thrombectomie est disponible (voir note d’info). Ce code ne peut être attesté que dans un hôpital agréé pour le programme de soins spécialisé S2. Nous ne disposons pas des données 2024.
588991(amb)/589002(hospi) : Traitement intracrânien endovasculaire mécanique d’un accident cérébro-vasculaire ischémique aigu (thrombectomie), y compris les manipulations et les contrôles effectués pendant le traitement et tous les matériels utilisés, à l’exclusion des cathéters et des dispositifs médicaux nécessaires pour l’élimination des caillots, les fibrinolytiques, autres produits pharmaceutiques et de contraste
La prestation 588991-589002 peut seulement être attestée par un radiologue interventionnel.
La prestation 588991-589002 peut seulement être attestée une seule fois par jour.
La prestation 588991-589002 ne peut pas être cumulée avec les prestations 589175-589186 ou 589116-589120. La prestation 588991-589002 peut uniquement être attestée, si elle est effectuée dans un hôpital qui dispose d’un programme de soins spécialisé « soins de l’AVC aigu impliquant des procédures invasives » agréé conformément à l’arrêté royal du 19 avril 2014 fixant les normes auxquelles les programmes de soins « soins de l’accident vasculaire cérébral (AVC) » doivent répondre pour être agréés ou aux normes qui le modifient, le complètent ou le remplacent. »
6.3.2 Nombre de séjours SHA avec thrombectomie au niveau national en 2021 et 2022
La Figure 6.1 suivante montre les séjours sélectionnés regroupés selon les différents critères explorés (facturation d’implant 182162/182151 (flag_implant), code de procédure ICD-10 (flag_Z) ou code de nomenclature 589186/589175 de la procédure endovasculaire (flag_percutanee).

Le critère ICD-10-PSC (flag_Z) est retrouvé seul pour 112 séjours. Le critère code de nomenclature intervention percutanée (flag_percutané) est retrouvé seul dans 48 séjours.
Le nombre de séjours 2021-2022 avec thrombectomie, sur base du seul critère implant (flag_implant) retenu avec les experts, est de 2261 séjours, soit 7,2 % du total des séjours SHA sélectionnés.
L’analyse ci-dessus n’a pas pu faire la distinction entre les séjours pour les patients primaires (admis directement dans l’hôpital) et les patients secondaires (adressés par un autre hôpital référent). Cette distinction a été réalisée via les données obtenues par le questionnaire en ligne.
Aucune facturation ambulatoire n’a été retrouvée pour la thrombectomie (voir chapitre analyses statistiques).
6.3.3 Proportion de thrombectomie par hôpital en 2021-2022
La Figure 6.2 ci-dessous montre la répartition des thrombectomies par hôpital. La majorité des hôpitaux ne réalisent aucune thrombectomie. Le taux de thrombectomies varie entre 1 et 38 % pour les 32 hôpitaux qui réalisent cette technique en 2021-2022.
Pour les années 2021-2022, nous ne disposons pas de la liste des hôpitaux qui à l’époque étaient agréés pour les programmes de soins de base (S1) ou spécialisé (S2).
6.3.4 Nombre de séjours avec traitement par thrombectomie ET thrombolyse en 2021-2022
Les séjours SHA analysés avec traitement par thrombolyse associée à une thrombectomie ont été sélectionnés selon les mêmes critères.
Figure 6.3 ci-dessous reprend les combinaisons des différents traitements.

Parmi les 2778 séjours SHA avec une facturation d’altéplase, 451 séjours ont également une procédure de thrombectomie.
Sur le total des 31499 séjours sélectionnés , 1,4 % des séjours bénéficient des deux traitements au sein du même séjour SHA.
Cette figure ne tient pas compte des facturations d’altéplase en ambulatoire. Le taux de séjours combinés (thrombolyse et thrombectomie) est donc sous-estimé dans cette analyse.
Pour information, le rapport SAP-E 2023 indique un taux de traitements combinés (thrombolyse et thrombectomie) de 1.62 %.
6.3.5 Complications hémorragiques de la thrombectomie
L’hémorragie intracérébrale (HIC) symptomatique est une des complications après une thrombectomie mécanique. Les taux d’HIC dans les essais cliniques sur la thrombolyse et la thrombectomie (2022 Turc et al. 2022) qui ont été rapportés sont respectivement de 7,6 % et 4,4 %.
Pour enregistrer un diagnostic d’hémorragie après thrombectomie lors d’un séjour SHA dans le RHM, les 2 codes suivants doivent être enregistrés ensemble pour le même séjour :
- Le code pour l’infarctus cérébral ischémique (I63)
- Le code G97.5- “Postprocedural hemorrhage of a nervous system organ or structure following a procedure”
Au sein des séjours SHA avec thrombectomie, 10 séjours correspondent à ces 2 critères et concernent 8 hôpitaux différents (0.44 % des séjours avec thrombectomie). Ce faible taux s’explique soit par un faible taux de complications dans les hôpitaux belges, soit par un sous-enregistrement des complications hémorragiques.
6.4 Thrombectomie : résultats sur base du questionnaire en ligne
Les résultats du questionnaire en ligne sont présentés selon qu’ils concernent :
- la totalité des patients
- le type de patients (primaires ou secondaires)
En effet, notamment pour les délais « door-to-groin », nous avons demandé aux hôpitaux de faire la distinction entre les patients primaires (admis directement dans l’hôpital) et les patients secondaires (adressés par un autre hôpital référent).
Les réponses enregistrées par les hôpitaux se rapportent à 2024.
6.4.1 Thrombectomie (tous les patients)
20 hôpitaux réalisant des thrombectomies (TM) ont répondu au questionnaire en ligne spécifique sur la thrombectomie.
Le nombre total de thrombectomies en 2024, selon les données rapportées par les 20 hôpitaux, est de 1715. Parmi ces patients, 54,3 % (931 patients) ont été transférés d’un hôpital référent (celui qui envoie le patient vers l’hôpital spécialisé) vers un hôpital spécialisé.
Le questionnaire en ligne nous indique que 18113 patients ont été admis en 2024 pour un diagnostic d’AVC (AIT exclus) dans les 96 hôpitaux belges interrogés. Le taux de TM calculé sur cette base est de 9,5 %.
6.4.1.1 Nombre total de thrombectomies réalisées en 2024 par hôpital
La Figure 6.4 suivante indique le nombre total de séjours avec thrombectomie (patients primaires et secondaires) en 2024, par hôpital.
Le nombre total de patients varie d’un hôpital à un autre (minimum 1 ; maximum 175).
6.4.1.2 Le taux de thrombectomies par hôpital
Nous avons calculé le taux de thrombectomies des hôpitaux non spécialisés Figure 6.5. Le numérateur est le nombre de patients avec indication de thrombectomie envoyé dans un centre spécialisé et le dénominateur correspond au nombre de patients admis pour un AVC ischémique dans l’hôpital référent.
Nous avons calculé le taux de thrombectomies des patients admis directement dans les hôpitaux spécialisés (Figure 6.6) . Le numérateur est le nombre de patients primaires thrombectomisés admis par hôpital et le dénominateur est le nombre de patients primaires avec diagnostic d’AVC.
La valeur seuil (en pointillé) est de 7,5 % (valeur cible issue des données SAP-E).
Le taux de patients avec indication de thrombectomie et transférés dans un autre hôpital est élevé pour les 3 hôpitaux où plus de la moitié des patients sont transférés.
En 2024, la médiane des taux de thrombectomies des hôpitaux spécialisés (11 %) est supérieure à celle des hôpitaux référents (7 %). Certains hôpitaux spécialisés n’atteignent pas la valeur seuil de 7,5 % pour des patients primaires (admis directement dans leur hôpital). Ces figures doivent être interprétées avec prudence vu le faible nombre de patients.
6.4.2 Thrombectomies (patients primaires) au-delà de 6h après les symptômes
La Figure 6.7 proportion de patients primaires qui ont bénéficié d’une thrombectomie plus de six heures après l’apparition des symptômes.
La proportion de patients primaires pris en charge par thrombectomie au-delà de 6h après l’apparition des symptômes varie de 0 à 0.83 pour 18 hôpitaux sur les 20 interrogés. Les 2 hôpitaux qui n’apparaissent pas dans la figure ont répondu « NA ».
6.4.3 Agrément pour le programme de soins spécialisé S2 et réalisation des thrombectomies
Le Table 6.2 ci-dessous montre qu’il n’y a pas nécessairement de lien entre la réalisation de thrombectomies en 2024 et l’agrément pour le programme de soin spécialisé S2 (réponses des hôpitaux à la date du 1er avril 2025).
| S1-S2-other | ESO | Nb of thrombectomy | ||
|---|---|---|---|---|
| request S1 and S2 | 1 | |||
| request S1 and S2/other | 3 | |||
| shared S2 | 42 | |||
| S1 and S2 | 59 | |||
| S2 | 63 | |||
| S1 and S2 | 68 | |||
| S1 /request S2 | 72 | |||
| request S2 | 78 | |||
| request S2 | Centre | 93 | ||
| S2 | Centre | 95 | ||
| request S2 | 96 | |||
| S1 and S2 | 100 | |||
| request S2/other | 101 | |||
| S2 and request S1 | 101 | |||
| nor S1 nor S2 | Centre | 104 | ||
| request S2 | Centre | 105 | ||
| S1 | Centre | 106 | ||
| S1/other | Centre | 122 | ||
| S2 | 131 | |||
| request S2 | Stroke Unit | 175 |
6.4.4 Processus de thrombectomie
Le Table 6.3 suivant indique «qui» décide de la thrombectomie.
| Answer | Number of hospitals |
|---|---|
| neurologist in consultation with interventional radiologist | 8 |
| neurologist and interventional radiologist | 7 |
| interventional radiologist in consultation with neurologist | 2 |
| neurologist | 1 |
| multidisciplinary consultation (emergency, neurologist, interventional radiologist, intensivist) | 1 |
| consultation between the S1 neurologist and the S2 neurologist | 1 |
Dans la majorité des hôpitaux (17 hôpitaux), le décision d’effectuer une thrombectomie est prise conjointement par le neurologue et le radiologue interventionnel de l’hôpital spécialisé.
6.4.5 Permanence
La mise à disposition de cette technique 24h/24 a été explorée. La Figure 6.8 suivante montre que pour 2 hôpitaux, la thrombectomie ne peut pas être réalisée 24h/24. L’un d’entre eux a un agrément S2 et l’autre en a demandé un.
La Figure 6.9 ci-dessous indique dans quelle mesure le radiologue interventionnel est présent pour la réalisation d’une thrombectomie en fonction des différents moments de la semaine.

Un seul hôpital assure une permanence 24h/24 sur site. 19 hôpitaux sur les 20 disposent d’un radiologue spécialisé sur place en journée pendant la semaine. Pour les 24h de WE et les nuits de semaine, le radiologue est majoritairement sur place dans les 30 minutes.
4 hôpitaux indiquent qu’il existe une collaboration entre plusieurs hôpitaux pour assurer la permanence du radiologue interventionnel (Figure 6.10). Nous ne disposons pas du nombre d’hôpitaux pour lesquels un seul radiologue est de garde.
6.4.6 Thrombectomies (patients secondaires)
La Figure 6.11 suivante montre le nombre d’hôpitaux référents différents dont sont issus les patients secondaires.
Le nombre d’hôpitaux référents se situe entre 0 et le 12. Le nombre élevé d’hôpitaux annoncé par certains centres spécialisés s’explique également par l’impossibilité de prise en charge dans un hôpital spécialisé en raison d’une intervention de thrombectomie concomitante. Dans ce cas, les patients sont alors transférés entre centres spécialisés (ceux-ci sont alors inclus comme hôpital référent).
La Figure 6.12 suivante montre « qui » organise le transfert des patients d’un hôpital référent vers un hôpital spécialisé. La question étant «ouverte», les hôpitaux ont également ajouté le mode de transport utilisé.

La majorité des transferts est organisée par l’hôpital référent (celui qui envoie le patient vers le centre spécialisé).
On note l’absence d’organisation uniforme du transport : ambulance, SMUR, PIT ou encore ambulance du centre spécialisé envoyée vers l’hôpital référent pour aller chercher le patient.
Q24. D’après les hôpitaux interrogés, les facteurs qui allongent le plus le temps écoulé entre le premier contact pour organiser le transfert d’un patient candidat à une thrombectomie (qui se trouve dans un autre hôpital) et la réalisation de cette thrombectomie sont les suivants :
- Organisation du transfert : transport indisponible (SMUR, PIT, ambulance médicalisée), planification non optimale (priorité logistique des services de transport non optimale)
- Temps du transfert : perte de temps pour l’aller et le retour en ambulance du centre spécialisé ou environnement très urbanisé, distance entre centres
- Durée du séjour dans l’hôpital non spécialisé (accès au neurologue, à l’imagerie, au radiologue)
- Transferts des données administratives, cliniques et surtout radiologiques. En effet, pour les images radiologiques, les hôpitaux signalent une inaccessibilité à l’imagerie si le protocole n’est pas établi (mise à disposition d’un code Pacs-on-Web). Le temps d’accès aux images est parfois augmenté en lien avec l’utilisation de logiciels différents.
- Facteurs liés au patient : temps de préparation et particularités médicales (intubation, etc..)
En 2024, la Figure 6.13 suivante montre le pourcentage de patients secondaires qui retournent à l’hôpital d’origine immédiatement après la thrombectomie.
Le pourcentage des patients renvoyés immédiatement vers l’hôpital référent est faible ou nul pour la majorité. En effet, la plupart des hôpitaux renvoient généralement les patients vers l’hôpital après une surveillance de 24H au sein de la stroke unit ou aux soins intensifs
La Figure 6.14 ci-dessous montre la proportion de patients secondaires qui ont bénéficié d’une thrombectomie plus de six heures après l’apparition des symptômes.
La proportion de patients secondaires avec thrombectomie au-delà des 6h après l’apparition des symptômes est disponible pour 14 hôpitaux et varie entre 0.11 et 0.69.
6 hôpitaux ont répondu « NA » soit parce que la donnée n’est pas enregistrée, soit parce qu’il n’y a aucun patient concerné (1 hôpital).
Toutefois, certains hôpitaux ont précisé le nombre de patients selon l’heure de découverte des symptômes ou l’heure à laquelle le patient a été vu “bien” pour la dernière fois (last seen well). La comparaison entre hôpitaux doit donc rester prudente.
6.5 Door-to-groin
6.5.1 Introduction
Le “door-to-groin” time en minutes (DTG) ou « door-to-puncture » est défini comme la période entre l’heure d’arrivée à la première porte de l’hôpital et l’heure de début de la procédure de thrombectomie (ponction de l’aine). La première porte (« door ») est définie comme la porte que le patient franchit après avoir été déchargé de l’ambulance ou du transport privé (généralement la porte par laquelle le patient entre quelques secondes après avoir été déchargé) (RES-Q 3.0 Standard Form Data Dictionnary).
Comme pour l’indicateur « door-to-needle” time (DNT), le DTG devrait être le plus court possible. En effet, des délais plus courts entre l’arrivée à l’hôpital et la ponction sont associés à de meilleurs résultats : probabilité plus élevée de sortie à domicile et diminution de la mortalité hospitalière ou de la probabilité d’être admis en maison de repos (Jahan et al. 2019).
De 2016 à 2022, l’étude (Xian et al. 2024) basée sur les données du Get With The Guidelines Stroke Program a constaté une amélioration statistiquement significative des délais DTG (DTG ≤ 90 minutes de 54,7 % à 62,8 %). Une autre étude confirme que les délais DTG ont connu des améliorations significatives au cours de la dernière décennie (Sun et al. 2023) (14 % des patients ont un DTG ≤60 minutes en 2008 (moyenne de 2,7±1,2 h), comparé à 58 % en 2017 (moyenne de 1,4±0,8 h)).
Dans le dernier rapport SAP-E 2023, le DTG médian est repris comme indicateur de performance dans le KPI 7d pour lequel la Belgique n’a pas enregistré de valeur chiffrée. Pour le SAP-E, l’objectif est une valeur médiane < à 60 minutes.
Le DTG en tant que tel n’est pas documenté dans le rapport du VIKZ.
Les normes à atteindre pour le délai door-to-groin pour un patient primaire ou secondaire sont différentes. Les objectifs à atteindre pour les délais DTG dans les 2 cas de figures sont décrits dans les guidelines canadiens 2022 :
- patient admis directement dans un hôpital spécialisé (comprehensive stroke center): DTG médiane < 60 minutes
- patient admis dans un hôpital non spécialisé puis transféré :
délai entre admission et sortie des urgences du premier hôpital (Door In-Door Out time (DIDO)) : le plus vite possible, cible délai médian < 45 minutes
et DTG dans l’hôpital spécialisé : délai médian < 60 minutes
La mesure du délai «DIDO» n’a pas fait l’objet d’une question dans l’enquête en ligne.
6.5.2 DTG des patients primaires
Le patient primaire est celui qui est admis directement dans un hôpital spécialisé.
La Figure 6.15 suivante montre que 18 hôpitaux sur les 20 hôpitaux enregistrent le DTG pour les patients primaires en 2024.
Les 2 hôpitaux qui n’enregistrent pas le DTG sont ceux qui déclarent pratiquer moins de 4 thrombectomies en 2024.
La Figure 6.16 suivante montre la proportion de patients primaires thrombectomisés et dont le DTG a été analysé en 2024.
Cette proportion varie de 0.77 à 1. Un hôpital a enregistré une valeur de 0.
9 hôpitaux disposent d’un DTG analysé chez tous leurs patients.
La Figure 6.17 et Figure 6.18 montrent le DTG médian et moyen pour les patients primaires avec thrombectomie.
La médiane DTG est à 86 minutes (min 26.5 à max 126 minutes).
La moyenne DTG est à 95.5 minutes (min 35 à max 170 minutes).
La Figure 6.19 suivante montre la proportion de patients primaires dont le DTG est inférieur à 60 minutes (cfr recommandations).
La proportion de patients dont le DTG est inférieur à 60 minutes varie entre 0 et 0.33. Les données ont été fournies par 18 hôpitaux.
Les hôpitaux ont été interrogés sur les actions entreprises pour réduire le délai DTG. Des actions d’amélioration ont eu lieu dans 19 hôpitaux sur les 20 hôpitaux concernés. Un seul hôpital a indiqué qu’aucune action d’amélioration n’a été entreprise, même si l’intervalle de temps n’est pas encore optimal.
Les différentes actions qui ont été mises en place sont catégorisées dans la Figure 6.21 ci-dessous.

Les analyses de dossiers en équipe, la formation et l’amélioration des processus sont les actions les plus fréquemment citées par les hôpitaux.
- Case analysis : staff multidisciplinaire, analyses des dossiers (en fonction des heures ouvrables, dossiers avec DTG prolongés…)
- Training : formation des infirmiers des urgences, des assistants, des technologues en imagerie
- Process improvement : organigramme clarifié, alerte téléphonique, collecte des données, accès prioritaires à l’imagerie ou au service de brancardage, accès direct à un protocole oral radiologique, création de protocoles pour optimiser les délais, procédure d’accès à une autre salle d’angiographie si nécessaire…
- Team : augmentation du nombre de radiologues interventionnels, amélioration de la disponibilité du radiologue ou de l’anesthésiste, implication plus importante des technologues en tomodensitométrie en dehors des heures ouvrables
- IT tool : accès facilité à imagerie et aux données cliniques via smartphone, outil de pilotage informatique
- Infrastructure improvement : amélioration de l’accessibilité de la salle d’angiographie, ajustement du nombre de salles de radiologie interventionnelle
- Benchmark : participation au programme VIKZ, BIC4Stroke, participation et coordination du projet qualité VZN
- Pre-notification : alerte précoce du radiologue ou du neurologue
Les principaux commentaires pour cet indicateur DTG, outre qu’il est important dans l’évaluation du workflow, sont les suivants :
- Une définition plus claire des critères d’inclusion et d’exclusion est souhaitée, par exemple en cas d’AVC intrahospitalier
- Le DTG des patients primaires est plus long que les patients secondaires car ces derniers ont déjà bénéficié d’examens complémentaires dans l’hôpital référent
- L’enregistrement du délai entre la première admission aux urgences de l’hôpital référent et la ponction (« doorS1-to-groin ») peuvent fournir des informations supplémentaires. Cela permettrait de mieux cerner l’ampleur et les facteurs impliqués dans les retards de prises en charge
- Les temps d’intervention sont variables selon le moment (en semaine ou la nuit/ WE)
- Au-delà du DTG, un indicateur d’évolution clinique à 3 mois est suggéré
Les principaux facteurs cités par les hôpitaux et qui allongent le DTG pour un patient primaire sont les suivants :
- Facteurs liés au patient : agitation, NIHSS faible à l’admission, pas d’hétéro anamnèse…
- Diagnostic de l’AVC : qualité du tri, incertitude diagnostique, …
- Processus de prise en charge : coordination, nécessité d’une concertation interdisciplinaire accrue compte tenu de l’élargissement constant des indications, des patients âgés, des comorbidités, des occlusions distales, temps d’intubation
- Processus en imagerie : procédures endovasculaires simultanées, imagerie supplémentaire (wake-up stroke, fenêtre de traitement tardive), disponibilité de la salle d’angiographie
- Ressources humaines : disponibilité/délai de retour des radiologues, neurologues, infirmiers, anesthésistes
- Absence de pré-notification de l’AVC avant l’arrivée à l’hôpital
6.5.3 DTG des patients secondaires
Un patient secondaire est un patient qui est transféré d’un hôpital référent pour thrombectomie.
La Figure 6.22 suivante montre que 18 hôpitaux sur les 20 hôpitaux enregistrent le DTG pour les patients secondaires en 2024.
La Figure 6.23 montre la proportion de patients secondaires thrombectomisés et dont le DTG a été analysé en 2024.
Cette proportion varie de 0.89 à 1 pour 17 hôpitaux.
14 hôpitaux disposent d’un DTG analysé chez plus de 95 % des patients secondaires.
La Figure 6.24 et Figure 6.25 montrent le DTG médian et moyen pour les patients secondaires avec thrombectomie.
La valeur médiane du DTG est de 33 minutes (min 10 et max 60). La valeur outlier (176 min) est la mesure du délai entre les urgences de l’hôpital référent et la thrombectomie dans l’hôpital spécialisé.
La valeur moyenne du DTG est de 39 minutes (min 27 min et max 64 min). La valeur outlier est de 173 minutes et mesure le DTG depuis les urgences de l’hôpital référent.
Les valeurs médianes et moyennes des DTG des patients secondaires (33 et 39 minutes respectivement) sont, comme attendues, inférieures aux valeurs médianes et moyennes des DTG des patients primaires (86 et 95.5 minutes respectivement). En effet, les patients transférés ont bénéficié d’une imagerie et éventuellement du traitement par thrombolyse dans l’hôpital référent.
La Figure 6.26 suivante montre la proportion de patients secondaires dont le DTG est inférieur à 60 minutes en 2024.
La proportion de patients secondaires dont le DTG est inférieur à 60 minutes varie de 0 à 0.97 pour 17 hôpitaux. 11 hôpitaux ont plus de 80 % des DTG < à 60 minutes.
Le Table 6.4 et la Figure 6.27 décrivent si des actions ont été entreprises par les hôpitaux pour réduire le DTG et quels types d’action.
| Answer | Number of hospitals |
|---|---|
| Improvement measures were implemented | 16 |
| No improvement measures were taken because the time interval is already optimal (< 60 minutes) | 2 |
| No improvement measures were taken, even though the time interval is not yet optimal | 1 |
| NA (The DTG is not recorded or analysed) | 1 |

Les analyses de dossiers en équipe, la formation et l’amélioration des processus sont les actions les plus fréquemment citées par les hôpitaux.
- Training : sensibilisation et formation continue du personnel
- Process improvement : alarme téléphonique, accès direct à la salle d’intervention (sans passer par les urgences), accès aux images CT des patients en fournissant les codes PACS-on-WEB, optimisation de la préparation préopératoire (préparation du matériel,..)
- Case analysis : staff multidisciplinaire, réunions du réseau avec les hôpitaux partenaires, réunion d’équipe, analyses des dossiers (en fonction des heures ouvrables, dossiers avec DTG prolongés..)
- IT tool : logiciel d’analyse d’imagerie automatisé commun, partage de données (application), télémédecine avec certains hôpitaux partenaires (système de visioconférence, accès direct sécurisé aux imageries et dossier médical informatisé)
- Team : amélioration de la disponibilité de l’anesthésiste
- Benchmark : participation au programme VIKZ, BIC4Stroke, participation et coordination du projet qualité VZN
- Meeting annuel entre hôpitaux S1-S2
- Pre-notification : alerte dans la phase pré-hospitalière de tous les acteurs de la chaîne de soins
Les commentaires des hôpitaux ont été récoltés pour l’indicateur DTG des patients secondaires :
- L’indicateur doit être représentatif. Il devrait tenir compte du temps passé dans l’hôpital référent et du temps de transport vers l’hôpital traitant. Il est logique que la médiane et la moyenne soient plus faibles chez les patients secondaires que chez les patients primaires, étant donné que le diagnostic, l’imagerie et la thrombolyse ont été effectués dans l’hôpital référent.
- Un hôpital relève un manque important d’expertise neurologique dans les hôpitaux périphériques ainsi que le manque d’accès aux techniques d’imagerie de perfusion, avec un impact sur l’indicateur
- L’évolution clinique à 3 mois des patients ayant bénéficié d’une thrombolyse ou d’une thrombectomie est un critère majeur de qualité des soins prodigués
- La définition du «door» doit être précisée pour tous les hôpitaux. Un hôpital rapporte, par exemple, que leur définition du «door» correspond au moment de la création du dossier informatique
- Un hôpital signale un temps d’arrêt de la pratique de thrombectomie et une augmentation du DTG pour les patients liée à la perte temporaire d’agrément S2
La littérature confirme que toute une série d’initiatives permettent d’améliorer le DTG [Rangel et al. (2022)](Janssen et al. 2023)(Hansen et al. 2024).
6.6 Thrombectomie : les hôpitaux qui n’en réalisent pas, résultats sur base du questionnaire en ligne STROKE
La Figure 6.28 suivante montre que 76 hôpitaux ne réalisent aucune thrombectomie en 2024.
Parmi ces 76 hôpitaux, 3 hôpitaux mentionnent qu’ils partagent un agrément S2 mais ne réalisent pas de thrombectomies en raison de l’absence de radiologue interventionnel.
Les 76 hôpitaux qui ne pratiquent pas de thrombectomies ont répondu aux questions suivantes.
Les principales raisons pour lesquelles l’hôpital ne pratique jamais de thrombectomie chez les patients ayant subi un accident vasculaire cérébral ischémique sont reprises dans la Figure 6.29 ci-dessous.

24 hôpitaux sur les 76 qui ne réalisent pas de thrombectomies ont répondu. La majorité de ceux-ci ne disposent pas d’un service de radiologie interventionnelle (radiologue ou infrastructure).
La Figure 6.30 suivante montre le nombre d’hôpitaux spécialisés différents vers lesquels l’hôpital référent envoie les patients pour thrombectomie.
La majorité des hôpitaux (62 %) envoie leur patient dans un seul centre spécialisé. 16 et 12 hôpitaux transfèrent leurs patients respectivement vers 2 et 3 hôpitaux spécialisés. Les réponses « NA » correspondent aux 20 hôpitaux qui réalisent des thrombectomies.
La Figure 6.31 suivante montre le nombre et la distribution des patients transférés vers les différents hôpitaux spécialisés.
Au total, en 2024, 931 patients sur les 18113 patients avec un diagnostic d’AVC ont été adressés à un centre spécialisé pour une thrombectomie.
La Figure 6.32 suivante décrit la spécialité qui prend la décision de transférer un patient vers un autre hôpital avec une indication de thrombectomie.

Dans la majorité des cas, c’est le neurologue traitant (47 hôpitaux) ou le neurologue en collaboration avec l’équipe du centre S2 (18 hôpitaux) qui prend cette décision.
La Figure 6.33 indique dans quelle mesure les patients reviennent dans l’hôpital de départ après thrombectomie.
La majorité des hôpitaux (68) confirme que le patient adressé au centre S2 revient dans l’hôpital de départ après la réalisation de la thrombectomie.
Le Table 6.5 indique dans quel délai, en moyenne, les patients reviennent pour d’autres soins de l’AVC dans l’hôpital référent après une thrombectomie.
| Days | Number of hospitals |
|---|---|
| NA | 38 |
| 1 | 27 |
| 1 to 2 | 17 |
| 2 | 5 |
| 2 to 3 | 2 |
| immediately | 2 |
| 1.3 | 1 |
| 10 to 15 | 1 |
| 15 | 1 |
| 7 | 1 |
| never | 1 |
La majorité des hôpitaux référents (52 hôpitaux/76 soit 68 %) rapportent un retour des patients dans les 48h après la thrombectomie.
6.7 Analyse des pratiques de facturation lors des thrombectomies
Lors d’une procédure de thrombectomie mécanique intracrânienne endovasculaire, en cas d’accident vasculaire cérébral ischémique, le code de nomenclature 182162 est facturé. Il s’agit de l’ensemble du matériel nécessaire à l’extraction endovasculaire d’un thrombus par aspiration, ou nécessaire à l’utilisation d’un thrombus retriever. Il est souvent associé à la facturation du code de nomenclature 182140 pour un ou plusieurs thrombus retrievers et/ou à la facturation du code de nomenclature 182184, correspondant à l’ensemble du matériel de dilatation et tuteur éventuel utilisé lors d’un traitement endovasculaire d’une constriction artérielle proximale, afin d’avoir un accès pour une extraction endovasculaire d’un thrombus intracrânien.
Le code de nomenclature 182184 est facturé isolément dans 15 séjours STROKE en 2021-2022.
Le code de nomenclature 182162 est facturé dans 2.261 séjours STROKE 2021-2022. Il sert de référence pour identifier les thrombectomies.
La Figure 6.34 montre le nombre d’implants facturés par hôpital. Les hôpitaux ayant facturé moins de 10 implants sont regroupés sous un seul identifiant <10 implants.
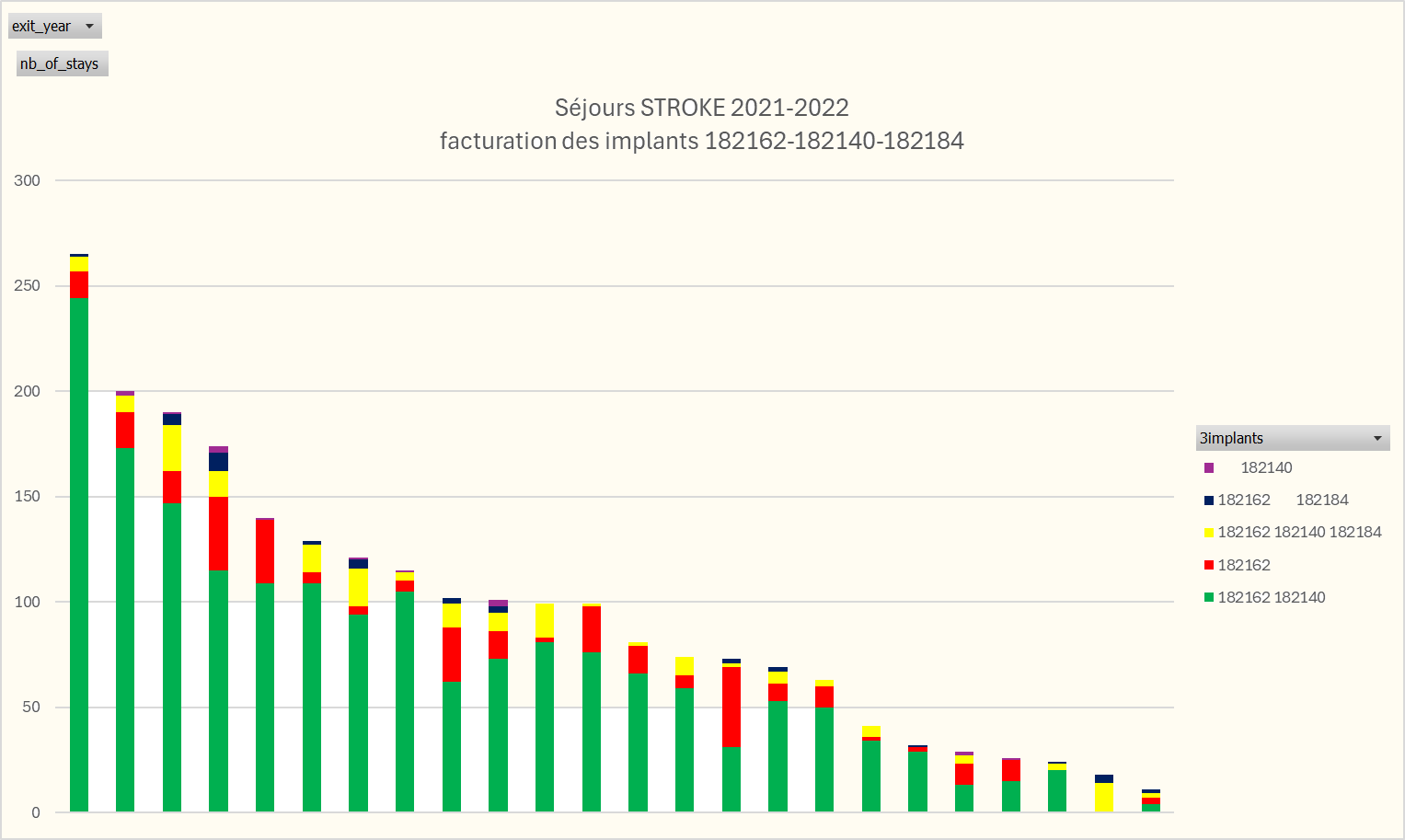
6.7.1 Photographie des thrombectomies en 2021-2022
2.612 implants (code de nomenclature 182162) ont été facturés pour l’ensemble des séjours nationaux qui se sont terminés en 2021 ou 2022. 87 % de ces implants ont été facturés dans le cadre des séjours STROKE (APRDRG 030 ou 045 et code ICD-10-CM de diagnostic principal I63*).
Les 13 % hors sélection STROKE sont facturés essentiellement dans des APRDRG chirurgicaux du système nerveux, du système circulatoire ou du groupe résiduel de procédure sans relation avec le diagnostic principal.
6.7.1.1 Par hôpital
Dans 90 % des séjours avec facturation d’implant, une prestation de l’article 34 (intervention percutanée) effectuée par un radiologue est identifiée. Dans 10 % des séjours, aucune prestation de l’article 34 n’est identifiée. La Figure 6.35 suivant montre la comparaison, par hôpital, entre le nombre de facturation d’implant (183162 en vert) comparé au nombre de prestations de l’article 34 facturées (en rouge).
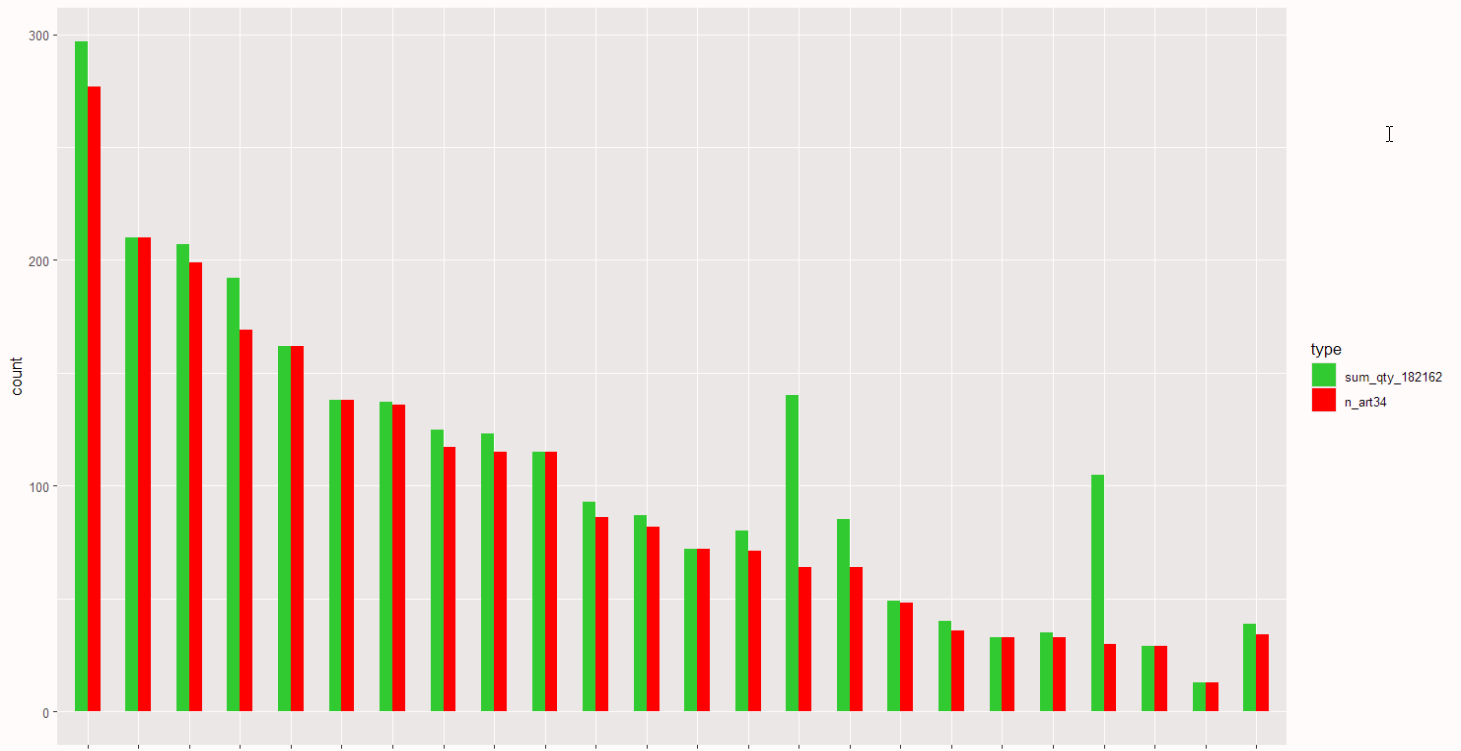
2 hôpitaux en particulier sont concernés par la facturation d’un implant sans identification d’une prestation indiquant son utilisation. Cela représente 71 % des implants facturés pour un hôpital et 55 % pour un autre.
6.7.1.2 Par prescripteur-prestataire
95 % des implants ont été prescrits par un radiologue. Le prescripteur n’est pas nécessairement le prestataire et inversement.
Les prescripteurs/prestataires ayant facturé moins de 5 implants ou interventions percutanées sont regroupés sous un seul identifiant <5 codes.
La Figure 6.36 ci-dessous reprend en axe horizontal les radiologues (basé sur leur numéro INAMI). L’axe vertical comprend soit le nombre d’implants prescrits par radiologue (en vert), soit le nombre de prestations de l’article 34 réalisé par le même numéro INAMI (en rouge).
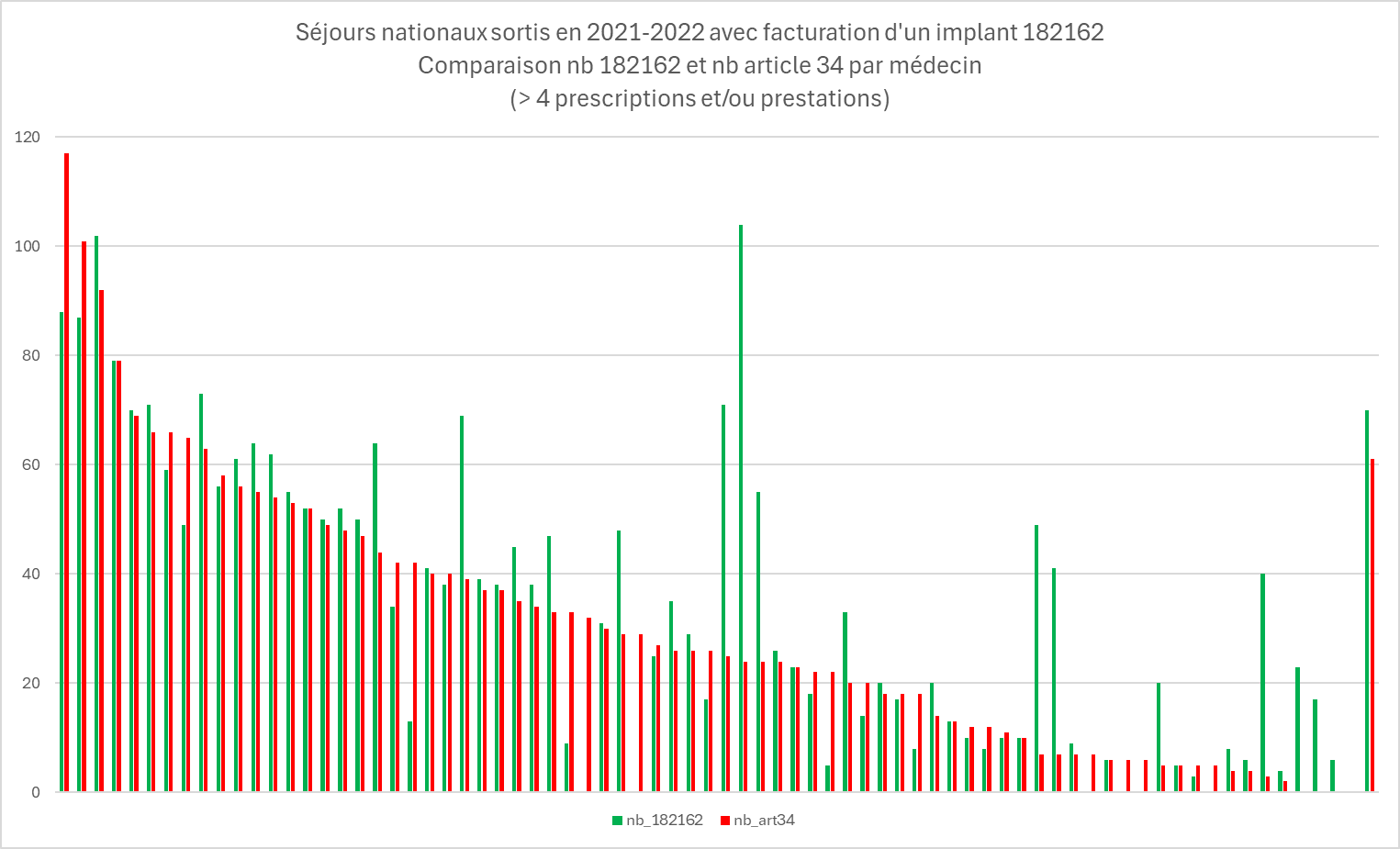
A l’extrême gauche, le radiologue a réalisé plus de prestations que de prescriptions d’implant. L’hypothèse est que la prescription soit réalisée par un autre radiologue.
A l’extrême droite, le radiologue a prescrit une quantité d’implant supérieure aux nombre de prestations.
Sur 2021-2022, le radiologue le plus performant réalise un peu moins de 120 prestations article 34, soit 1.15 prestations /semaine.
6.7.1.3 Prestations
La prestation facturée de l’article 34 est majoritairement le de nomenclature 589186 (valeur de 319 à 327 euros en 2021-2022). Seul un hôpital facture un code de nomenclature 589120 (valeur de 1.475 à 1.516 euros) dans 70 % de ses séjours avec facturation d’un implant 182162.

En conclusions,
- le lien formel entre prestations de l’article 34 et nombre de thrombectomies (mesuré par le code d’implant facturé) reste difficile à obtenir
- 95 % des implants ont été prescrits par un radiologue. Le prescripteur n’est pas nécessairement le prestataire et inversement
- 2 hôpitaux en particulier sont concernés par la facturation d’un implant sans identification d’une prestation indiquant son utilisation
- Pour 2021-2022, le radiologue le plus performant réalise un peu moins de 120 prestations article 34, soit environ 1 prestation /semaine.
- un hôpital s’écarte des prestations habituellement rencontrées lors des séjours pour thrombectomie. Le code de nomenclature utilisé est plus favorable financièrement
| Codes de nomenclature | Intitulé | Prix unitaire moyen 2021-2022 |
|---|---|---|
| 182162 | Pseudonomenclature - Prestations de médecins et paramédicaux - Dispositifs médicaux - Implants - La Liste - Chirurgie vasculaire - Matériel de thrombectomie ou embolectomie : Ensemble du matériel nécessaire à l’extraction endovasculaire d’un thrombus par aspiration, ou nécessaire à l’utilisation d’un thrombus retriever lors d’une procédure de thrombectomie mécanique intracrânienne endovasculaire, en cas d’accident vasculaire cérébral ischémique | 2.973 € |
| 182140 | Pseudonomenclature - Prestations de médecins et paramédicaux - Dispositifs médicaux - Implants - La Liste - Chirurgie vasculaire - Matériel de thrombectomie ou embolectomie : Un ou plusieurs thrombus retrievers utilisés lors d’une procédure de thrombectomie mécanique intracrânienne endovasculaire en cas d’accident vasculaire cérébral ischémique | 4.457 € |
| 182184 | Pseudonomenclature - Prestations de médecins et paramédicaux - Dispositifs médicaux - Implants - La Liste - Chirurgie vasculaire - Matériel de thrombectomie ou embolectomie : Ensemble du matériel de dilatation et tuteur éventuel utilisé lors d’un traitement endovasculaire d’une constriction artérielle proximale, afin d’avoir un accès pour une extraction endovasculaire d’un thrombus intracrânien, en cas d’accident vasculaire cérébral ischémique | 891 € |
| 589186 | Introduction percutanée sous contrôle d’imagerie médicale de cathéters endovasculaires visant à la recanalisation d’une occlusion vasculaire documentée, par fibrinolyse, par recanalisation mécanique, par utilisation d’énergie (thermique, laser, radiofréquence) et par aspiration, y compris les manipulations et contrôles pendant le traitement ainsi que le matériel utilisé, à l’exclusion des cathéters d’angioplastie, des produits pharmaceutiques et de contraste. Pour les vaisseaux autres que les vaisseaux coronaires | 319 à 327 € |
| 589120 | Occlusion percutanée sous contrôle d’imagerie médicale de la vascularisation artérielle ou veineuse d’un ou de plusieurs organes et de lésions pathologiques par des moyens physiques et chimiques, dans la région encéphalique ou médullaire, y compris les manipulations et contrôles pendant le traitement et les cathéters utilisés, à l’exclusion du ou des cathéter(s) d’embolisation utilisé, des produits pharmaceutiques et de contraste, du matériel d’embolisation | 1.475 à 1.516 € |
| 589061 | Dilatation endovasculaire percutanée avec ou sans placement de stent(s) sous contrôle d’imagerie médicale d’une sténose et/ou occlusion d’une artère, y compris les manipulations et contrôles pendant le traitement et tout le matériel utilisé, à l’exclusion du ou des cathéter(s) de dilatation et des produits pharmaceutique et de contraste. Pour les artères autres que les artères coronaires | 598 à 615 € |