| Via emergency |
Via ambulance
|
Total | |
|---|---|---|---|
| FALSE | TRUE | ||
| FALSE | 2691 | 0 | 2691 |
| TRUE | 11622 | 17186 | 28808 |
| Total | 14313 | 17186 | 31499 |
4 Urgences
4.1 Introduction
La rapidité avec laquelle le traitement d’un accident vasculaire cérébral aigu est initié détermine en grande partie les chances de récupération et réduit la durée de l’hospitalisation et de la rééducation.
En Belgique, selon les données de l’European Stroke Organisation (ESO), il n’existe pas de système de pré-notification en cas d’AVC. Lors du traitement de l’AVC, la mise en place d’un « corridor vert » (green corridor) est cruciale, car le facteur temps est essentiel dans la prise en charge des patients. Cela permet de transporter rapidement les patients vers les hôpitaux, les stroke units et les centres de traitement spécialisés, augmentant ainsi leurs chances de survie et réduisant le risque de complications.
Il s’agit d’informer à l’avance l’hôpital (généralement le service des urgences) par l’ambulance, le SMUR ou le PIT qu’un patient suspect d’AVC est en route vers l’hôpital. Cela permet aux équipes de se préparer de manière optimale afin que le patient puisse être pris en charge immédiatement et efficacement dès son arrivée. La pré-notification est une étape cruciale du « stroke alarm » et contribue à réduire les délais, tels que le « door-to-imaging », ce qui augmente les chances de récupération.
La régulation du 112 ne fait pas partie du scope de cet audit. Le principe « Time is brain », essentiel pour le pronostic d’un patient victime d’un AVC, a été étudié dans cet audit à partir de l’arrivée à l’hôpital.
4.2 Arrivée à l’hôpital
La Table 4.1 ci-dessous présente un aperçu de la manière dont les patients victimes d’AVC arrivent à l’hôpital en 2021 et 2022 en examinant le « type d’admission ». 28 808 des 31 499 séjours sélectionnés (91,5 %) commencent par une admission aux urgences. 11 622 patients (40,3 %) arrivent aux urgences de l’hôpital par leurs propres moyens et 17 186 patients (59,7 %) se rendent aux urgences en ambulance. Parmi les patients qui arrivent à l’hôpital en ambulance, 28 % le sont avec le SMUR ou le PIT.
La Figure 4.1 ci-dessous montre la proportion des séjours, par hôpital, avec admission par les urgences en 2021 et 2022. Cette proportion d’admissions par les urgences varie entre 0.56 et 1 selon les hôpitaux.
Pour certains hôpitaux, le pourcentage d’admissions via les urgences est inférieur à 75 %.
Les raisons pour lesquelles les patients victimes d’AVC n’ont pas été admis aux urgences ont été examinées via le questionnaire en ligne (Figure 4.2).
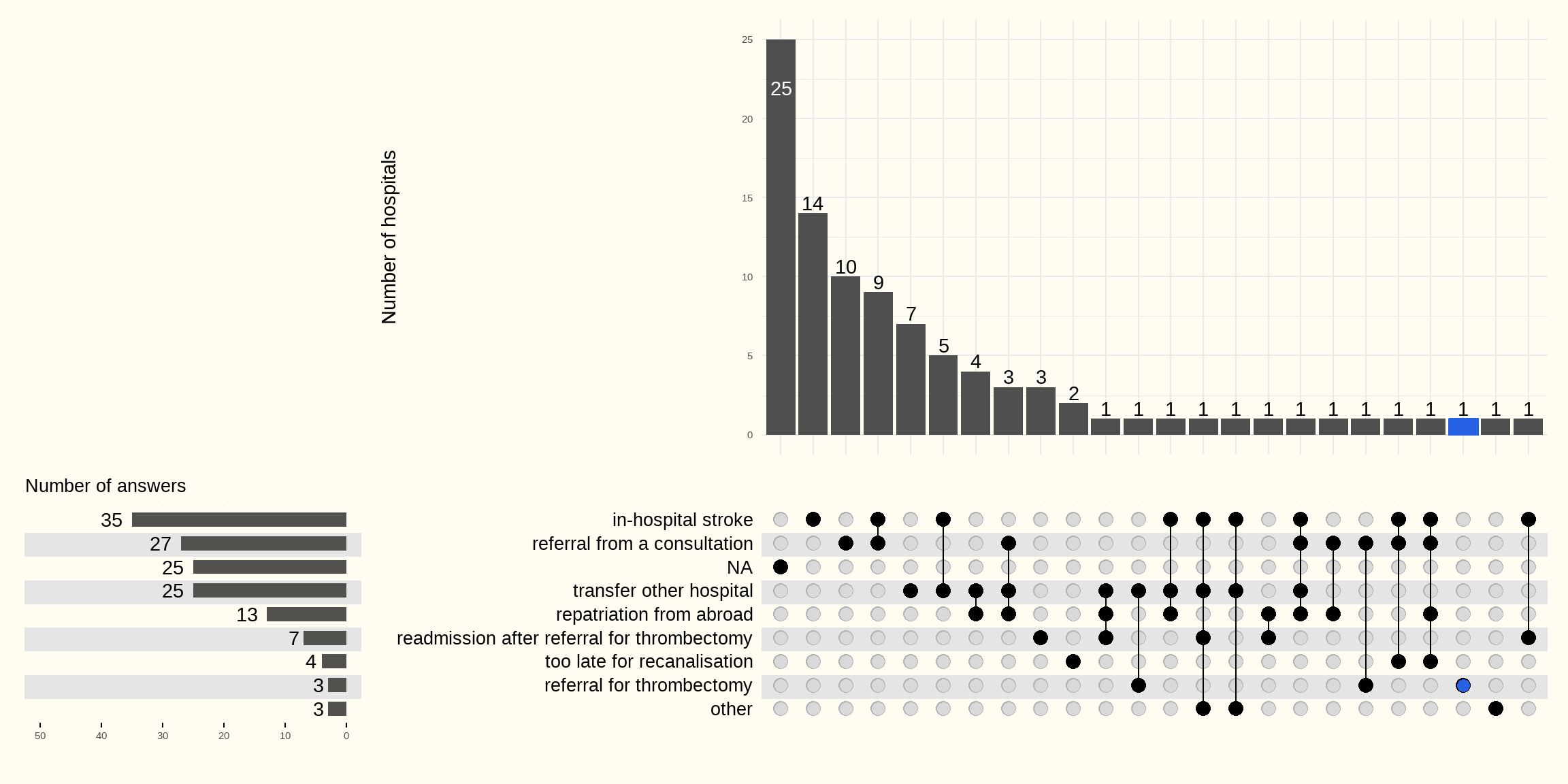
Les raisons les plus courantes pour lesquelles un patient victime d’un AVC est admis sans passer par les urgences sont : un AVC survenu à l’hôpital (le patient était hospitalisé pour une autre raison) et la découverte d’un AVC lors d’une consultation. Un transfert depuis un autre hôpital, éventuellement d’un pays étranger, ainsi qu’une réadmission après orientation pour une thrombectomie expliquent également pourquoi le patient n’a pas été admis via les urgences, en plus d’autres raisons moins fréquentes.
4.3 Organisation
4.3.1 Trajet de soins écrit
Pour traiter rapidement, mais de manière sûre et efficace, un patient suspecté d’AVC ischémique, il est essentiel de rationaliser la prise en charge. Un protocole de soins écrit, fondé sur des preuves, est important pour garantir le bon déroulement des soins. Une formation et une éducation continue, par exemple sur des critères evidence-based d’imagerie neurologique, jouent un rôle indispensable dans le respect des directives et l’amélioration des résultats pour les patients après un AVC(Šedová et al. 2025).
La Figure 4.3 montre que 92 hôpitaux interrogés utilisent un trajet de soins écrit pour le patient présentant des symptômes d’AVC qui décrit les 24 premières heures après l’admission aux urgences (qui fait quoi, quand et comment, numéro de téléphone « prioritaire » pour l’imagerie, le neurologue, etc.).
32 des 96 hôpitaux interrogés indiquent que les patients peuvent se présenter aux urgences sur plusieurs sites (voir Figure 4.4). Parmi ces 32 hôpitaux, 27 utilisent le même trajet de soins pour un patient victime d’un AVC ischémique quel que soit le site de l’hôpital. Dans 5 hôpitaux, ce n’est pas le cas.
Afin de prévenir la complication de pneumonie par inhalation, un des éléments du trajet de soins est l’utilisation d’un protocole de dysphagie pour détecter les troubles de la déglutition aux urgences(« NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management », s. d.). La Figure 4.5 ci-dessous montre que dans 17 hôpitaux, un protocole de dysphagie est utilisé pour dépister les patients présentant des troubles de la déglutition aux urgences.
4.3.2 Permanence du neurologue
Le Plan d’action pour l’AVC pour l’Europe (SAP-E) recommande que les patients avec suspicion d’AVC ou d’AIT bénéficient d’une évaluation clinique rapide et rigoureuse dès leur arrivée, incluant un examen neurologique et une évaluation de la gravité de l’AVC, en utilisant l’échelle NIHSS par exemple. Des directives internationales recommandent également l’utilisation du NIHSS(« NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management », s. d.).
Selon l’article 9 de l’Arrêté Royal de 2014, le programme de soins de base précise qu’un neurologue doit être appelable en permanence, de façon à pouvoir être sur place dans les plus brefs délais.
Outre l’échelle NIHSS(Larsen et al. 2022) (National Institutes of Health Stroke Scale), ROSIER(« NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management », s. d.) (Recognition of Stroke in the Emergency Room) est également un outil de mesure validé et utilisé de manière internationale.
95 des 96 hôpitaux interrogés utilisent l’échelle NIHSS dans les services d’urgence, un hôpital utilise les scores FAST et ROSIER(Zhelev et al. 2019) (Figure 4.6).
La Figure 4.7 montre que 17 des 96 hôpitaux interrogés déclarent qu’un neurologue (en formation ou spécialiste) est présent sur place 24h/24 pour prendre en charge un patient suspect d’AVC aux urgences. Une analyse plus approfondie des réponses Figure 4.8 révèle toutefois d’importantes nuances.
Dans 79 hôpitaux, les hôpitaux déclarent que le neurologue (en formation ou spécialiste) n’est pas présent 24 heures sur 24. Dans ces hôpitaux, c’est le médecin des urgences qui prend en charge un patient victime d’un AVC en l’absence du neurologue.
Dans 9 hôpitaux (H) interrogés, le médecin des urgences reçoit l’aide de l’intensiviste ou de l’anesthésiste. Dans 22 autres hôpitaux, le médecin urgentiste (21 H) et/ou l’intensiviste (1 H) consultent oralement le neurologue afin de définir la pris en charge. 11 hôpitaux mentionnent la possibilité que le neurologue se rende sur place après cette concertation.
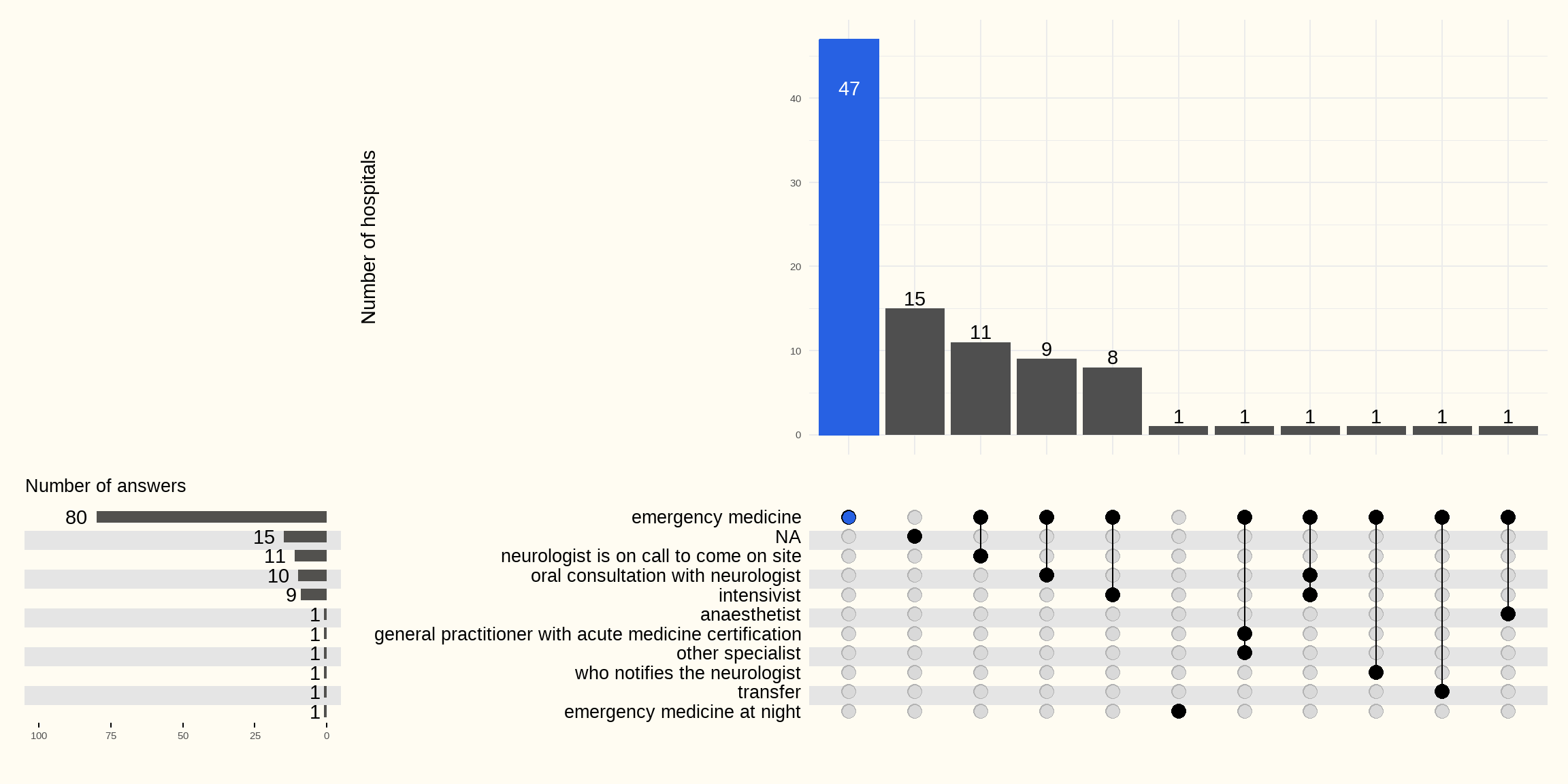
Comme déjà mentionné plus haut, après une enquête plus détaillée sur la situation (jour/nuit, semaine/week-end), 11 hôpitaux disposent d’un neurologue (en formation ou spécialiste) présent 24 heures sur 24 pour traiter les patients présentant une suspicion d’AVC aux urgences.
La Figure 4.9 en Figure 4.10 ci-dessous indiquent que 9 hôpitaux répondent que la permanence du neurologue, en plus de la disponibilité sur place pendant la journée en semaine, n’est assurée par téléphone qu’à certains moments de la semaine.
Dans 4 hôpitaux, les soins neurologiques se limitent à une disponibilité téléphonique, quel que soit le moment de la semaine. L’un de ces quatre hôpitaux a introduit une demande de reconnaissance pour le programme de soins de base S1, un autre pour le programme de soins de base (S1) et le programme de soins spécialisés (S2). Les deux derniers hôpitaux ne disposent d’aucune reconnaissance pour un programme de soins de l’AVC (S0).
La Figure 4.11 ci-dessous indique que 25 hôpitaux interrogés déclarent collaborer pour organiser la permanence neurologique. 3 hôpitaux ne prévoient aucune permanence neurologique.
Dans l’enquête en ligne, 26 hôpitaux déclarent mesurer le délai entre l’admission du patient et le premier examen clinique par le neurologue. L’analyse de ces délais peut fournir une image objective de l’efficacité de l’organisation (Figure 4.12).
4.4 Imagerie cérébrale (scanner ou IRM)
4.4.1 Introduction
L’imagerie cérébrale est déterminante dans le diagnostic différentiel entre un accident vasculaire cérébral ischémique et hémorragique, et elle conditionne la prise en charge ultérieure. Les interventions aiguës pour l’AVC sont critiques par rapport au facteur «temps». Il est donc important de réaliser rapidement une imagerie juste après l’arrivée du patient suspect d’AVC à l’hôpital.
Les directives reprises dans le Stroke Action Plan for Europe (SAP-E) sont les suivantes :
- Réalisation immédiate d’un scanner cérébral par CT sans produit de contraste ou d’une IRM (DWI, T2*/SWI, FLAIR) chez les patients présentant des symptômes persistants.
- Angiographie par CT ou IRM chez tous les patients arrivant dans les 6 heures ou susceptibles d’être éligibles à une thrombectomie.
- IRM avec angiographie (MRA : Magnetic Resonance Angiography) et perfusion (MRP : Magnetic Resonance Perfusion) ou scanner avec angiographie (CTA : Computed Tomography Angiography) et perfusion par tomographie assistée (CTP : Computed Tomography Perfusion) chez les patients arrivant dans un délai de 6 à 24 heures, dont l’heure d’apparition des symptômes est inconnue, et qui pourraient être éligibles à la thrombolyse intraveineuse ou à la thrombectomie.
4.4.2 Analyse des données fédérales
Cette analyse comprend les facturations en imagerie cérébrale pendant les séjours classiques 2021-2022. Dans le chapitre « Analyses statistiques », l’imagerie réalisée pendant la phase ambulatoire est également incluse dans les analyses.
| 458684 (hosp)- 458673 (amb) | Computergestuurde tomografie van de schedel met of zonder contrast, met registreren en clichés, minimum 10 coupes, voor het hele onderzoek / Tomographie du crâne commandée par ordinateur, avec ou sans moyen de contraste, avec enregistrement et clichés, 10 coupes au minimum pour l’ensemble de l’examen | 31-12-1986 |
| 458743 (hosp)- 458732 (amb) | Computergestuurde tomografie van de rotsbeenderen en/of sella torsica met of zonder contrastmiddel, met registreren en clichés, in een opeenvolgende reeks coupes, gelijk aan of minder dan 2 mm : minimum 20 coupes / Tomographie des rochers et/ou de la selle turcique, commandée par ordinateur, avec ou sans moyen de contraste, avec enregistrement et clichés, dans une série successive de coupes égales ou inférieures à 2 mm : 20 coupes au minimum | 31-12-1986 |
| 459406 (hosp) 459395 (amb) | NMR-onderzoek van het hoofd (schedel, hersenen, rotsbeen, hypofyse, sinussen, orbita(e) of kaakgewrichten), minstens drie sequenties, met of zonder contrast, met registratie op optische of elektromagnetische drager / Examen d’IRM de la tête (crâne, encéphale, rocher, hypophyse, sinus, orbite(s) ou articulations de la mâchoire), minimum 3 séquences avec ou sans contraste, avec enregistrement soit sur support optique, soit électromagnétique | 13-08-1999 |
| 459546 (hosp) 459535 (amb) | Functionele MR-studie van de hersenen (BOLD-techniek) met sequentiele inzameling van de gegevens met kwantitatieve analyse via telsysteem (computer) met activiteitscurven in de tijd en/of cijfermatige tabellen en/of parametrische beelden, minstens drie sequenties, met registratie op optische of elektromagnetische drager / Étude fonctionnelle par résonance magnétique de l’encéphale (technique Bold) avec collecte séquentielle des données avec analyse quantitative via un système de comptage (ordinateur) avec courbes d’activité dans le temps et/ou tableaux de mesures et/ou images paramétriques, minimum 3 séquences, avec enregistrement sur support soit optique, soit électromagnétique | 13-08-1999 |
| 459686 (hosp)- 459675 (amb) | Computergestuurde tomografie (CT) met contrast van het faciaal massief / Tomographie commandée par ordinateur (CT) avec moyen de contraste du massif facial | 01-02-2012 |
| 459701 (hosp)- 459690 (amb) | Computergestuurde tomografie (CT) zonder contrast van het faciaal massief / Tomographie commandée par ordinateur (CT) sans moyen de contraste du massif facial | 01-02- 2012 |
| 459885 (hosp)- 459874 (amb) | Computergestuurde tomografie van de hersenen met registreren en clichés, met of zonder contrastmiddel, tegelijkertijd uitgevoerd bij een PET onderzoek, voor diagnostische doeleinden / Tomographie du cerveau commandée par ordinateur, avec ou sans moyen de contraste, avec enregistrement et clichés, effectuée simultanément avec un examen PET, à des fins diagnostiques | 05-05-2016 |
| 459642 (hosp)- 459631 (amb) | Computergestuurde tomografie van de hals, de thorax en het abdomen, met of zonder contrastmiddel, met registreren en clichés, minimum 30 coupes voor het hele onderzoek / Tomographie commandée par ordinateur du cou, du thorax et de l’abdomen, avec/ou sans moyen de contraste, avec enregistrement et clichés, 30 coupes au minimum, pour l’ensemble de l’examen | 1-10-2010 |
| 459362 (hosp) 459351 (amb) | Computergestuurde tomografie van het bekken en/of de wervelzuil, schedel, thorax, met of zonder contrastmiddel, met beeldfusie, bij SPECT-CT onderzoek, uitgevoerd op een SPECT-CT toestel / Tomographie commandée par ordinateur du bassin et/ou de la colonne vertébrale, du crâne ou du thorax, avec ou sans moyen de contraste, avec fusion d’images, lors d’un examen SPECT-CT, réalisé au moyen d’un appareil SPECT-CT | 19-12-2018 |
| 458824 (hosp) 458813 (amb) | Computergestuurde tomografie van de hals (weke delen) met of zonder contrastmiddel, met registreren en clichés, minimum 15 coupes, voor het hele onderzoek / Tomographie commandée par ordinateur, du cou (parties molles) avec/ou sans moyen de contraste, avec enregistrement et clichés, 15 coupes au minimum, pour l’ensemble de l’examen | 1-10-2010 |
| 459863 (hosp) 459852 (amb) | Cone Beam computergestuurde tomografie (CBCT) zonder contrast van het faciaal massief / Tomographie à faisceau conique (Cone Beam) commandée par ordinateur (CBCT) sans moyen de contraste du massif facial | 1-3-2019 |
| 459966 (hosp) 459955 (amb) | Conebeam CT zonder contrast van de rotsbeenderen / Conebeam CT sans contraste des rochers | 1-8-2017 |
La Figure 4.13 ci-dessous montre la proportion de séjours classiques avec facturation pour au moins un CT-scan cérébral ou une IRM cérébrale, par hôpital, en 2021-2022. La proportion de séjours varie entre 0.43 et 1 par hôpital. Les p25 et p75 sont représentés par les lignes pointillées dans la figure.
En intégrant les données de facturation ambulatoire aux informations provenant des hospitalisations classiques, le chapitre “Analyse statistique des premiers soins” permet d’obtenir une vision plus globale de la proportion de séjours comportant une imagerie durant la phase aiguë chez les patients suspectés d’AVC.
Un des facteurs pouvant expliquer le retard dans la réalisation de l’imagerie est la disponibilité des équipements. Sur les 96 hôpitaux interrogés, 95 déclarent que le scanner est accessible 24 heures sur 24 dans des conditions normales (voir Figure 4.14). Un hôpital précise que ce n’est pas le cas, car il est impossible d’interrompre un cardio CT dans la salle d’intervention et que cet examen prend un certain temps.
Lors de la défaillance d’un dispositif CT, celui-ci est temporairement indisponible. C’est également le cas lors de la maintenance planifiée. Comme l’entretien des appareils d’imagerie est organisé à l’avance, certains hôpitaux anticipent cela en informant les urgences à temps et en proposant une alternative.
Les résultats de l’imagerie urgente doivent être disponibles pour le neurologue dès que possible afin de commencer le traitement chez le patient victime d’un AVC. La rapidité avec laquelle le protocole du radiologue est mis à disposition joue un rôle crucial.
La Figure 4.15 montre les résultats de l’enquête en ligne concernant la disponibilité immédiate du protocole. Dans la plupart des hôpitaux (79 H), le protocole est toujours immédiatement disponible. Trois hôpitaux ne peuvent pas l’obtenir. Dans un hôpital, un protocole écrit n’est pas immédiatement disponible le week-end et la nuit. Dans 13 hôpitaux, le radiologue contacte oralement le médecin responsable. Dans 3 de ces hôpitaux, c’est le cas la nuit.
4.5 Délai Door-to-imaging (DTI)
L’intervalle de temps entre l’arrivée aux urgences et la réalisation de l’imagerie cérébrale influence la rapidité avec laquelle le diagnostic peut être posé et le traitement de revascularisation initié chez un patient présentant un accident vasculaire cérébral ischémique.
La définition du « door-to-imaging » se trouve dans le RES-D Data Dictionnary et est décrite comme « la période comprise entre l’arrivée à la première porte de l’hôpital et le moment où l’imagerie a débuté. La première porte est définie comme la porte par laquelle le patient passe après avoir été sorti de l’ambulance ou du transport privé (généralement la porte par laquelle le patient entre quelques secondes après avoir déchargé) ».
Les directives appliquées en Australie et en Nouvelle-Zélande recommandent de réaliser une imagerie cérébrale immédiate, définie comme devant être effectuée lorsque les installations sont disponibles et de préférence dans les 60 minutes.
La directive AHA/ASA recommande que les patients se présentant avec un accident vasculaire cérébral aigu passent un scanner cérébral dans les 25 minutes suivant leur arrivée aux urgences. Les retards dans la réalisation des scanners cérébraux peuvent empêcher ou réduire l’efficacité des traitements de l’AVC, comme la thrombolyse.
Les Canadian Stroke Best Practices stipulent que si l’imagerie est réalisée dans le délai médian de 25 minutes après l’arrivée à l’hôpital, un délai médian « door-to-needle » de 60 minutes peut être atteint. Pour limiter ce délai médian à 30 minutes, l’imagerie doit être réalisée dans un délai médian de 15 minutes et protocolisée dans les 25 minutes.
La Figure 4.16 ci-dessous montre que :
- 53 des 96 hôpitaux interrogés enregistrent et analysent le délai door-to-imaging (DIT)
- dans 10 hôpitaux, les données sont disponibles pour calculer le DIT, mais l’analyse de ces données n’a pas encore été réalisée
- dans 33 hôpitaux, les données ne sont pas disponibles pour procéder à l’analyse de cet intervalle de temps. 1 hôpital déclare que le DIT n’est ni enregistré ni analysé mais spécifie quand même celui-ci.
| Registered | Analysed | n |
|---|---|---|
| yes | yes | 53 |
| yes | no | 10 |
| no | NA | 33 |
Les Figure 4.17 et Figure 4.18 montrent les résultats des hôpitaux qui peuvent déclarer un délai door-to-imaging (DIT) pour 2024.
La médiane des médianes DIT des hôpitaux est de 29 minutes, avec un p25 à 23 minutes et un p75 à 42,25 minutes. 4 hôpitaux rapportent un DIT médian inférieur à 15 minutes et 20 hôpitaux un DIT inférieur ou égal à 25 minutes.
La médiane des moyennes DIT des hôpitaux est de 33 minutes, avec un p25 à 26 minutes et un p75 à 57,25 minutes. Pour le DIT moyen, il y a des outliers pouvant atteindre 183,5 minutes.
La Figure 4.19 décrit combien d’hôpitaux ont pris des mesures d’amélioration pour réduire le délai door-to-imaging.
Parmi les 53 hôpitaux qui analysent le DIT, les réponses sont :
- 4 hôpitaux ne prennent aucune mesure d’amélioration car le DIT est déjà optimal. 3 de ces hôpitaux indiquent avoir mené des actions d’amélioration par le passé
- 2 hôpitaux ne réalisent pas d’actions d’amélioration, même si le DIT n’est pas encore optimal
- 47 hôpitaux ont mis en place des actions d’amélioration
Par ailleurs, 9 hôpitaux qui n’analysent pas le DIT déclarent avoir pris des mesures pour que le patient suspect d’un AVC puisse bénéficier d’une imagerie dès que possible avec les exemples suivants : élaborer un protocole, former le personnel, prioriser l’imagerie, orienter le patient vers la neurologie, etc.
Un hôpital déclare qu’aucune amélioration n’a été réalisée car le DIT serait déjà optimal (alors qu’il n’enregistre pas et n’analyse pas les DIT).
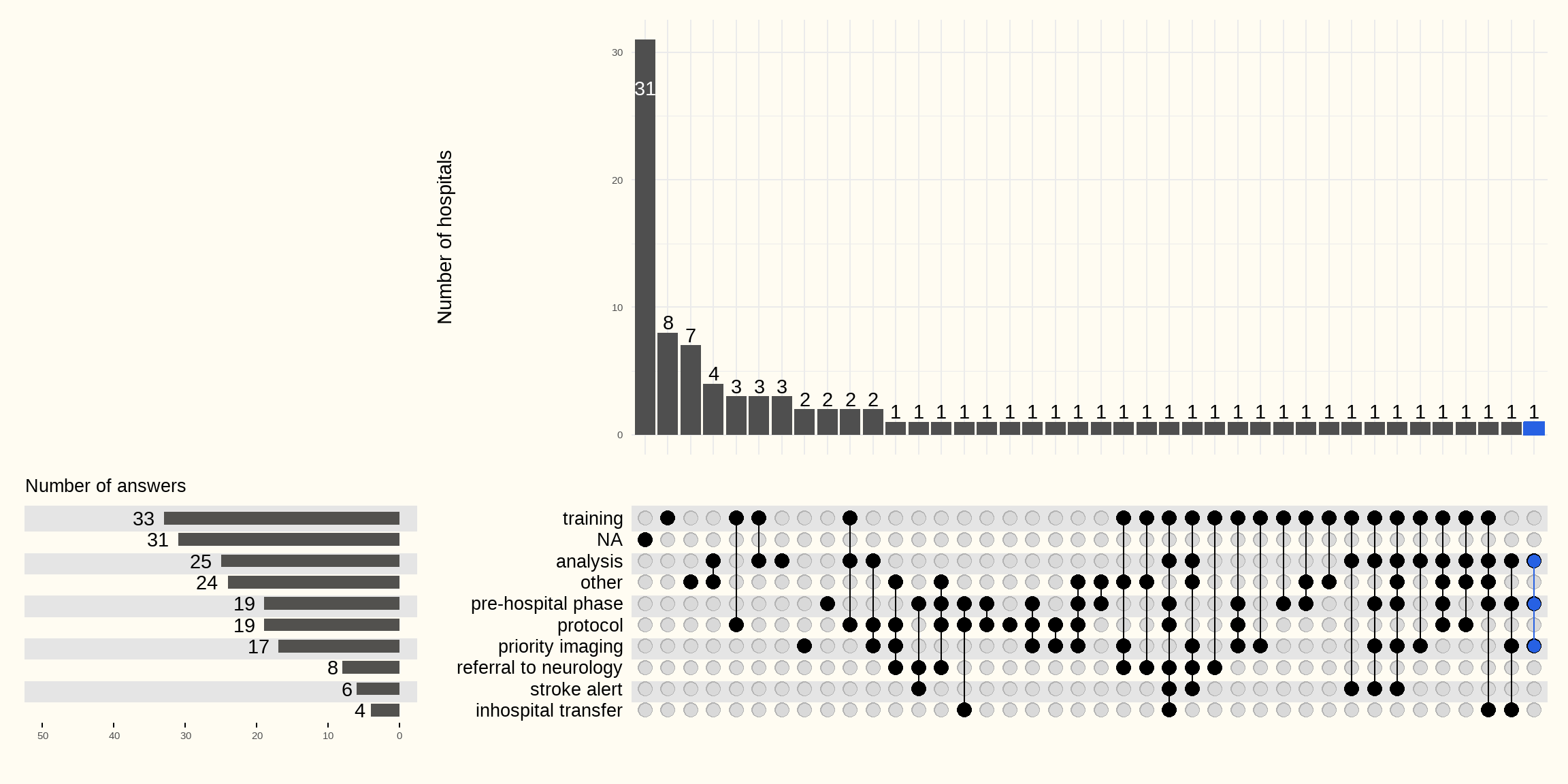
La Figure 4.20 regroupe les actions d’amélioration entreprises. Les plus importantes sont :
- formation des différentes disciplines impliquées dans la prise en charge d’un patient suspecté d’AVC (33 hôpitaux). Certains hôpitaux mentionnent également le personnel administratif du service des urgences
- enregistrement, analyse et discussion de différents paramètres (31 hôpitaux)
- initiatives pour assurer un transfert d’informations plus fluide lors de la phase préhospitalière (19 hôpitaux)
- élaboration d’un protocole pour la prise en charge d’un patient suspecté d’AVC (19 hôpitaux)
- orientation rapide vers le service de neurologie (8 hôpitaux)
- activation d’une phase d’alerte AVC à l’hôpital (6 hôpitaux)
- réduction des délais de transfert intrahospitaliers, par exemple en donnant un accès prioritaire aux ascenseurs lors du déplacement vers le service de radiologie (4 hôpitaux).
Les hôpitaux confirment l’importance de l’indicateur « door-to-imaging » lors de l’enquête en ligne. Ils expriment le besoin de définir un groupe cible, avec des critères d’inclusion et d’exclusion clairs, pour le calcul de cet indicateur.
Les facteurs qui augmentent le DIT mentionnés par les hôpitaux lors de l’enquête sont les suivants :
- l’urgence de l’imagerie dépend du temps écoulé entre l’apparition des symptômes et l’arrivée à l’hôpital. L’imagerie est considérée comme moins urgente chez les patients présentant un accident vasculaire cérébral signalé en dehors de la fenêtre temporelle pour une prise en charge aiguë (thrombolyse ou thrombectomie) ;
- chez un patient instable, il est nécessaire de stabiliser le patient avant de procéder à un scanner cérébral.
Quelques remarques supplémentaires :
- comment valider l’auto-enregistrement ?
- il faut plus de temps pour planifier une IRM ;
- idéalement, un scanner ne devrait-il pas être présent aux urgences ?