5 Thrombolyse
5.1 Introduction
Les patients victimes d’un AVC ischémique peuvent être traités à l’aide de médicaments appelés « thrombolytiques ». En détruisant les caillots sanguins, les thrombolytiques améliorent l’irrigation sanguine du cerveau et favorisent une meilleure récupération. Cependant, ces médicaments peuvent provoquer des hémorragies cérébrales pouvant entraîner une aggravation du handicap ou le décès.
Lors de l’audit, le médicament thrombolytique administré pour les AVC ischémiques en Belgique est l’altéplase (disponible sous forme injectable, en officine hospitalière). L’altéplase (Actilyse®) est aussi indiqué et remboursé dans d’autres pathologies tels que l’infarctus aigu du myocarde et l’embolie pulmonaire.
Les dernières recommandations ESO 2021 pour la thrombolyse sont les suivantes :
Traiter les patients victimes d’un AVC ischémique avec de l’altéplase si le traitement peut être commencé dans les 4,5 heures suivant l’apparition des symptômes. Les symptômes de l’AVC doivent être invalidants au moment du traitement. L’âge du patient n’a pas d’importance.
Réaliser une imagerie cérébrale avancée (résonance magnétique ou CT-scan de perfusion) pour sélectionner les patients pouvant bénéficier d’altéplase, s’ils se présentent entre 4,5 et 9 heures après l’apparition des symptômes, ou si un AVC est constaté au réveil (wake-up stroke).
En règle générale, éviter le traitement par altéplase si le patient a récemment subi une intervention chirurgicale majeure, un traumatisme grave, une infection des valves cardiaques (endocardite) ou une dissection de l’aorte.
Le message le plus important est que le traitement thrombolytique doit être administré le plus rapidement possible. En effet, chaque minute perdue cause la destruction d’environ 2 millions de neurones.
Les indications, la fenêtre de traitement de 4.5 h et la rapidité de la prise en charge font l’objet d’un large consensus détaillé dans les recommandations suivantes :
La liste des sources ci-dessus ne se veut pas exhaustive. La littérature évoluant rapidement dans le domaine de l’AVC, il est probable que des études plus récentes soient disponibles au moment de la publication du rapport.
Depuis mai 2025, le ténectéplase (Métalyse®) est également remboursé pour le traitement de l’AVC ischémique en Belgique. L’autre indication est l’infarctus aigu du myocarde. Le traitement doit être initié au plus tard 4,5 heures après que le patient ait été vu pour la dernière fois en bonne santé et après exclusion d’une hémorragie intracrânienne. Le ténectéplase est administré par injection intraveineuse unique (en bolus), ce qui le distingue de l’altéplase qui nécessite une perfusion après le bolus initial. La récolte des données de l’audit STROKE s’étant arrêtée le 1/4/25, nous ne disposons d’aucune analyse pour l’administration actuelle de ténectéplase.
Les dernières recommandations ESO 2023 sur l’utilisation du ténectéplase à la place de l’altéplase pour traiter les patients victimes d’un AVC ischémiques sont les suivantes :
Le ténectéplase à une dose de 0,25 mg/kg est aussi sûr et efficace que l’altéplase pour le traitement des patients présentant des symptômes d’AVC dans les 4,5 heures suivant l’apparition des symptômes.
Les patients victimes d’un AVC dû à un caillot sanguin dans une artère cérébrale importante doivent être traités par le ténectéplase à une dose de 0,25 mg/kg plutôt que par l’altéplase, avant de subir une thrombectomie.
5.2 Thrombolyse : situation en Europe et en Belgique
5.2.1 Europe
Selon le dernier rapport européen SAP-E en 2023, le taux moyen de thrombolyse intraveineuse en Europe est de 15,4 % (KPI 7a), mais la variation entre les pays est importante. La Belgique a rapporté une valeur de thrombolyse de 11,3 %. La valeur cible est de 20 %.
5.2.2 Belgique
Certains indicateurs sont disponibles et publiés (à partir des données 2018) pour les hôpitaux de la Région flamande (VIKZ). Les autres régions ne disposent pas, à notre connaissance, de ces indicateurs.
5.2.2.1 Indicateur VIKZ : Taux de thrombolyse mesuré le jour de l’admission ou le lendemain
Un des indicateurs VIKZ étudie la thrombolyse avec la définition suivante : « Pourcentage de séjours avec un diagnostic principal d’AVC ischémique ou d’AIT à l’admission pour lesquels une thrombolyse intraveineuse a été débutée le jour de l’admission ou le jour suivant ». L’indicateur est calculé à partir des données RHM et IMA. Pour cet indicateur, une norme de 20 % a été décidée pour les hôpitaux flamands. La publication VIKZ précise que plusieurs facteurs peuvent conduire à une sous-estimation de cet indicateur, comme l’inclusion des séjours avec un diagnostic principal d’accident ischémique transitoire (AIT) et l’absence de thrombolyse réalisée en ambulatoire au service des urgences. Les derniers résultats (2020) sont repris dans la Figure 5.1 suivante en tenant compte d’une adaptation de la norme à 15 %.
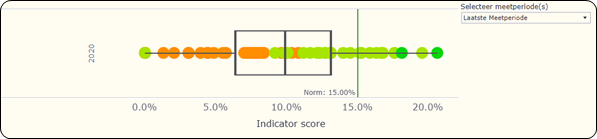
La médiane est à 9,9 % (variation de minimum 1.3 à maximum 20,6 %). En 2020, un peu plus de la moitié des hôpitaux participants atteignent la norme fixée à 15 %. Deux hôpitaux participants obtiennent un résultat nettement meilleur.
5.2.2.2 Indicateur VIKZ : Taux de thrombolyse dans les 30 minutes
Un deuxième indicateur est disponible : « Pourcentage de patients ayant subi un accident vasculaire cérébral ischémique ou un accident ischémique transitoire pour lesquels le délai écoulé entre l’arrivée à l’hôpital et l’administration du premier bolus d’un agent thrombolytique est inférieur à 30 minutes ». La donnée est fournie par l’hôpital.
L’objectif est que la thrombolyse soit administrée à au moins 50 % des patients dans les 30 minutes suivant leur arrivée à l’hôpital (mesuré avec le délai porte-à-aiguille ou door-to- needle time (DNT)).
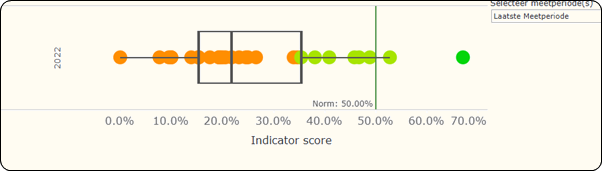
Pour cet indicateur, les derniers résultats ont été calculés fin 2024 à partir des données 2022. Sur 51 hôpitaux flamands, 44 hôpitaux ont participé, mais seuls 29 ont fourni un résultat pour cet indicateur. Les autres hôpitaux n’ont pas pu fournir de données ou ont fourni des données insuffisantes. Moins d’un tiers des hôpitaux flamands participants atteignent l’objectif en 2022. Un hôpital obtient un score nettement supérieur à la norme.
Selon le boxplot publié par le VIKZ, seuls trois hôpitaux atteignent la norme.
5.3 Thrombolyse : résultats sur base des séjours sélectionnés en 2021-2022
5.3.1 Proportion des séjours avec thrombolyse au niveau national
Au sein des séjours sélectionnés pour 2021-2022, les séjours avec thrombolyse ont été identifiés par la recherche du code ATC « B01AD02 » correspondant à l’altéplase (Actilyse®) facturé pendant un séjour SHA.
Pour les séjours SHA, 2 778 séjours sur 31 499 séjours avec AVC ischémique, soit 8,8 % des séjours, sont identifiés avec un traitement thrombolytique. Ce taux est probablement sous-estimé, car les séjours avec contre-indication au traitement n’ont pas été exclus. Contrairement à l’indicateur VIKZ, notre sélection ne comprend pas de séjours avec un diagnostic principal d’AIT.
Le chapitre « Analyses statistiques » a permis de tenir compte de la prescription d’altéplase en dehors d’un séjour avec diagnostic principal « I63 ». En effet, 50 % du total des facturations d’altéplase concernent des prestations en dehors du premier séjour avec un diagnostic principal « I63 ». Celles-ci peuvent être facturées, par exemple, lors du passage du patient pendant quelques heures aux urgences.
Le taux national de thrombolyse calculé en tenant compte de la facturation en ambulatoire est de 17,5 % (contre 8,8 % en tenant compte uniquement des données SHA).
5.3.2 Proportion des séjours SHA avec thrombolyse par hôpital
La Figure 5.3 ci-dessous montre la proportion des séjours SHA avec facturation d’altéplase, par hôpital. Cette proportion varie entre 0 et 27 %. Ces valeurs sont sous-estimées, les séjours avec facturation en ambulatoire sont disponibles dans le chapitre analyses statistiques.
5.3.3 Proportion de thrombolyse dans les 30 minutes après l’arrivée à l’hôpital
Mesurer la proportion de thrombolyse réalisée dans un délai de 30 minutes après l’arrivée à l’hôpital est impossible à réaliser sur base des données disponibles. Même si nous connaissons l’heure d’arrivée du patient, nous ne connaissons pas l’heure d’administration d’un médicament.
Dès lors, les proportions de séjours avec administration de la thrombolyse dans les 30 minutes après l’arrivée à l’hôpital sont calculées à partir des réponses des hôpitaux au questionnaire en ligne, pour l’année 2024.
5.3.4 Complications hémorragiques de la thrombolyse
Le traitement thrombolytique a comme complication principale l’hémorragie intracérébrale, indiquée comme très fréquente (≥ 1/10) dans la notice officielle du médicament. La fréquence de l’hémorragie est la même pour l’altéplase ou le ténectéplase.
Pour identifier une hémorragie secondaire à l’administration d’un thrombolytique (altéplase), l’association des codes ICD-10-BE enregistrés suivants est recherchée au sein des séjours avec altéplase:
un code ICD T45.615- « Adverse effect of thrombolytic drugs »
un code ICD de la catégorie I60 “Nontraumatic subarachnoid hemorrhage” ou I61 “Nontraumatic intracerebral hemorrhage” ou I62” Other and unspecified nontraumatic intracranial hemorrhage”
89 séjours comprennent des enregistrements compatibles avec une complication hémorragique secondaire au thrombolytique, ce qui représente 3 % des séjours SHA avec traitement par altéplase.
5.4 Thrombolyse : résultats sur base du questionnaire en ligne
5.4.1 Nombre d’hôpitaux qui réalisent des thrombolyses en 2024
Sur les 96 hôpitaux interrogés en ligne, seuls 2 hôpitaux ne réalisent pas de thrombolyse. Ces deux hôpitaux n’ont pas d’agrément pour le programme de soins AVC (S «0») et déclarent respectivement, soit 0, soit 6 séjours pour AVC ischémique en 2024. La raison de ne pas réaliser de thrombolyse mentionnée pour un des deux est l’absence de permanence d’un neurologue.
5.4.2 Taux de thrombolyse au niveau national
Sur base des réponses obtenues via le questionnaire en ligne, parmi les 18 113 patients admis pour un AVC ischémique, 3 402 patients ont bénéficié d’une thrombolyse dans 94 hôpitaux en 2024. Le taux de thrombolyse au niveau national pour 2024 est de 18,8 %.
5.4.3 Nombre de séjours par hôpital avec thrombolyse
La Figure 5.4 suivante montre le nombre de séjours avec thrombolyse rapporté par les hôpitaux pour 2024. Ce nombre de séjours par hôpital comprend les séjours pour les patients primaires (admis directement dans l’hôpital) et secondaires (admis d’un autre hôpital référent pour la thrombolyse ; en vert dans la figure). Le nombre total de séjours avec thrombolyse varie de 2 à 152. La majorité des hôpitaux réalisent des thrombolyses pour des patients primaires.
5.4.4 Proportion des séjours avec thrombolyse par hôpital
La Figure 5.5 ci-dessous indique le taux de thrombolyse par hôpital en 2024. Le dénominateur est le nombre de séjours pour des patients admis avec AVC (AIT exclus), rapporté par l’hôpital pour 2024.
Le pourcentage de séjours avec thrombolyse, par hôpital, varie de 0 à 50 %. Un peu plus de la moitié des hôpitaux (50 hôpitaux) ont un taux de thrombolyse inférieur à 20 %. 14 hôpitaux (15%) ont un taux de thrombolyse inférieur à 10 %.
NB. Un hôpital a un taux de thrombolyse de 100 % et un autre présente un nombre de séjours avec thrombolyse plus élevé que le nombre de séjours avec diagnostic d’AVC ischémique (valeur probablement aberrante).
5.4.5 Proportion de thrombolyse dans les 30 minutes après l’arrivée à l’hôpital
5.4.5.1 Boxplot
La Figure 5.6 ci-dessous montre le pourcentage de séjours avec thrombolyse réalisée dans les 30 minutes après l’arrivée, donnée fournie par l’hôpital pour 2024. Le dénominateur est le nombre total de séjours avec thrombolyse, par hôpital. La plupart des hôpitaux calculent ce taux en excluant les cas d’AVC intrahospitaliers.
La médiane est de 20,3 %. Le minimum va de 0 à 69%.
65 hôpitaux ont répondu sur les 94 hôpitaux qui réalisent des thrombolyses (69%).
Ces résultats sont comparables à ceux de l’indicateur VIKZ (données 2022) dont la figure est reprise ci-dessous. La médiane est de 21,8 % avec 29 hôpitaux sur les 44 hôpitaux flamands participants ayant transmis des données pour cet indicateur (66 %).

L’objectif est que la thrombolyse soit administrée à au moins 50 % des patients dans les 30 minutes suivant leur arrivée à l’hôpital. Sur base des réponses au questionnaire en ligne, seuls 9 hôpitaux belges atteignent cet objectif en 2024. Dans le rapport VIKZ 2022, 3 hôpitaux flamands atteignent cet objectif.
5.4.5.2 Funnel-plot
Le funnel-plot ci-dessous reprend les mêmes réponses que la Figure 5.7. 65 hôpitaux belges sont représentés. 9 hôpitaux atteignent la norme de 50 %.
5.4.6 Qui décide de la thrombolyse ?
Figure 5.11 suivante montre les différentes réponses fournies par les hôpitaux. La décision de la thrombolyse est prise par le neurologue dans 78 hôpitaux. Les urgentistes ainsi que les assistants en formation sont impliqués dans une moindre mesure.
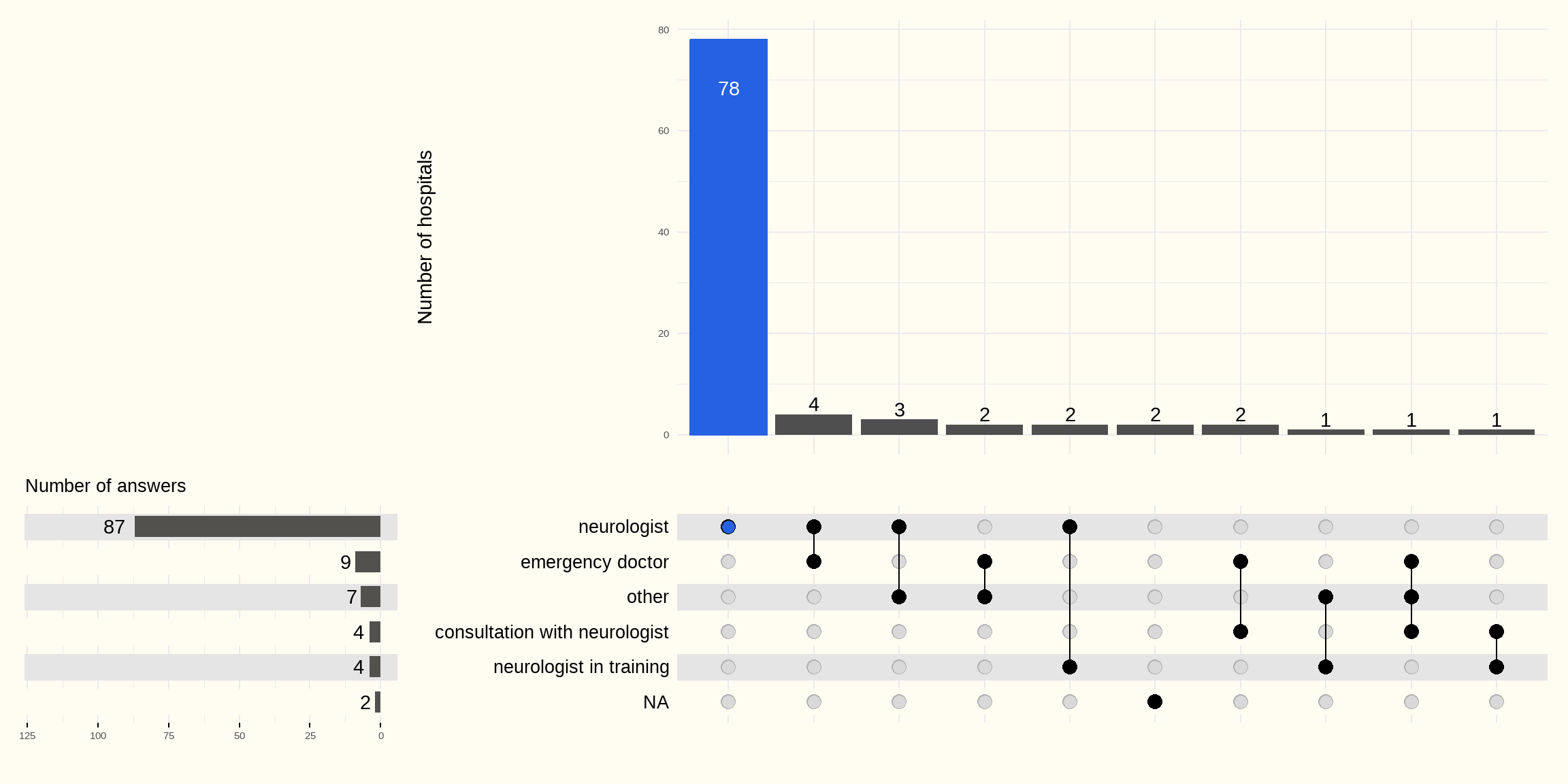
Tous les hôpitaux qui réalisent des thrombolyses peuvent les administrer 24h/24h (Figure 5.12).
Les réponses NA correspondent aux hôpitaux qui ne réalisent pas de thrombolyse.
5.4.7 Protocoles
Il est recommandé de décrire et d’administrer le traitement par thrombolyse chez le patient victime d’un AVC ischémique selon un protocole(« NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management », s. d.).
Depuis 2014, un cadre juridique encadre la création de programmes de soins pour les AVC en Belgique. Celui-ci décrit une organisation des soins en plusieurs niveaux, en fonction de la complexité et de la gravité de l’accident vasculaire cérébral. Ce cadre est associé à un ensemble de normes de qualité auxquelles les hôpitaux doivent répondre. Même l’hôpital classé « S0 » c-à-d un hôpital sans agrément pour le programme de soins, doit disposer d’un protocole de soins « soins de l’accident vasculaire cérébral ». Le dernier rapport 2025 » Belgique en bonne santé » rappelle ces principes.
Tous les hôpitaux prenant en charge des patients victimes d’un AVC dans le cadre d’un système de soins dédié devraient élaborer, adopter et respecter des protocoles de soins reflétant les directives actuelles établies par les organisations professionnelles nationales et internationales[« AHA/ASA Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association » (s. d.)](Mead et al. 2023).
Les hôpitaux ont été interrogés sur l’existence d’un protocole écrit pour la prise en charge des patients avec AVC ischémique nécessitant l’administration d’un thrombolytique. Figure 5.13 suivante montre que 92 hôpitaux disposent d’un protocole écrit. Les 2 réponses « NA » correspondent aux 2 hôpitaux qui ne réalisent pas de thrombolyse.
La Figure 5.14 suivante indique dans quelles mesures le protocole est basé sur des recommandations nationales ou internationales. Les réponses des hôpitaux sont reprises ci-dessous.
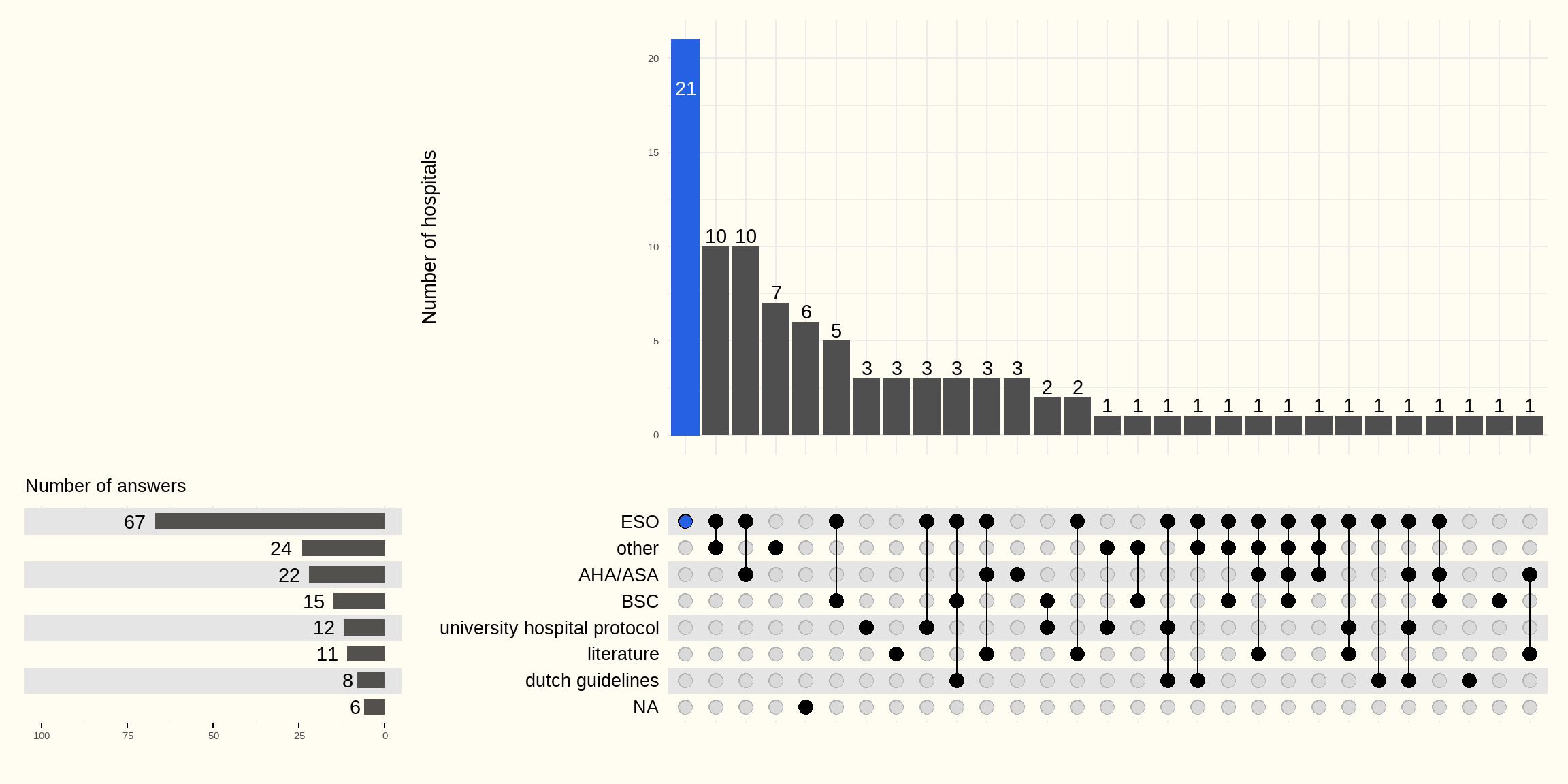
67 hôpitaux se basent sur les recommandations ESO et 22 hôpitaux citent les recommandations AHA/ASA comme sources de guidelines. 3 hôpitaux rapportent l’utilisation de protocoles d’hôpitaux universitaires sans référence à des guidelines. 6 hôpitaux ne donnent aucune réponse.
Le Belgian Stroke Council, via son site web, met actuellement à disposition des recommandations mais avec un accès payant réservés aux membres. L’accès pour le patient est gratuit. Nous n’avons pas trouvé sur le site de la Société Belge de Neurologie une section dédiée aux guidelines.
L’anticoagulation orale réduit considérablement le risque d’accident vasculaire cérébral ischémique et d’embolie systémique chez les patients atteints de fibrillation auriculaire (FA). Néanmoins, les patients atteints de FA peuvent subir un accident vasculaire cérébral ischémique malgré un traitement par anticoagulants oraux(Xian et al. 2017). Dans ce contexte, la mise en place d’un protocole spécifique de prise en charge incluant des tests biologiques spécialisés est recommandée chez les patients sous anticoagulants(« 2022 CANADIAN STROKE BEST PRACTICE RECOMMENDATIONS », s. d.).
75 hôpitaux déclarent utiliser un protocole écrit pour la prise en charge de patient sous anticoagulant avec une indication de thrombolyse.
5.4.8 Thrombolyse au-delà du délai de 4.5h après l’apparition des
symptômes
D’après les recommandations ESO 2021, la réalisation d’une imagerie cérébrale avancée (résonance magnétique ou CT scan de perfusion) est nécessaire pour sélectionner les patients pouvant être traités par l’altéplase, s’ils se présentent entre 4,5 et 9 heures après l’apparition des symptômes, ou si un AVC est constaté au réveil.
L’étude WAKE-UP(Thomalla et al. 2018) chez les patients victimes d’un AVC aigu dont l’heure d’apparition est inconnue a montré que l’administration intraveineuse d’altéplase guidée par des critères IRM (Diffusion-FLAIR Mismatch) dans la région de l’ischémie a donné lieu à un résultat fonctionnel significativement meilleur.
L’étude EXTEND(Leira et Muir 2019) a consolidé le concept de détermination de l’éligibilité au traitement thrombolytique basé sur l’imagerie physiologique plutôt que sur la tomodensitométrie sans contraste et le timing.
La Figure 5.17 suivante montre quelles sont les valeurs limites du délai (en heures) utilisées par les hôpitaux pour la réalisation d’une thrombolyse, qui correspond au temps écoulé entre l’apparition des symptômes et le début du traitement.
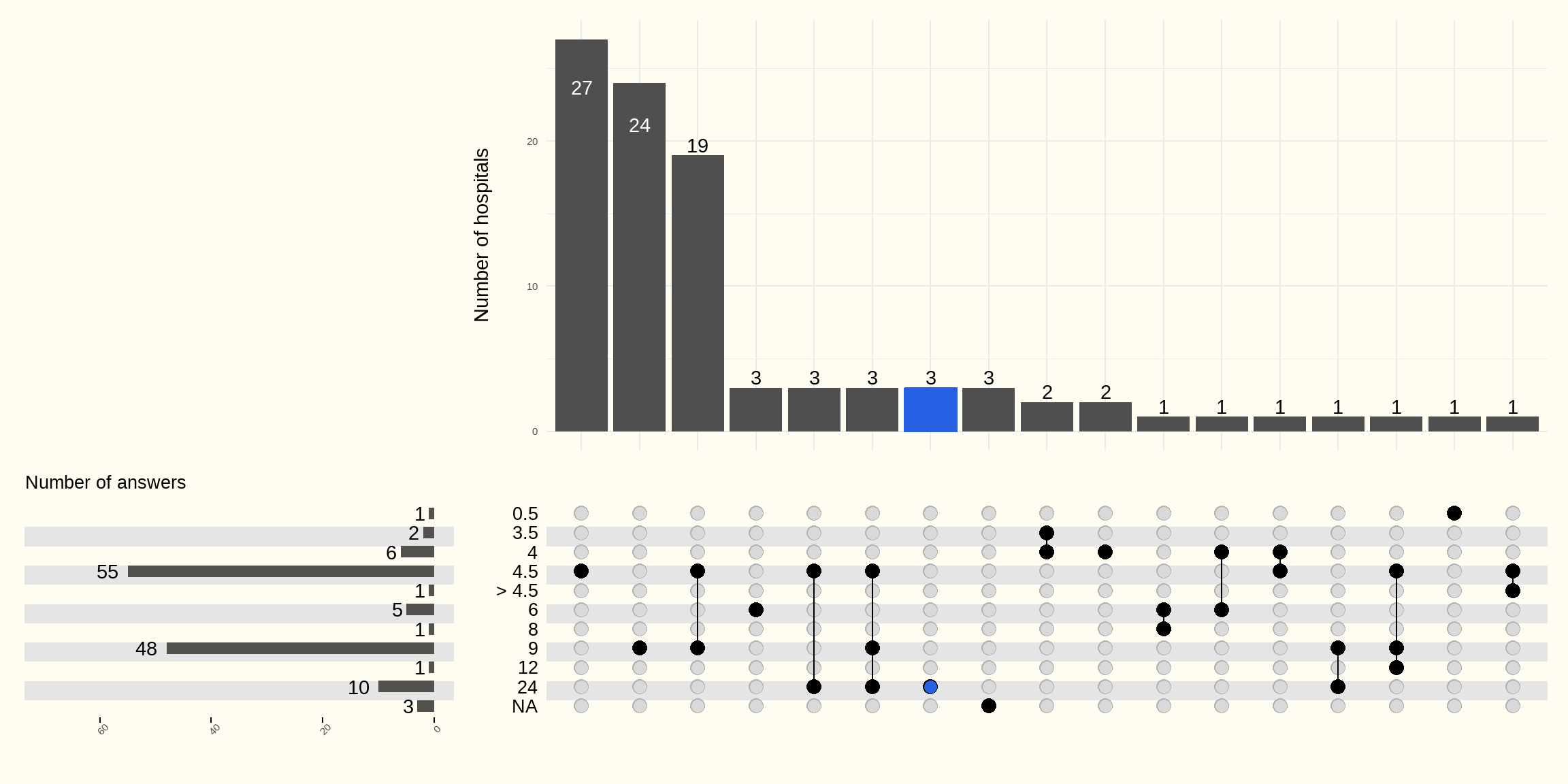
Plusieurs valeurs seuils entre 0.5 et 24 h sont déclarées par les hôpitaux avec des indications différentes.
55 hôpitaux indiquent une valeur seuil de 4.5 h. 48 hôpitaux indiquent une valeur seuil de 9 h et 10 hôpitaux une valeur seuil de 24 h. D’autres valeurs seuils sont citées : 3.5, 6, 8, ou encore 12 h.
Figure 5.18 identifie les critères sur lesquels les hôpitaux se basent pour justifier l’élargissement du délai d’administration de la thrombolyse au-delà de 4.5 h après l’apparition des symptômes.
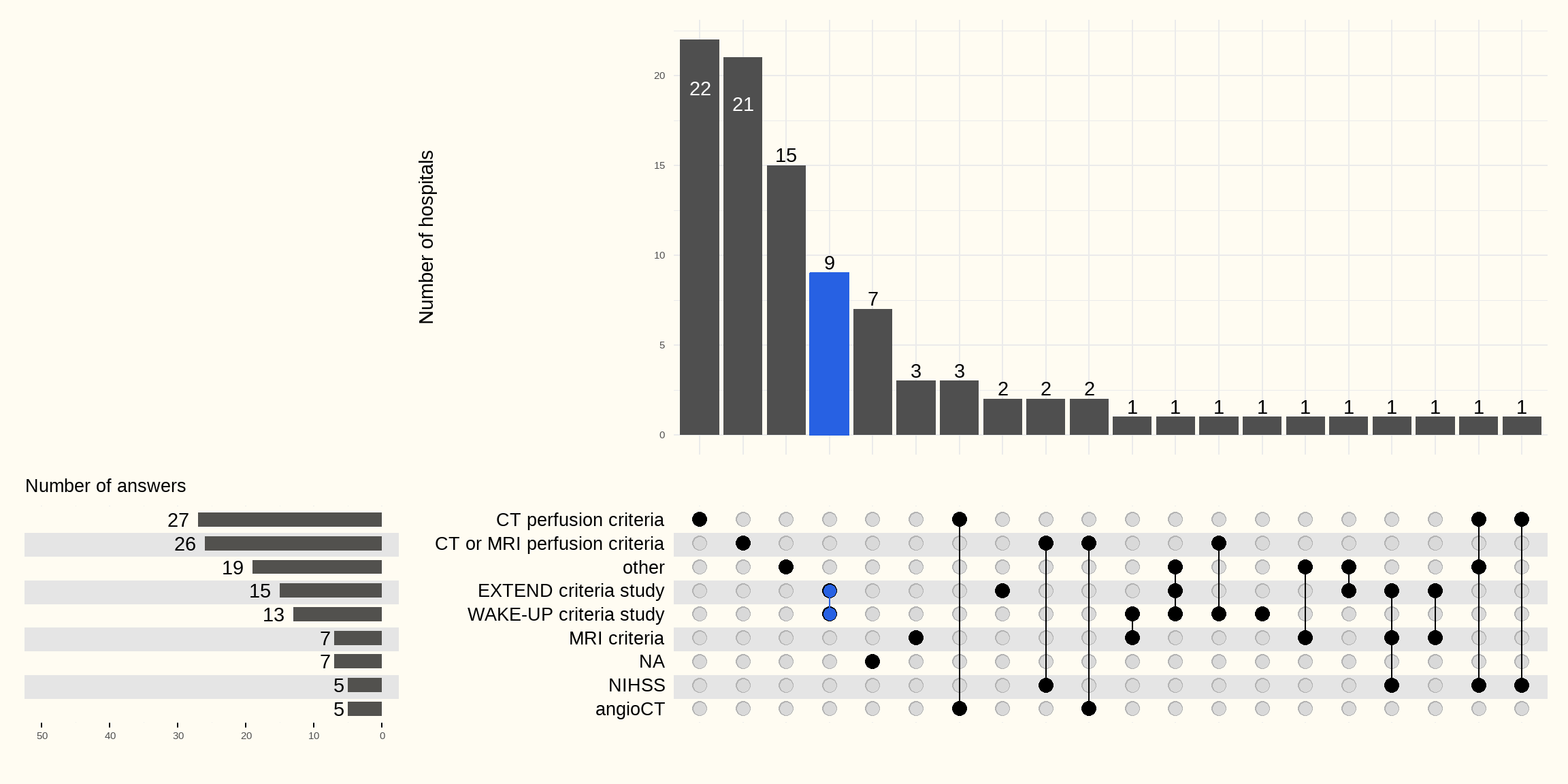
Les critères de perfusion CT-scan ou MRI sont mentionnés par la majorité des hôpitaux.
Le tableau ci-dessous regroupe les critères « other »
| Answer | Merged criteria | n |
|---|---|---|
| CT perfusion criteria | CT perfusion criteria | 27 |
| CT or MRI perfusion criteria | CT or MRI perfusion criteria | 26 |
| EXTEND criteria study | EXTEND criteria study | 15 |
| WAKE-UP criteria study | WAKE-UP criteria study | 13 |
| MRI criteria | MRI criteria | 7 |
| NA | NA | 7 |
| NIHSS | NIHSS | 5 |
| angioCT | angioCT | 5 |
| advice of a neurologist | other | 3 |
| patients are referred to another hospital for imaging | other | 3 |
| ASPECTS score | other | 2 |
| ECASS IV study | other | 2 |
| guidelines AHA/ASA | other | 2 |
| CT perfusion not available | other | 1 |
| EPITHTET criteria study | other | 1 |
| No thrombolysis > 4.5 hours after onset of symptoms | other | 1 |
| Thrombolysis is not performed after 4.5 hours | other | 1 |
| Thrombolysis is not performed after 4.5 hours. | other | 1 |
| clinic criteria | other | 1 |
| guidelines ESO | other | 1 |
| mRS | other | 1 |
| mid-sleep point at wake-up strokes | other | 1 |
Nous constatons que, du point de vue du patient, les chances de bénéficier d’une thrombolyse varient selon l’hôpital où celui-ci est admis. En effet, selon les critères de certains hôpitaux, nous constatons l’absence de prise en charge au-delà de 4.5 h et ce malgré les recommandations ESO 2021(Berge et al. 2021).
D’autre part, l’imagerie cérébrale avancée (CT-scan de perfusion ou IRM) devrait être utilisée pour sélectionner les patients éligibles à un traitement par altéplase, s’ils se présentent entre 4,5 et 9 heures après l’apparition des symptômes, ou si un AVC est constaté au réveil.
La question de la disponibilité du CT-scan de perfusion ou d’une IRM 24h/24 a été posée aux hôpitaux dans le questionnaire en ligne.
Un CT-scan de perfusion est disponible 24h/24 dans 84 hôpitaux sur les 96 hôpitaux répondants (Figure 5.20).
12 hôpitaux qui réalisent des thrombolyses ne disposent pas d’un CT-scan de perfusion 24h/24. Parmi ces 12 hôpitaux, 2 rapportent qu’ils ont un accès à une IRM.
42 hôpitaux (44%) disposent d’un accès à l’IRM 24h/24 (Figure 5.20).
5.5 Door-to-needle time (DNT)
5.5.1 Introduction
Le délai « porte à aiguille » (ou door-to-needle time) est le temps écoulé entre l’arrivée du patient présentant des symptômes à l’hôpital et le début du traitement intraveineux par thrombolytique. Il est utilisé pour évaluer la qualité des soins prodigués à hôpital lors de l’admission d’un d’AVC aigu.
Le terme “door” correspond au moment où le patient entre dans l’hôpital (par exemple aux urgences) avec un AVC. On retrouve la définition du « door » dans la base de données RES-Q Data Dictionnary (plateforme qui recueille, analyse, visualise et compare les pratiques et les résultats en matière de soins aux victimes d’AVC à travers le monde). La première porte est définie comme celle franchie par le patient après avoir été déchargé de l’ambulance ou du moyen de transport privé (généralement la porte par laquelle le patient entre quelques secondes après avoir été déchargé).
Le terme « needle » correspond au moment de l’administration du bolus du thrombolytique[Kruyt et al. (2013)](Kuhrij et al. 2019) à condition que celui-ci soit immédiatement suivi d’une perfusion continue.
Si le DNT est documenté de manière uniforme, avec une définition du « door » et « needle » validée et partagée entre les hôpitaux, celui-ci peut être utilisé comme indicateur de performance pour détecter les goulots d’étranglement qui entravent le traitement rapide par thrombolytique et révéler les différences entre les hôpitaux.
La mesure de ce délai repose sur la notion de “Time is brain”(Emberson et al. 2014).
En effet, l’étude du Lancet en 2014 a démontré que l’altéplase améliorait considérablement les chances d’avoir une issue favorable après un AVC lorsqu’il est administré dans les 4,5 heures suivant le début des symptômes. Un traitement plus précoce est associé à des bénéfices proportionnellement plus importants : chez les patients âgés victimes d’un AVC traités soit par thrombolyse seule, soit par thrombolyse et thrombectomie, des délais DNT plus courts sont également associés à de meilleurs résultats fonctionnels à long terme et à une mortalité plus faible(Man et al. 2023).
La diminution du délai DNT médian est un objectif essentiel pour l’amélioration de la qualité.
Des gains cliniques significatifs dans la prise en charge des AVC aigus peuvent donc être obtenus relativement facilement, tout d’abord en mettant simplement en œuvre ce que nous savons déjà être la meilleure approche : la réduction du délai DNT.
Dans chaque hôpital, l’enregistrement et le suivi d’un délai cible entre l’arrivée du patient et l’administration du traitement peuvent être utiles pour surveiller et améliorer les performances du système de soins(« AHA/ASA Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association », s. d.).
Dans le dernier rapport SAP-E 2023, le DNT est repris dans le KPI 7c pour lequel la Belgique n’a pas enregistré de données. Le DNT en tant que tel n’est pas documenté dans le rapport du VIKZ.
Le questionnaire en ligne a permis d’identifier comment les hôpitaux enregistrent, documentent et analysent cet indicateur comme un axe d’amélioration de la qualité de la prise en charge des patients avec AVC.
5.5.2 Enregistrement et analyse du DNT en 2024, quel que soit le délai de prise en charge
Sur base des réponses au questionnaire, nous constatons que la définition du « door » n’est pas homogène et est interprétée ou enregistrée différemment selon les hôpitaux.
Le Table 5.1 ci-dessous reprend les réponses aux questions relatives à l’enregistrement du door-to-needle time (DNT) ainsi qu’à leur analyse.
| Registered | Analysed | n |
|---|---|---|
| yes | yes | 65 |
| yes | no | 8 |
| no | NA | 23 |
68 % des hôpitaux (65 hôpitaux) enregistrent et analysent leurs DNT. 8 hôpitaux enregistrent le délai mais ne l’analyse pas. 23 hôpitaux (24 %) ne documentent aucune donnée DNT. Parmi ces derniers, 2 hôpitaux ne réalisent pas de thrombolyses.
La Figure 5.21 ci-dessous montre les valeurs médianes de DNT par hôpital, repris dans un box-plot. 67 hôpitaux ont rapporté une valeur médiane DNT.
La valeur médiane du DNT est de 47 minutes.
La valeur cible du DNT sont repris dans différents guidelines dont l’ESO, The Get With The Guidelines-Stroke program(Xian et al. 2024) et les guidelines canadiens 2022. L’objectif pour la médiane DNT est de moins de 30 minutes.
Seuls 8 hôpitaux sur les 67 hôpitaux répondants (12 %) atteignent l’objectif d’un DTN médian inférieur à 30 minutes.
La Figure 5.22 ci-dessous montre les valeurs moyennes de DNT par hôpital, repris dans un box-plot. 66 hôpitaux ont rapporté une valeur moyenne DNT.
La médiane des moyennes des 66 hôpitaux est de 54.5 minutes.
La Figure 5.23 suivante montre le pourcentage total de patients thrombolysés avec un DNT analysé.
On constate une variation entre hôpitaux de 0.48 à 1.
La distinction a ensuite été réalisée avec des DNT pour des patients pris en charge en moins de 4.5 h ou plus de 4.5 h après le début des symptômes. Les mêmes types de graphiques sont disponibles pour chaque période de temps.
5.5.3 Door-to-needle time des patients thrombolysés dans les 4.5h après l’apparition des symptômes
Les médianes et moyennes des DNT ont été demandées aux hôpitaux.
La Figure 5.24 suivante montre le DNT médian pour les patients avec thrombolyse dans les 4.5 h suivant l’apparition les symptômes. 60 hôpitaux ont répondu à cette question.
La valeur médiane du DNT pour les patients pris en charge dans les 4.5 h suivant l’apparition des symptômes est de 47 minutes. On constate un outlier à 135 minutes.
La Figure 5.25 suivante montre le DNT moyen pour les patients avec thrombolyse dans les 4.5h suivant l’apparition des symptômes. 60 hôpitaux ont répondu à cette question.
La valeur médiane (des moyennes) du DNT est de 54 minutes.
La Figure 5.26 suivante montre le pourcentage de patients thrombolysés dans les 4.5 h suivant l’apparition des symptômes avec un DNT analysé. 61 hôpitaux ont répondu à cette question.
La proportion de patients thrombolysés dans les 4.5 h suivant l’apparition des symptômes avec un DNT analysé varie entre 0.23 et 1.
5.5.4 Door-to-needle time des patients thrombolysés plus de 4.5 h après l’apparition des symptômes
La Figure 5.27 suivante montre le DNT médian pour les patients avec une thrombolyse réalisée plus de 4.5 h suivant l’apparition des symptômes. 46 hôpitaux ont répondu à cette question.
Le DNT médian est de 54.5 minutes. On constate 5 outliers (entre 192 et 375 minutes).
La Figure 5.28 suivante montre le DNT moyen pour les patients avec thrombolyse réalisée au-delà de 4.5 h suivant l’apparition des symptômes. 46 hôpitaux ont répondu à cette question.
La valeur médiane du DNT est de 59 minutes.
La Figure 5.29 suivante montre la proportion de patients thrombolysés au-delà de 4.5h après l’apparition des symptômes avec un DNT analysé. 54 hôpitaux ont répondu.
La proportion des DNT analysés varie entre 0.03 et 1.
5.5.5 Actions d’amélioration pour réduire le DNT
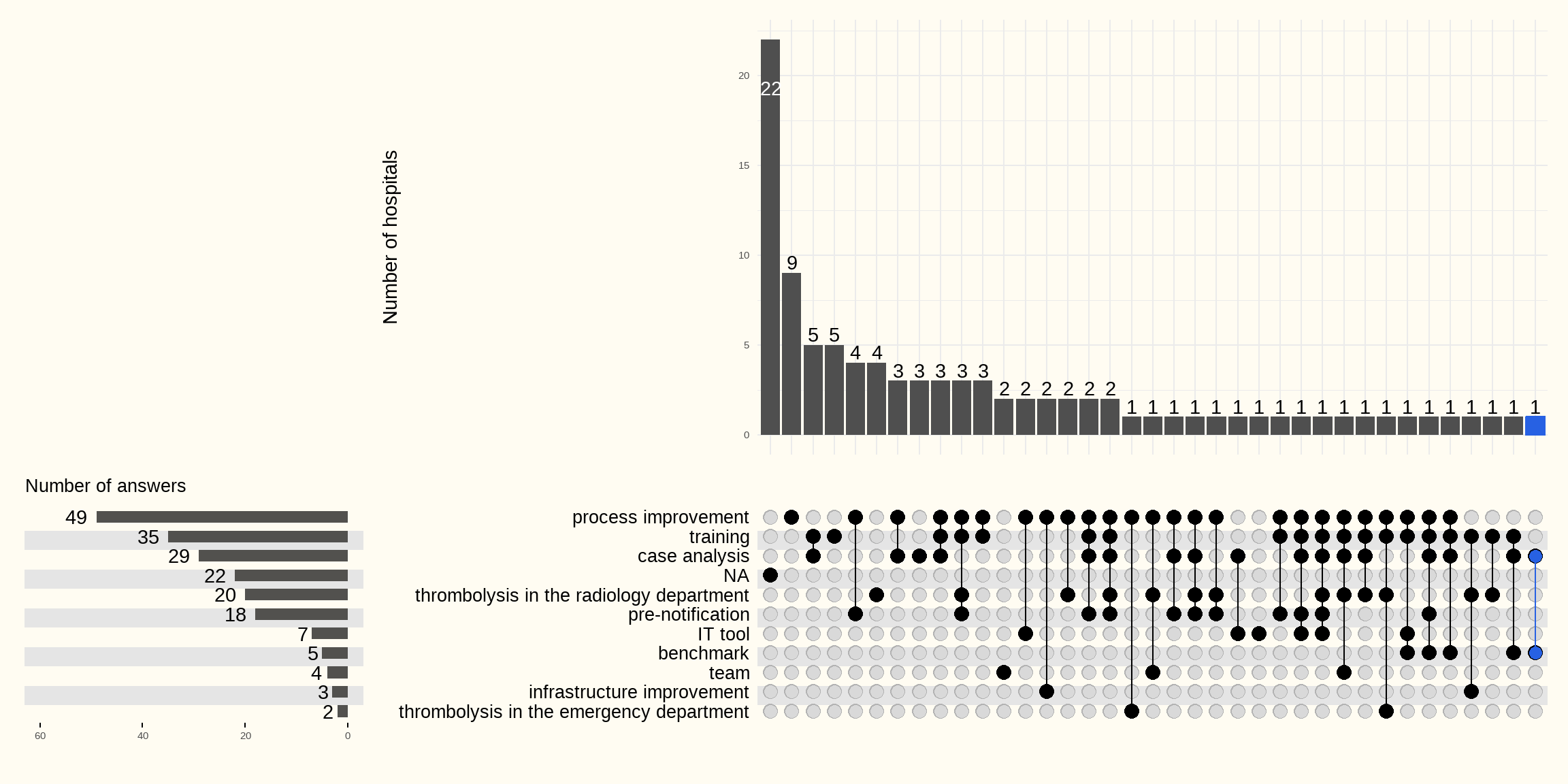
La Figure 5.30 suivant décrit si des actions ont été entreprises par les hôpitaux pour réduire le DNT.
Le Table 5.2 et la Figure 5.31 suivantes montrent quels types d’actions ont été entreprises pour réduire le DNT.
La majorité des hôpitaux, pour diminuer leurs DNT, ont amélioré leur processus, formé le personnel, analysé leurs dossiers et organisé la thrombolyse dans le service de radiologie. 22 hôpitaux n’ont donné aucune réponse.
| Answer | n |
|---|---|
| process improvement | 49 |
| training | 35 |
| case analysis | 29 |
| NA | 22 |
| thrombolysis in the radiology department | 20 |
| pre-notification | 18 |
| IT tool | 7 |
| benchmark | 5 |
| team | 4 |
| infrastructure improvement | 3 |
| thrombolysis in the emergency department | 2 |
Training : formations auprès du personnel soignant (infirmiers de triage, urgentistes, radiologues, neurologues, personnel des services d’ambulance, médecins généralistes, personnel infirmier des services de neurologie, soins intensifs, urgences), ainsi que des simulations des « codes AVC » afin d’identifier les freins logistiques,
Case analysis : analyses des DTN prolongés ; feedbacks aux équipes (réunions, séminaires, etc…), analyse du trajet via un « patient traceur » par la cellule qualité, feedback personnalisé auprès de certains prestataires, etc.
Team : affectation d’une infirmière “stroke”, dédiée à la salle de réanimation et spécialisée dans les pathologies aiguës, permettant de réduire le temps de réponse dans les situations d’urgence; présence continue d’une infirmière urgentiste qui est toujours dans la salle de réanimation afin de garantir des soins spécialisés et rapides; recrutement de personnel soignant qualifié, notamment d’infirmiers urgentistes dédiés à l’accompagnement du patient tout au long de son trajet de soins.
Infrastructure improvement : investissements dans des appareils d’imagerie, rapprochement du CT scan par rapport au service des urgences.
Process improvement : procédure d’accès direct au CT-scan, lecture croisée de l’imagerie par le neurologue et le radiologue, accès prioritaire (ascenseurs, imagerie, clé prioritaire pour les ascenseurs), alarmes automatiques en cas d’AVC sur les téléphones, achat d’un brancard pour AVC (avec balance) afin de pouvoir peser le patient plus rapidement, composition d’une trousse d’urgence du thrombolytique (kit) pour les AVC aux urgences ; échelle FAST aux urgences ; adaptation du code de triage des patients victimes d’un AVC au code d’urgence le plus élevé, compétition entre équipes afin d’obtenir les meilleurs délais « door-to-imaging » et « door-to-needle », utilisation d’une liste de contrôle/d’un organigramme papier qui reste toujours avec le patient et qui décrit toutes les étapes à suivre, examen clinique sur la civière plutôt que sur le lit d’hôpital, etc.
Benchmark : participation aux enregistrements VIKZ, BIC4Stroke, participation et coordination du projet qualité VZN.
Pre-notification : élaboration d’une fiche préhospitalière standardisée pour les ambulanciers ; mise en place d’un protocole écrit préhospitalier (incluant un questionnaire succinct à bord de l’ambulance, examiné sur place (heure de l’apparition des symptômes, prise de certains médicaments tels que les AOD, poids du patient) ; notification lors de l’arrivée d’un PIT/SMUR avec accès direct au CT-scan ; pré-inscriptions du patient avant son arrivée à l’hôpital ; sensibilisation du 112 aux signes/symptômes précoces d’AVC et à l’urgence de la prise en charge ; recherche des antécédents médicaux utiles pour la prise de décision avant son arrivée.
IT tool : développement de tableaux de bord ; implémentation du programme d’intelligence artificielle Rapid, implémentation d’un software permettant l’accès en temps réel aux données cliniques et d’imagerie (Strokeviewer, Nicolab), propulsé par l’intelligence artificielle; uniformisation des outils informatiques pour accéder plus rapidement au dossier et à l’imagerie du patient.
Thrombolysis in the radiology department.
Thrombolysis in the emergency department.
5.5.6 Remarques des hôpitaux concernant l’indicateur Door-to-needle time (DNT)
45 hôpitaux sur les 96 hôpitaux interrogés n’ont formulé aucune remarque.
Pour les autres, les points d’attention et commentaires relevés sont les suivants :
Les indications actuelles de la thrombolyse ont été élargies ( >4.5 h) ces dernières années (cfr études WAKE UP et EXTEND), les DNT sont plus longs dans les hôpitaux qui suivent ces recommandations récentes par rapport à ceux qui appliquent uniquement les critères classiques (<4,5 heures)
Les hôpitaux insistent sur l’importance de définir :
- la notion de « door » : est-ce le moment de l’inscription ? De l’admission au triage?
- les critères d’inclusion et d’exclusion (in-hospital stroke, …)
Les hôpitaux relèvent une fiabilité et une qualité de l’enregistrement des différents temps parfois faibles: afin de pouvoir traiter le patient dans un premier temps, les données sont enregistrées a posteriori.
, et proposent des outils informatiques et automatisés : appareils connectés, commandes vocales etc.
Les facteurs allongeant le DNT rapportés sont:
- Une HTA qui doit être traitée
- Une difficulté diagnostique
- La nécessité d’une imagerie cérébrale avancée (perfusion) : temps de réalisation, analyse CT-scan de perfusion sans programme automatisé (calcul : +15 minutes par le radiologue)
- La prise en charge du patient sous anticoagulants
- Le manque de ressources humaines
Si cet indicateur est généralisé, les hôpitaux soulignent l’importance des analyses systémiques des DNT et leur utilité dans le cadre d’un plan d’action d’amélioration de la qualité.
Enfin, parmi les hôpitaux ayant envoyé un commentaire, 6 d’entre eux prévoient de débuter ou améliorer la mesure ou l’analyse du DNT suite à l’audit.
Les différents facteurs qui allongent les DNT et cités par les hôpitaux sont repris dans la Figure 5.32 suivante.
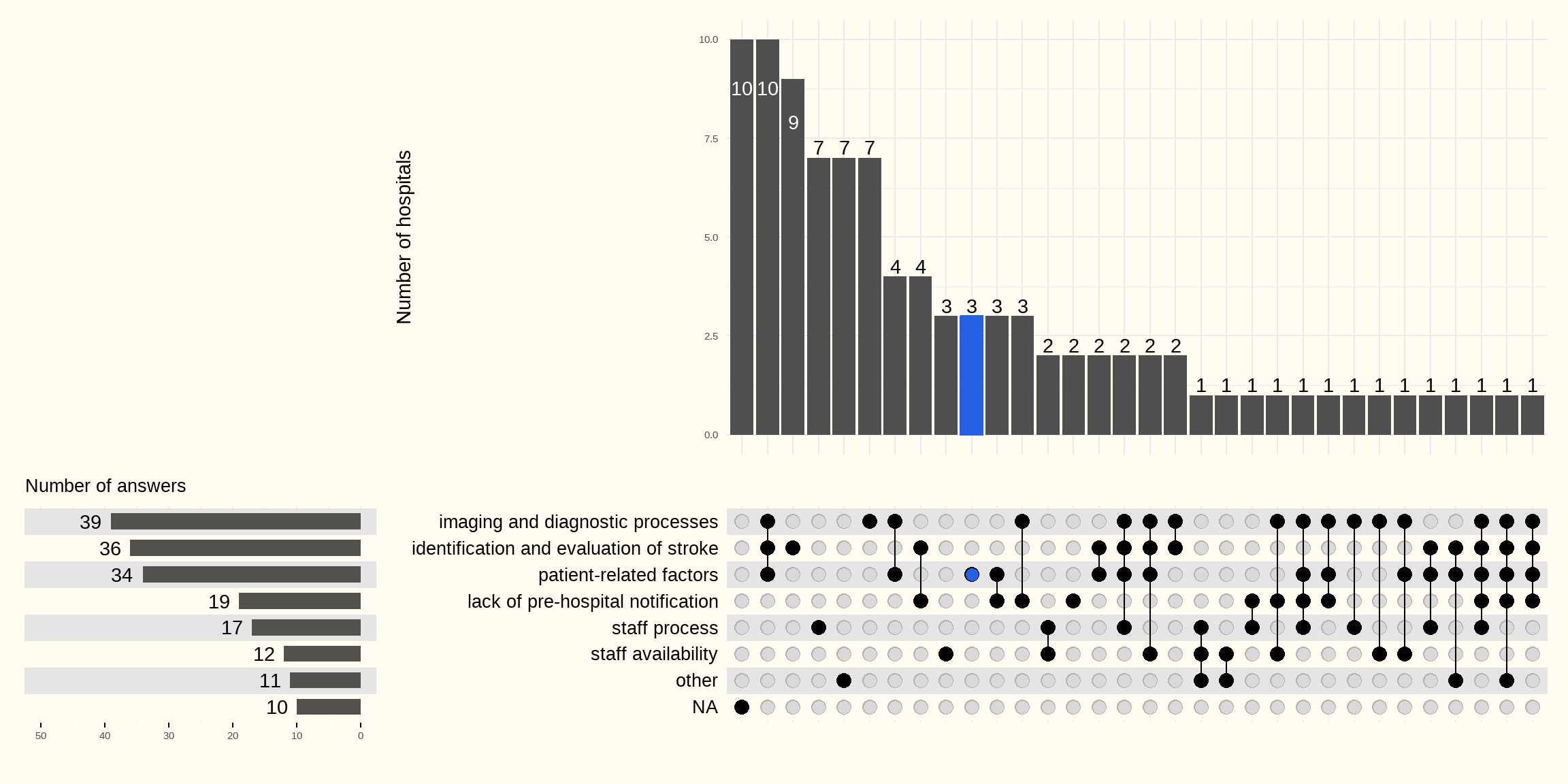
Facteurs liés au patient : anticoagulation nécessitant des tests biologiques, HTA non stabilisée, médicaments non connus, absence d’hétéroanamnèse
Diagnostic de l’AVC : incertitude diagnostique, AIT, stroke mimic, symptomatologie fluctuante
Processus de prise en charge : collaboration, communication entre prestataires, absence de triage aux urgences, retard dans le rappel du neurologue
Processus en imagerie : critères de thrombolyse étendus au-delà de 4.5 h, disponibilité réduite du personnel ou des appareils, temps d’attente du protocole, temps de traitement plus long pour l’image de perfusion, temps du trajet urgence vers l’imagerie,…
Disponibilité en ressources humaines : manque de neurologues, d’infirmiers
Absence de pré-notification du patient avec AVC avant l’arrivée à l’hôpital
Flux de patients : afflux important de patients aux urgences ou en stroke unit
Les pistes d’amélioration du DNT sont nombreuses. Lorsque les hôpitaux et les équipes spécialisées dans les AVC adoptent une approche systématique d’amélioration de la qualité en matière de thrombolyse, il est possible de réduire considérablement le délai entre l’arrivée du patient et l’administration du traitement(Kamal et al. 2014).