3 Huidige situatie in Europa en België
3.1 Stand van zaken in Europa
3.1.1 Organisatie voor Economische Samenwerking en Ontwikkeling (OESO)
Volgens het Health at a Glance 2025-rapport was een beroerte in 2023 verantwoordelijk voor 7,7 % van alle sterfgevallen in de EU. De indicatoren die in dit rapport beschikbaar zijn, zijn sterftecijfers binnen 30 dagen, hetzij wanneer het overlijden plaatsvond in hetzelfde ziekenhuis als de opname (niet-gekoppelde gegevens) of binnen 30 dagen na opname, ongeacht de plaats van overlijden (gekoppeld).
Voor sterfte binnen 30 dagen na opname als gevolg van ischemische beroerte verstrekt België enkel “niet-gekoppelde” gegevens. Deze indicator is theoretisch reproduceerbaar per ziekenhuis.
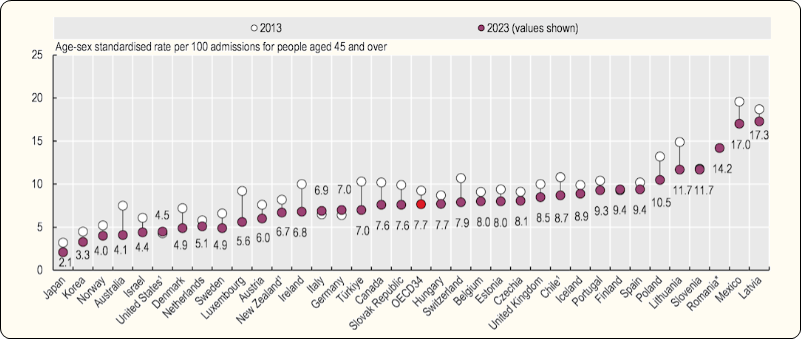
De volgende Figuur 3.1 laat zien dat ons land voor deze indicator op de 13e plaats staat van de Europese landen. Tussen 2013 en 2023 zijn de sterftecijfers na een ischemische beroerte in de meeste EU-landen gedaald.
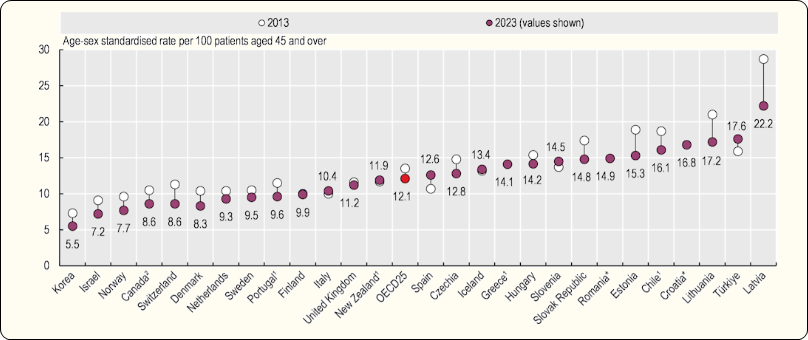
De Figuur 3.2 toont de mortaliteit na opname voor een beroerte op basis van linked data. België staat er niet bij.
3.1.2 Stroke Action Plan for Europe (SAP-E)
Het European Stroke Action Plan (SAP-E) is een Europees project dat doelen stelt voor de implementatie van evidence-based acties voor de preventie en behandeling van beroertes (alle etiologieën) tot 2030.
De SAP-E is ontworpen door een grote groep experts op het gebied van beroertes uit alle delen van Europa (inclusief België), in samenwerking met de European Stroke Organisation (ESO) en de Stroke Alliance for Europe (SAFE), om de last van een beroerte te verminderen door de hele zorgketen te verbeteren.
Er werden 22 Key Performance Indicators (KPI’s) opgesteld op basis van de belangrijkste doelstellingen op de 7 gebieden van het Europees actieplan tegen beroertes. Deze indicatoren stellen landen in staat om de huidige situatie in de zorgketen voor beroertes te analyseren en de vooruitgang in de komende jaren te observeren.
De 3 Belgische coördinatoren gebruiken de beschikbare data, voornamelijk van de MZG, om de Belgische indicatoren aan te vullen. De meeste andere Europese landen vertrouwen op registers om de nationale indicatoren aan te vullen.
In 2023 antwoordde België “nee” of “geen gegevens beschikbaar” voor de volgende 13 indicatoren:
- KPI 1: Nationaal STROKE-plan (in 2023 hadden 24 landen een nationaal beroerteplan, tegenover 16 in 2022). België heeft geen Nationaal Plan.
- KPI 3a: Er is een nationale strategie geïmplementeerd voor multisectorale volksgezondheidsinterventies om gezond leven te bevorderen en te vergemakkelijken en risicofactoren te beheersen. België antwoordde nee.
- KPI 4: Er zijn nationale en regionale systemen voor de beoordeling en accreditatie van klinische diensten voor beroertes, er is collegiale ondersteuning voor kwaliteitsverbetering en auditgegevens worden beschikbaar gesteld aan het publiek. België antwoordde nee.
- KPI 6a: Percentage patiënten dat is opgenomen op een stroke unit voor zorg na een beroerte. Het doel van de SAP-E is dat 90 % van de patiënten wordt opgenomen op een stroke unit. In 2023 kan deze doelstelling slechts door zeven landen worden bereikt op basis van gegevens van hoge kwaliteit en door vier andere landen op basis van gegevens van lagere kwaliteit. Wij hebben geen gegevens voor België.
- KPI 6b: Percentage patiënten dat binnen 24 uur na opname in het ziekenhuis wordt opgenomen op een stroke unit. Wij hebben geen gegevens voor België.
- KPI 7c: Mediane door-to-needle tijd (trombolyse). Dit tijdsinterval weerspiegelt de effectiviteit van de toegang tot trombolyse in het ziekenhuis. Een kort tijdsbestek voorspelt een beter resultaat voor de patiënt. Noorwegen, Denemarken, Nederland, Tsjecho-Slowakije en Catalonië behalen een doorlooptijd van 30 minuten op basis van gegevens van hoge kwaliteit. Wij hebben geen gegevens voor België.
- KPI 7d: Mediane door-to-groin tijd (trombectomie). Dit tijdsinterval weerspiegelt de tijd die is verstreken tussen aankomst in het gespecialiseerde ziekenhuis en de start van de trombectomieprocedure. Een kort tijdsbestek voorspelt een beter resultaat voor de patiënt. Finland, Denemarken, Noord-Ierland, Nederland, Tsjecho-Slowakije en Slovenië halen een deadline van minder dan 60 minuten op basis van gegevens van hoge kwaliteit. Wij hebben geen gegevens voor België.
- KPI 9a: Vroege revalidatie wordt geboden in ten minste 90 % van de stroke units. Wij hebben geen gegevens voor België.
- KPI 9b: Ten minste 90 % van de stroke units biedt vroegtijdig ondersteund ontslag (early supported discharge - ESD). Early supported discharge, waarbij de patiënt naar huis wordt gestuurd met blijvende ondersteuning en revalidatie vanuit het multidisciplinaire team dat verantwoordelijk is voor beroertes, is een evidence-based interventie die voordelen heeft, vooral bij milde tot matige beroertes. Wij hebben geen gegevens voor België.
- KPI 10: Ten minste 90 % van de patiënten heeft toegang tot secundaire preventie, waaronder antitrombotica, antihypertensiva en statines, evenals leefstijladvies. Wij hebben geen gegevens voor België.
- KPI 11: Bij ontslag wordt aan ten minste 60 % van de patiënten een bindend, gepersonaliseerd en gedocumenteerd revalidatie- en zorgniveau-overdrachtsplan verstrekt. België antwoordde nee.
- KPI 12a: Ten minste 90 % van de patiënten krijgt 3-6 maanden na een beroerte een opvolgconsultatie. Follow-up na 3-6 maanden maakt deel uit van het beroertetraject in een minderheid van landen (11). België hoort daar niet bij. De follow-up van 3-6 maanden is een cruciaal onderdeel van een nationaal beroerteplan.
- KPI 12b: Het gebruik van een checklist na een beroerte en een functionele beoordeling bij de follow-up van 3-6 maanden wordt aangeboden aan ten minste 90 % van de patiënten. België hanteert geen checklist.
3.1.2.1 Voor België zijn 9 indicatoren beschikbaar voor 2023
- KPI 2: Ten minste één patiënt wordt betrokken en ondersteund tijdens de ontwikkeling van het nationale beroerteplan of richtlijnen voor beroertes. Het doel is dat de betrokkenheid van de patiënt in alle landen wordt gegarandeerd. België antwoordde “ja”.
- KPI’s 5a en 5b: Alle stroke units en andere afdelingen voor beroertezorg, ongeacht het zorgniveau, worden doorlopend of op regelmatige tijdstippen onderworpen aan een kwaliteitsaudit; ziekenhuizen (KPI 5a) en andere afdelingen (KPI 5b). België antwoordde “ja”.
- KPI 7a: percentage patiënten opgenomen met ischemische beroerte die trombolytische therapie krijgen. In 2023 bedroeg het gemiddelde percentage intraveneuze trombolyse in Europa 15,4 %, maar de verschillen tussen de landen zijn aanzienlijk en tonen een ongelijkheid in de toegang tot zorg aan. Het trombolysepercentage is vooral in Oost-Europa lager. In zeven landen ontvangt minstens 20 % van de patiënten met een ischemische beroerte trombolyse en in elf landen bevindt het percentage zich tussen 15 en 19 %. België noteerde een percentage van 11,3 %.
- KPI 7b: Percentage patiënten dat is opgenomen met een ischemische beroerte en een trombectomiebehandeling krijgt. Het doel is om ten minste 7,5 % van de patiënten toegang te geven tot trombectomie. In 2023 behaalden 14 landen de KPI om trombectomie toe te dienen aan ten minste 7,5 % van alle patiënten met een ischemische beroerte op basis van hoogwaardige gegevens, waaronder België (geregistreerd percentage van 9,3 %).
- KPI 8: Verplichte toegang tot: CT/MRI, vasculaire beeldvorming, ECG, ECG-monitoring, cardiale echografie, dysfagiescreening en bloedonderzoek bij opname op de beroerte-eenheid. De KPI wordt behaald als minimaal zes van de zeven testen worden uitgevoerd. België heeft geregistreerd dat er minder dan 6 testen worden uitgevoerd.
- Sterfte:
- KPI 13a: het sterftecijfer op korte termijn (30 dagen) na een ischemische beroerte wordt als acceptabel gedefinieerd wanneer het minder dan 10 % is. België heeft een sterftecijfer van 11,9 %.
- KPI 13b: het sterftecijfer 30 dagen na de bloeding wordt als acceptabel gedefinieerd als het minder dan 30 % is. België heeft een percentage van 12,28 % op basis van gegevens van hoge kwaliteit.
- KPI 13c: het 30-daagse sterftecijfer voor ischemische en hemorragische beroerte wordt als acceptabel gedefinieerd wanneer het minder dan 15 % is. België heeft een percentage van 15,23 %.
3.2 Stand van zaken in België
3.2.1 KCE-rapport in 2012: hoe is de situatie in België, 13 jaar na de publicatie van het rapport?
In 2012 analyseerde het KCE-rapport in detail de impact van stroke units op de gezondheidstoestand van de patiënt en de situatie in andere pionierslanden. Een lijst van kwaliteitsindicatoren definieerde de te volgen richtlijnen. Het rapport bevatte ook een reeks aanbevelingen.
Onderstaande tabel geeft een overzicht van de mate waarin deze aanbevelingen in 2025 zijn overgenomen. De geïmplementeerde aanbevelingen staan in het groen. Degenen die gedeeltelijk zijn aangetroffen, zijn in het oranje en degenen die niet zijn toegepast, zijn in het rood weergegeven.
| Aanbevelingen van het KCE 2012 | Hoe zit het in 2025? |
|---|---|
| Organisatie van stroke units: keuze van een scenario en de implementatie ervan | Het Koninklijk Besluit van 19 april 2014 legt de normen vast waaraan de programma's voor beroertezorg moeten voldoen om erkend te worden. Een zorgprogramma is erkend als een basiszorgprogramma "acute beroertezorg" (S1) of als een gespecialiseerd zorgprogramma "acute beroertezorg met invasieve procedures" (S2). De normen worden gecontroleerd door de deelstaten. Het Koninklijk Besluit van 16 december 2018 stelt het maximum aantal gespecialiseerde zorgprogramma’s S2 vast op 15. Het Koninklijk Besluit van 20 september 2022 tot beschrijving van de activiteitsgraad en de geografische spreiding van de S2-centra werd in januari 2025 door de Raad van State nietig verklaard. |
| Erkenning van stroke units | De erkenningen van de centra S1 en S2 vallen onder de verantwoordelijkheid van de deelstaten. In 2025 worden goedkeuringen verleend of wachten ziekenhuizen op een overeenkomst voor erkenning, afhankelijk van de deelstaten. |
| Sensibilisering bij de bevolking en de huisartsen om de patiënt vanaf de eerste minuten naar het dichtstbijzijnde hyperacute centrum te leiden | Er is geen National Stroke Plan. De toegankelijkheid van de lijst van ziekenhuiserkenningen voor patiënten of huisartsen is niet optimaal of actueel. Sommige initiatieven worden vermeld tijdens de jaarlijkse Wereld Beroerte Dag op 29 oktober (Belgian Stroke Council, Belgian Cardiology League, enz.) |
| Afspraken met ziekenwagendiensten om de patiënt snel naar het dichtstbijzijnde hyperacute centrum te brengen | In België komt een hulpbehoevende terecht in één van de 10 noodcentrales. Een operator van de noodcentrale beantwoordt de oproep en analyseert de hulpvraag (triage). Aan de hand van het Belgisch Handboek Medische Regulering met vastgelegde protocollen classificeert de noodcentrale de hulpvraag in functie van de ernst ervan. Vervolgens worden de meest geschikte middelen (een ziekenwagen, een paramedisch interventieteam (PIT) of een mobiele urgentiegroep (MUG)) gemobiliseerd. Voor een STROKE wordt de FAST-test gebruikt in het Belgisch Handboek Medische Regulatie. De regel is als volgt: de ambulancier moet zich naar het dichtstbijzijnde ziekenhuis begeven, met uitzondering van het PIT en de MUG, waar in theorie het meest geschikte ziekenhuis wordt gekozen (het begrip beschikbaarheid van teams moet worden toegevoegd, wat nog niet het geval is). Het meest geschikte ziekenhuis wordt bepaald door de kenmerken van de S1- of S2-erkenningen. Het dichtstbijzijnde ziekenhuis wordt berekend op basis van de responstijd en niet op basis van het aantal kilometers. De lijst met S1/S2-erkenningen van ziekenhuizen is niet vlot beschikbaar voor de 112-centrales |
| Evaluatie van de kwaliteit van de zorg voor beroertes: definitie van het doel, de methoden en de gevolgen van het meten van indicatoren, in samenwerking met de betrokken partijen | Het Vlaamse Gewest bepaalt de doelstellingen en methoden voor het meten van de reeks indicatoren. De ziekenhuisindicatoren worden jaarlijks op vrijwillige basis (VIKZ) gepubliceerd. Waals en Brussels Gewest: geen definitie van doelstellingen, methoden of gevolgen van het meten van indicatoren |
| Registratie van de kwaliteit van zorg: selectie van de belangrijkste indicatoren voor de kwaliteit van de zorg | Op regionaal niveau: enkel het Vlaamse Gewest organiseert en publiceert op vrijwillige basis (VIKZ) een reeks indicatoren. Waals en Brussels Gewest: geen selectie van indicatoren |
| Vastleggen van de kwaliteit van zorg: monitoring | Nationale monitoring: geen nationaal register Monitoring op nationaal niveau: sommige SAP-E-indicatoren zijn beschikbaar en worden op Europees niveau geregistreerd, ze worden door een nationale coördinator op basis van de MZG-gegevens geregistreerd Monitoring op gewestelijk niveau: enkel het Vlaamse Gewest organiseert en publiceert op vrijwillige basis een set van indicatoren (VIKZ) Monitoring op ziekenhuis niveau: sommige ziekenhuizen zijn gecertificeerd als "ESO-centrum of -eenheid", andere ziekenhuizen registreren indicatoren via een intern register |
| Implementatie van procedures om de kwaliteit te meten via piloottest: evaluatie van de haalbaarheid van gegevensverzameling | Geen georganiseerde piloottest |
| Implementatie van procedures voor kwaliteitsmeting: anonimisering? centralisatie van gegevens? | Geen besluit over de anonimisering van kwaliteitsindicatoren of de centralisatie ervan op nationaal niveau |
| Financiële stimulansen en een wettelijk kader voor de transfer van patiënten na de acute fase | Niet beschikbaar |
Hoewel de organisatie van de beroertezorg in België sinds het KCE-rapport van 2012 vooruitgang heeft geboekt, is er nog veel ruimte voor verbetering. De aanbevelingen werden stukje bij beetje uitgevoerd.
3.2.2 Erkenning van basis- en gespecialiseerde zorgprogramma’s S1-S2 en ESO-erkenning (Center or Stroke Unit)
In België beschikken we over een databank met een beschrijving van de ziekenhuisinstellingen op de website van health.belgium.be. Een overzicht van elk ziekenhuis met een beschrijving van hun kenmerken (adressen, telefoonnummers, aantal bedden, medische en medisch-technische diensten, zorgprogramma, functies,…) is beschikbaar voor het publiek. De contactgegevens, adressen en erkenningsgegevens van deze instellingen worden door de Dienst Data en Strategische Informatie van de FOD geactualiseerd op basis van de informatie die door de deelstaten wordt verstrekt. Het zijn inderdaad deze laatsten die sinds de 6e hervorming van de staat erkenningen verlenen aan ziekenhuizen.
Tijdens de voorbereiding van de audit merkten we op dat het moeilijk was om een volledige lijst te verkrijgen van ziekenhuizen die erkend zijn voor het basiszorgprogramma of het gespecialiseerde zorgprogramma voor beroertezorg (S1 of S2) in België.
Ziekenhuizen hebben ook de mogelijkheid om zich te laten certificeren door de European Stroke Organisation (ESO) als een ESO “Stroke Unit” of als een ESO “Center” voor een geldigheid van 5 jaar. Gecertificeerde Belgische ziekenhuizen worden geïdentificeerd via de ESO-certificeringskaart. Momenteel staan er 9 Belgische ziekenhuizen op de lijst.
De online vragenlijst maakte het mogelijk om de inventarisatie van ESO-goedkeuringen en -certificeringen per 1 april 2025 uit te voeren. De antwoorden van de 96 ziekenhuizen zijn weergegeven in Figuur 3.3 hieronder.
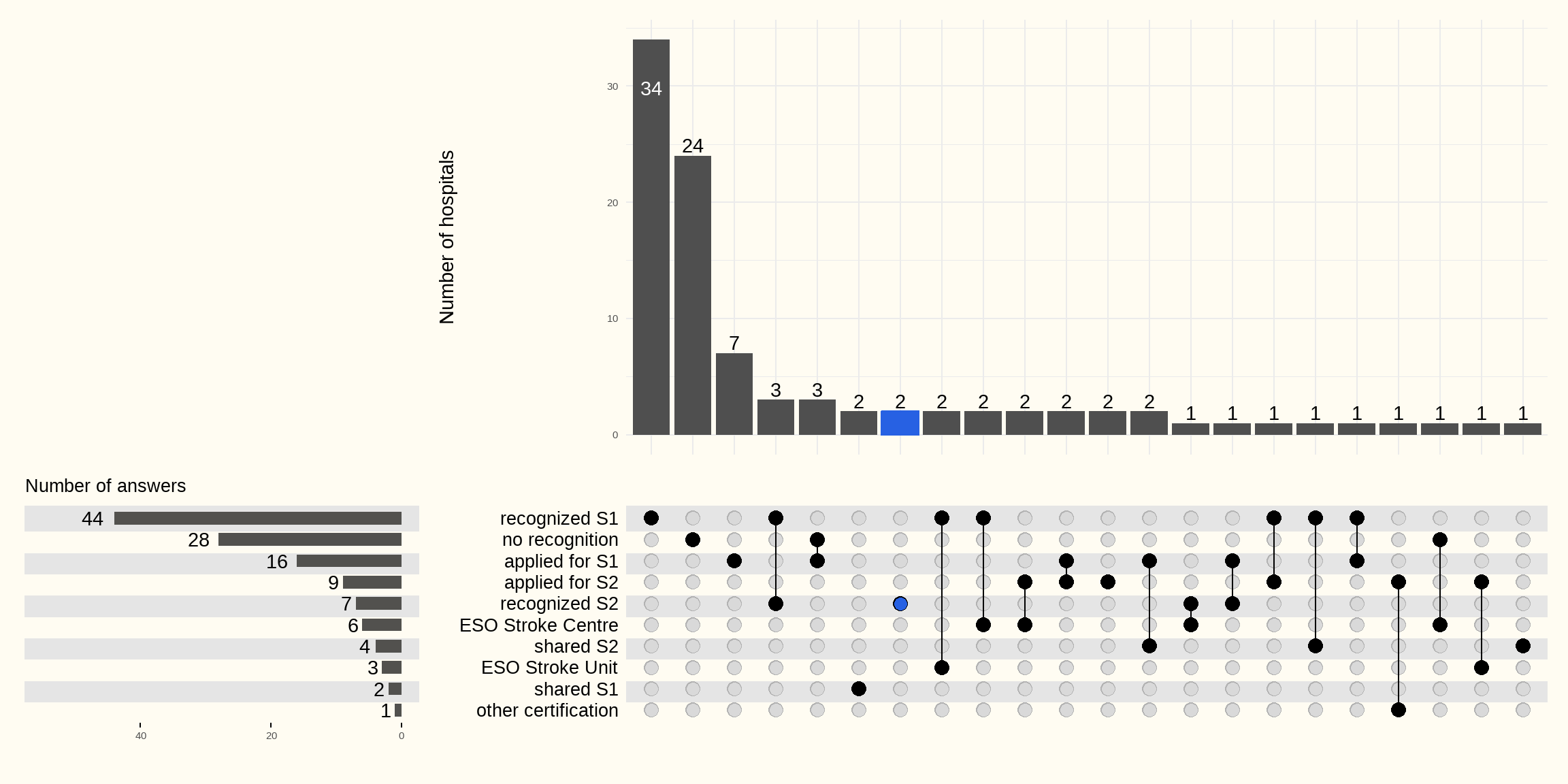
44 ziekenhuizen hebben een erkenning voor het basiszorgprogramma “acute beroertezorg” (S1) en 16 ziekenhuizen wachten op een reactie.
7 ziekenhuizen zijn erkend voor het gespecialiseerde zorgprogramma “acute beroertezorg met invasieve procedures” (S2) en 9 wachten op een reactie.
6 ziekenhuizen hebben een gedeelde erkenning: 2 ziekenhuizen voor het basiszorgprogramma S1 en 4 ziekenhuizen voor het gespecialiseerde zorgprogramma S2. Voor wat betreft de Europese ESO-certificering hebben 6 ziekenhuizen een erkenning als “Centrum” en 3 ziekenhuizen als “Stroke Unit”.
Tabel 3.1 hieronder vergelijkt de antwoorden van de ziekenhuizen op de online vragenlijst met de officiële beschikbare gegevens.
De antwoorden, verstrekt door de ziekenhuizen, in het oranje wijken af van de gegevens die beschikbaar zijn op de website van de FOD (juni 2025).
De kolommen van “Trombolyse” tot “ESO” geven de antwoorden van de ziekenhuizen weer verkregen via de online bevraging.
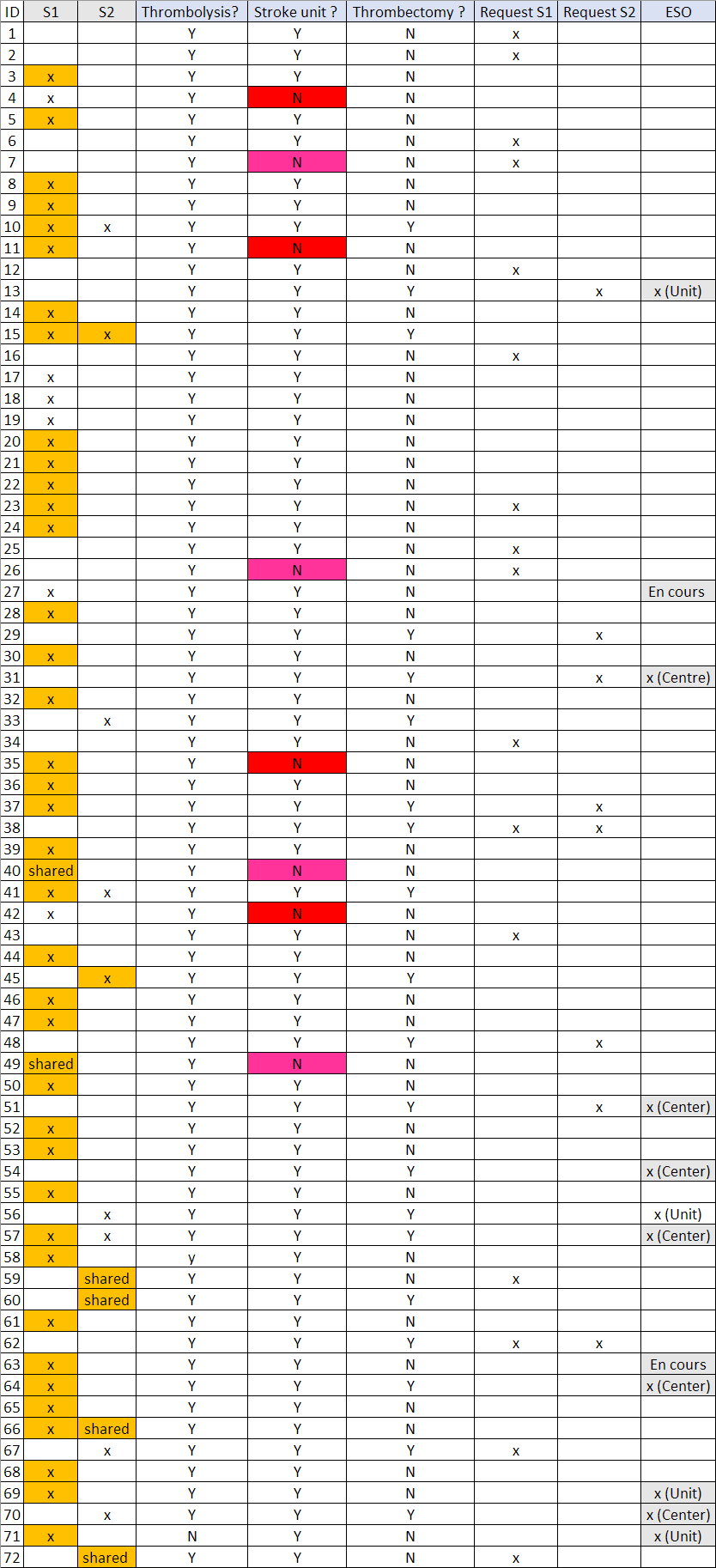
Veel ziekenhuizen melden dat ze een erkenning van het basiszorgprogramma S1 hebben, maar deze informatie is niet beschikbaar voor het publiek of de huisartsen. 24 ziekenhuizen hebben, op basis van de online vragenlijst, geen erkenning en hebben er ook niet om gevraagd. Hiervan voeren er 2 geen trombolyse noch trombectomie uit.
Deze lijsten zijn niet beschikbaar op het niveau van de deelstaten op basis van de raadpleging van hun websites.
We merken op dat 8 ziekenhuizen verklaren dat ze geen stroke unit hebben, maar onder hen hebben er 4 een erkenning S1 en hebben 4 andere een erkenning S1 aangevraagd.
In het hoofdstuk “Trombectomie” laten we zien dat er niet noodzakelijkerwijs een verband is tussen het uitvoeren van trombectomie en erkenning voor het gespecialiseerde zorgprogramma van ziekenhuizen.
3.2.3 Registers
Voorbeelden van registers zijn beschikbaar in de landen om ons heen, bijvoorbeeld: Zwitserse registers (Swiss Stroke Registry), Duits (German Stroke Registry), Nederland (Dutch Acute Stroke Audit (DASA)) of Zweeds (RIKSTROKE). Het webregister RES-Q bevat gegevens uit 27 Europese landen. Het is een platform dat praktijken en resultaten van patiëntenzorg voor beroertes over de hele wereld verzamelt, analyseert, visualiseert en vergelijkt. België is niet opgenomen in de lijst van landen die RES-Q gebruiken.
Op dit moment beschikt België niet over een nationaal register.
Op ziekenhuisniveau gaven 64 van de 96 ondervraagde ziekenhuizen (66 %) in antwoord op de vraag “Houdt u een register bij van patiënten die zijn opgenomen voor een beroerte?” aan dat ze een register hadden (Figuur 3.4).
3.2.4 Voorgestelde kwaliteitsindicatoren in België
3.2.4.1 PAQS
Het Platform voor de Kwaliteit van de Zorg (PAQS) ondersteunt Brusselse en Waalse zorginstellingen bij het verbeteren van de kwaliteit van de gezondheidsdiensten door opleidingen, gerichte ondersteuning en relevante indicatoren (thema’s: betrokkenheid van het personeel, gebruikerservaring, enz.) aan te bieden. Op dit moment is het onderwerp beroerte nog niet aan bod gekomen.
3.2.4.2 VIKZ
In Vlaanderen biedt het Vlaams Instituut voor Kwaliteit van Zorg (VIKZ) voor verschillende thema’s, waaronder beroerte in algemene ziekenhuizen, een publiek platform aan met kwaliteitsindicatoren van een groot aantal Vlaamse ziekenhuizen. De deelname van de Vlaamse ziekenhuizen is vrijwillig.
De afgelopen jaren heeft VIKZ samen met een groep experts uit verschillende medische en verpleegkundige disciplines een set indicatoren ontwikkeld die kunnen worden gebruikt om de kwaliteit van de beroertezorg in kaart te brengen. De expertgroep stelde ook kwaliteitsnormen vast op basis van internationale studies. De meeste indicatoren worden berekend op basis van beschikbare administratieve en medische gegevens (MZG) en gezondheidszorggegevens van de verplichte ziektekostenverzekering (gecentraliseerd door het InterMutualistisch Agentschap of IMA).
Sinds enkele jaren stelde de website van VIKZ de indicatoren die eigen zijn aan het beroertezorgtraject in Vlaanderen ter beschikking van het grote publiek. De patiënt kan vervolgens ziekenhuizen met elkaar vergelijken voor de verschillende geselecteerde indicatoren. Bijzondere aandacht werd besteed aan de visuele weergave van de verschillende scores die aan ziekenhuizen werden toegekend.
De gepubliceerde indicatoren en resultaten zijn hieronder opgesomd:
- Indicator voor de behandeltijd van trombolyse: percentage verblijven met als hoofddiagnose ischemische beroerte of transiënte ischemische aanval bij opname, waarbij intraveneuze trombolyse werd gestart op de dag van opname of de dag nadien (administratieve gegevens 2018 tot 2020). Sommige ziekenhuizen hebben ervoor gekozen om niet deel te nemen aan deze indicator.
- Indicator van de tijdigheid van trombolysetherapie: percentage patiënten met een ischemische beroerte of transiënte ischemische aanval bij wie de verstreken tijd tussen aankomst in het ziekenhuis en toediening van de eerste bolus van een trombolyticum korter is dan 30 minuten. (gegevens verstrekt door het ziekenhuis van 2018 tot 2023). Sommige ziekenhuizen kozen ervoor om niet deel te nemen aan deze indicator.
Andere indicatoren worden berekend op administratieve databanken van 2018 tot 2020. Niet alle Vlaamse ziekenhuizen verstrekken gegevens.
- Indicatoren van complicaties na een beroerte: percentage verblijven met een hoofddiagnose van ischemische beroerte of intracerebrale bloeding, en met:
- een diagnose van slikpneumonie die niet aanwezig is bij opname
- een diagnose van een urineweginfectie die niet aanwezig is bij opname
- Indicator mortaliteitsrisico: het risicogecorrigeerd percentage patiënten dat binnen de 30 of 90 dagen na een eerste opname voor ischemische beroerte of niet-traumatische intracerebrale bloeding (hoofddiagnose) aanwezig bij opname, overleden is
3.2.4.3 Pay For Performance
Het Pay For Performance (P4P)-programma heeft binnen het programma van 2020 de mortaliteit van ischemische beroerte bestudeerd. Omwille van de bijzondere maatregelen die werden genomen voor COVID-19 kon de expertengroep van de Belgische Stroke Council echter geen definitief advies geven over deze indicator. In het kader van het P4P 2020-programma werden geen financiële stimulansen voor deze indicator gegeven. De resultaten werden alleen in het individuele feedbackrapport voor informatieve doeleinden aan ziekenhuizen meegedeeld. Sinds 2020 is deze indicator voor zover wij weten niet meer geregistreerd.
3.2.5 Evolutie van het aantal STROKE-verblijven in België
3.2.5.1 Technische Cel
| Year | Level of severity | Number of stays | Annual % of stays | Average age | Average duration invoiced | Average amount in daily price recalculated at 100% | Average amount of pharmaceutical products | Average amount fees | Average total amount |
|---|---|---|---|---|---|---|---|---|---|
| 2021 | Minor | 1517 | 10.48 | 67 | 5.8 | 3147.7 | 83.84 | 1362.97 | 4594.51 |
| 2021 | Moderate | 7763 | 53.62 | 73 | 11.0 | 5624.0 | 158.55 | 1803.52 | 7586.11 |
| 2021 | Major | 3915 | 27.04 | 78 | 19.0 | 9720.8 | 306.81 | 2502.85 | 12530.41 |
| 2021 | Extreme | 1283 | 8.86 | 78 | 27.9 | 15013.6 | 635.05 | 3845.29 | 19493.90 |
| 2021 | TOTAL | 14478 | 100.00 | 74 | 14.1 | 7304.4 | 233.04 | 2127.40 | 9664.88 |
| 2022 | Minor | 2275 | 15.60 | 70 | 5.4 | 3315.2 | 87.22 | 1348.81 | 4751.21 |
| 2022 | Moderate | 7420 | 50.89 | 73 | 11.5 | 6359.1 | 183.96 | 1874.52 | 8417.58 |
| 2022 | Major | 3785 | 25.96 | 77 | 22.0 | 11996.0 | 320.06 | 2793.36 | 15109.41 |
| 2022 | Extreme | 1101 | 7.55 | 78 | 28.4 | 16636.7 | 767.12 | 4241.68 | 21645.47 |
| 2022 | TOTAL | 14581 | 100.00 | 74 | 14.5 | 8123.5 | 248.23 | 2209.76 | 10581.46 |
Deze gegevens laten een stijging zien van het percentage verblijven met SOI 1 van 10,48 % in 2021 tot 15,6 % in 2022, met een daling van de gemiddelde verblijfsduur van 5,8 dagen in 2021 tot 5,4 dagen in 2022. Tussen 2021 en 2022 vertonen verblijven met SOI 2, 3 en 4 een daling van het percentage verblijven met een toename van de verblijfsduur voor elke SOI. Het gemiddelde bedrag in ligdagprijzen stijgt van € 7304,40 in 2021 tot € 8123,50 in 2022 voor alle verblijven, ongeacht de SOI.
3.2.5.2 Naar een gezond België
Volgens de laatste beschikbare gegevens die in augustus 2024 op de website van Naar een gezond België zijn gepubliceerd:
- gaf in 2018 0,7 % van de bevolking van 15 jaar en ouder aan het afgelopen jaar een beroerte te hebben gehad. Dit percentage stijgt met de leeftijd en bereikt 1,7 % bij mensen van 65 jaar en ouder.
- was bij mensen van 65 jaar en ouder de zelfgerapporteerde prevalentie van een beroerte hoger bij mannen in de drie regio’s.
- werd het aantal mensen bij wie een beroerte werd vastgesteld in 2021 geschat op 18.550 (161 gevallen per 100.000 inwoners) in België.
- Is tussen 2016 en 2021 de leeftijdsgecorrigeerde incidentie van acute beroerte gedaald bij mannen en vrouwen, met respectievelijk 11 % en 15 %.
3.2.5.3 RIZIV-rapporten 2024
We hebben ook 3 RIZIV-rapporten over het onderwerp beroerte. De geanalyseerde gegevens zijn nomenclatuurcodes die in 2024 door neurologen worden gefactureerd:
- CVA - Diagnose en behandelplan (27081 codes gefactureerd in 2024)
- CVA-ZorgPlan (20997 codes gefactureerd in 2024)
- Beroerte - Trombectomie (1610 patiënten in 2024, interne gegevens)
3.2.6 STROKE verblijven in België
3.2.6.1 Aantal verblijven in 2021 en 2022
31.499 verblijven voldoen aan de in- en uitsluitingscriteria van de STROKE-audit en werden weerhouden voor verdere analyses. Deze verblijven vonden plaats in 97 Belgische ziekenhuizen (door een fusie na 2022 is de vragenlijst STROKE in 2025 slechts naar 96 ziekenhuizen gestuurd).
| Year | Hospitals | Stays |
|---|---|---|
| 2021 | 97 | 15637 |
| 2022 | 97 | 15862 |
| Sum | 31499 |
3.2.6.2 Verdeling van geselecteerde verblijven per ziekenhuis
Figuur 3.5 hieronder toont de verdeling van de 31.499 STROKE-verblijven per ziekenhuis (som van de verblijven in 2021 en 2022). Het aantal ziekenhuisopnames varieert tussen de 19 en 947.
3.2.6.3 Aantal verblijven 2024 opgegeven door ziekenhuizen via de online bevraging
Voor de 96 bevraagde ziekenhuizen toont de volgende Figuur 3.6 het aantal ziekenhuisverblijven in 2024 met een diagnose van ischemische beroerte (exclusief TIA) gemeld door het ziekenhuis. Het aantal verblijven varieert in 2024 tussen 6 en 876.
3.2.6.4 Verblijven in 2021-2022 en patiëntgebonden kenmerken
3.2.6.4.1 Leeftijd en geslacht
Het histogram van de leeftijden bij opname is weergegeven in Figuur 3.7 hieronder.
Een piek in opnames wordt waargenomen in de leeftijdsgroep 80-85 jaar.
Het risico op een beroerte neemt toe met de leeftijd, maar beroertes kunnen op elke leeftijd voorkomen.
Uit onderstaande Tabel 3.4 blijkt dat 55 % van de verblijven (17.282 verblijven) betrekking heeft op patiënten van 75 jaar of ouder. In deze leeftijdsgroep werden meer vrouwen (56 %, 9.865 verblijven) dan mannen (44 %, 7.417 verblijven) opgenomen voor ischemische beroerte.
In totaal werden tijdens de onderzoeksperiode meer mannen dan vrouwen opgenomen voor een ischemische beroerte.
| Female | Male | Sum | |
|---|---|---|---|
| Age<75 | 5338 | 8879 | 14217 |
| Age>=75 | 9865 | 7417 | 17282 |
| Sum | 15203 | 16296 | 31499 |
| Female | Male | Sum | |
|---|---|---|---|
| Age<75 | 0.17 | 0.28 | 0.45 |
| Age>=75 | 0.31 | 0.24 | 0.55 |
| Sum | 0.48 | 0.52 | 1.00 |
3.2.6.5 Verblijven 2021-2022: kenmerken met betrekking tot verblijven 2021-2022
3.2.6.5.1 Hoofddiagnose (HD)
Figuur 3.8 hieronder toont de verdeling van de hoofddiagnoses uit de ICD-10-BE coderingshandleiding in categorie I63, volgens de eerste 4 karakters, voor de som van de verblijven van 2021-2022.
In totaal heeft 21 % van de verblijven (6.611 verblijven) een niet-specifiek registratie van de hoofddiagnose namelijk I63.9 - ” cerebral infarction, unspecified”.
3.2.6.5.2 Verblijfsduur (LOS): Totale verblijfsduur
De verblijfsduur (LOS) werd berekend op basis van het aantal gefactureerde ligdagen.
3.2.6.5.2.1 LOS: verblijfsduur nationaal en per ziekenhuis (gemiddeld en mediaan)
Elke stip stelt een ziekenhuis voor:
- Bovenste boxplot: mediane verblijfsduur per ziekenhuis
- Onderste boxplot: gemiddelde verblijfsduur per ziekenhuis
Twee ziekenhuizen vallen op als outliers voor hun gemiddelde verblijfsduur.
De rode verticale lijnen in Figuur 3.9 geven de mediane nationale verblijfsduur (bovenste boxplot) en de gemiddelde nationale verblijfsduur (onderste boxplot) weer.
- Mediane verblijfsduur: 7,0 dagen
- Gemiddelde verblijfsduur: 14,6 dagen
3.2.6.5.2.2 LOS: gemiddelde verblijfsduur per SOI
Figuur 3.10 hieronder toont de gemiddelde verblijfsduur, per ziekenhuis en nationaal, per Severity of Illness (SOI).
De gemiddelde nationale verblijfsduur is 6 dagen voor SOI 1, 11,9 dagen voor SOI 2, 21,4 dagen voor SOI 3 en 27,8 dagen voor SOI 4. Elk ziekenhuis kan zich identificeren voor elke categorie van SOI.
Eén ziekenhuis is systematisch een outlier voor SOI 1 tot en met 3.
3.2.6.5.3 LOS: Verblijfsduur van acute fase
De hieronder vermelde verblijfsduur houdt enkel rekening met het verblijf in acute bedden. Het deel van het verblijf in Sp-bedden is uitgesloten. Ziekenhuizen kunnen zich daardoor makkelijker met elkaar vergelijken voor de acute periode.
3.2.6.5.3.1 LOS: verblijfsduur nationaal en per ziekenhuis (gemiddeld en mediaan)
Elke stip stelt een ziekenhuis voor:
- Bovenste boxplot: mediane verblijfsduur per ziekenhuis
- Onderste boxplot: gemiddelde verblijfsduur per ziekenhuis
Eén ziekenhuizen valt op als outlier voor de gemiddelde verblijfsduur.
De rode verticale lijn in Figuur 3.11 geeft de mediane nationale verblijfsduur (bovenste boxplot) en de gemiddelde nationale verblijfsduur (onderste boxplot) weer.
- Mediane verblijfsduur: 6,0 dagen
- Gemiddelde verblijfsduur: 9,2 dagen
3.2.6.5.3.2 LOS: gemiddelde verblijfsduur in de acute fase per SOI
Figuur 3.12 hieronder toont de gemiddelde verblijfsduur, per ziekenhuis en nationaal, per Severity of Ilness (SOI) van de acute fase.
Van SOI 1 tot 4 is de nationale gemiddelde verblijfsduur 4,9 dagen voor SOI 1, 7,5 dagen voor SOI 2, 12,4 dagen voor SOI 3 en 18,1 dagen voor SOI 4. Elk ziekenhuis kan zich identificeren in elke categorie van SOI. De outliers zijn allemaal verschillende ziekenhuizen.
3.2.6.6 Percentage verblijven met opname op de intensieve zorgen
Tabel 3.6 hieronder toont het aandeel geselecteerde verblijven met een opname op de intensieve zorgen (intensive care - IC). 12 % van de verblijven omvat een opname op de intensive care met een gemiddelde duur van 2,4 dagen. De gemiddelde verblijfsduur is 4 dagen langer als het verblijf een verblijf op de intensive care omvat.
| Number_of_stays | % | Mean IC (days) | Mean LOS (days) | |
|---|---|---|---|---|
| No intensive care | 27679 | 88 | 0 | 14 |
| Intensive care | 3820 | 12 | 2.4 | 18 |
| Total | 31499 | 100 |
Tabel 3.7 hieronder toont de tijd van ziekenhuisopname tot opname op de IC.
| Admission delay IC (days) | Number of stays | Mean IC (days) | Mean LOS (days) |
|---|---|---|---|
| 0 | 2278 | 2.4 | 17 |
| 1 | 1161 | 2 | 15 |
| Total | 3820 |
Het merendeel (90 %) van de IC-verblijven komt op de dag van opname (60 %) of de volgende dag (30 %) op de IC terecht.
3.2.6.7 Percentage verblijven met opname in een Sp-bed
86 % van de geselecteerde verblijven na een beroerte in 2021 en 2022 zijn uitsluitend voor verblijven in acute bedden. Patiënten verblijven er gemiddeld 9 dagen (Tabel 3.8).
13 % van de verblijven vindt plaats in acute bedden en Sp-bedden. Deze verblijven hebben een gemiddelde verblijfsduur van 53 dagen.
Slechts 0,3 % van de verblijven gaat alleen naar een SP-bed met een gemiddelde verblijfsduur van 31 dagen. De beddenindex van 29 verblijven (0,1 %) is niet bekend.
| Type of stays of beds | Number of stays | % | Mean LOS (days) |
|---|---|---|---|
| Acuut | 27205 | 86.4 | 9 |
| Acuut -Sp | 4168 | 13.2 | 53 |
| Sp | 97 | 0.3 | 31 |
| Onbekend | 29 | 0.1 | 13 |
| Total | 31499 | 100 | 15 |
De Figuur 3.13 toont het type bed dat wordt bezet tijdens verblijven voor een beroerte. De “nb_of_stays” wordt ter informatie vermeld, aangezien dezelfde patiënt tijdens zijn verblijf verschillende soorten bedden kan bezetten.
Bij de berekening van het aantal bedden wordt rekening gehouden met de normatieve bezettingsgraad van 80 % voor een acuut bed en 90 % voor een Sp-bed.
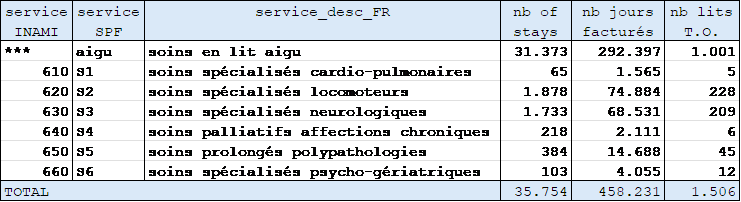
Het zijn vooral de diensten S2 en S3 die te maken hebben met STROKE-verblijven.
3.2.7 Mortaliteit
3.2.7.1 Mortaliteit: situatie in België
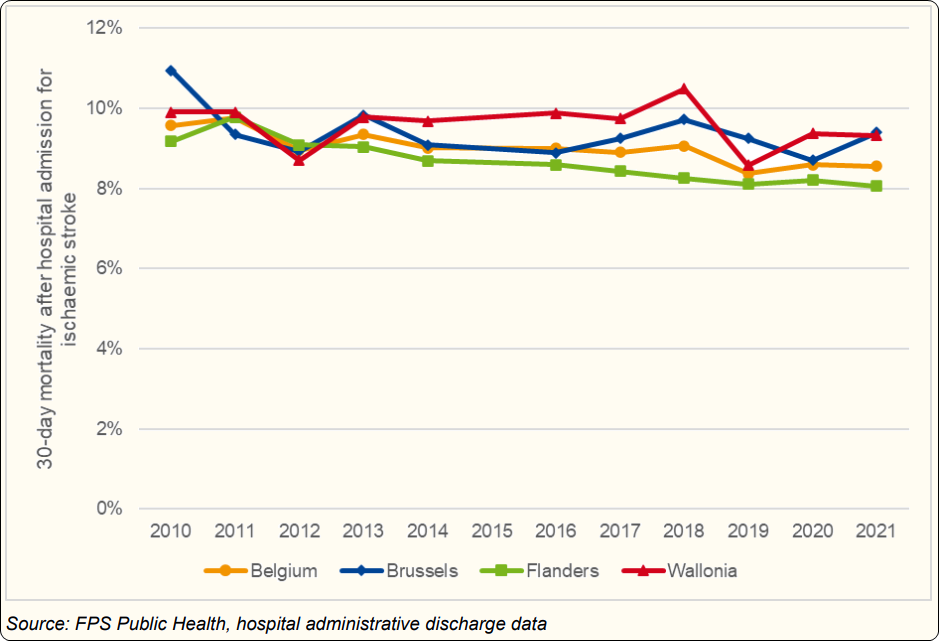
Volgens het laatste KCE 2024-rapport “Performantie van het Belgische gezondheidssysteem” blijkt uit gegevens uit 2021 dat Vlaanderen na 30 dagen na een ischemische beroerte een lager sterftecijfer heeft (8,1 %) dan Wallonië (9,3 %) of Brussel (9,4 %) (Figuur 3.14)
3.2.7.2 Sterfte bij de geselecteerde verblijven 2021 - 2022
Figuur 3.15 hieronder toont de sterfte per ziekenhuis. De mortaliteit varieert tussen ziekenhuizen van 3 tot 30 %
3.3 Prioriteiten van de bevraagde ziekenhuizen
Ziekenhuizen werden gevraagd naar prioriteiten om de zorg voor patiënten met een beroerte in België te verbeteren.
De onderstaande Tabel 4.1 toont de frequentie van de prioriteiten vermeld door 94 ziekenhuizen.
| Answer | Number of hospital |
|---|---|
| stroke recognition | 43 |
| stroke organisation | 32 |
| financial incentive | 26 |
| HC prevention | 24 |
| pre-notification | 22 |
| rehabilitation | 21 |
| team | 21 |
| quality | 20 |
| training | 16 |
| care pathway | 12 |
| imaging | 12 |
| register | 11 |
| other | 10 |
| telemedicine | 5 |
| NA | 2 |
De eerste prioriteit is het vergroten van het bewustzijn bij het publiek en de betrokken zorgverleners in de prehospitalisatiefase over de herkenning van de tekenen van een beroerte. De tweede prioriteit is de organisatie van de zorgsector. Primaire en secundaire preventie van cardiovasculaire risicofactoren staat op de 4e plaats. De ziekenhuizen vestigen de aandacht op de financiële stimulansen die moeten worden geboden (met inbegrip van de specifieke financiering van de stroke unit), evenals de verbetering van de prenotificatiefase, het revalidatieproces, het tekort aan neurologen en elementen die verband houden met kwaliteit. Het gebruik van een nationaal register wordt door slechts 11 ziekenhuizen vermeld.
Health care prevention (HC prevention):
- Versterking van de primaire preventie van hart- en vaatziekten
- Patiënten- en familievoorlichting in secundaire preventie
- Verschillende ziekenhuizen noemen de rol van “beroertecoach”
Stroke recognition:
- Voorlichtingscampagnes voor burgers
- Informatie voor huisartsen en hulpverleners ziekenwagen
- Voorlichting aan bepaalde patiënten die tot risicogroepen behoren, bijvoorbeeld diabetespatiënten
- Informatie geïntegreerd in het schoolcurriculum
Prenotificatie:
- Optimalisatie van het prehospitaalsysteem: systematisering en structurering van de prenotificatie, bijvoorbeeld door het activeren van het beroerteprotocol bij een positieve FAST in de ziekenwagen
- Bredere betrokkenheid van PIT/MUG-voertuigen op netwerkniveau
- Verbetering triage 112: gerichte doorverwijzing van ziekenwagens naar een ziekenhuis met een stroke unit bij een vermoeden van een beroerte
- Verbetering van het nationaal operationeel communicatienetwerk via het nummer 112 (ASTRID?)
- Verbeterde transportefficiëntie tussen ziekenhuizen met een erkenning van het zorgprogramma S1 en S2
Financial incentive:
- Supraregionale netwerken voor beroertezorg erkennen en financieren (bv. IctusNET)
- Financiering van beroerte-eenheden (verpleegkundigen, kinesitherapeuten, ergotherapeuten, logopedisten, maatschappelijk werkers en vergoedingen voor de begeleiding van het beroertezorgtraject door de neuroloog)
- Honoraria voor beoordeling en zorgcoördinatie voor neurologen in de centra S1 en S2
- Vergoeding van psychologische ondersteuning na een beroerte
- Financiering van een “stroke coach” (link tussen de patiënt enerzijds en de neuroloog en de revalidatiearts anderzijds)
- Financiering van therapeutische educatie voor patiënten en hun verzorgers
- Verbeterde vergoeding van plaatjesaggregatieremmers naast clopidogrel en aspirine
- Verbetering van de financiering van de zorg na het verlaten van het ziekenhuis
- Deelname aan het registratiesysteem (register) dat aan een financiële waardering moet worden onderworpen
- Gerichte investeringen in chronische zorg en revalidatiezorg na een beroerte (bijvoorbeeld: comabed/revalidatie)
Care pathway:
- Protocollen voor zorg bij een beroerte
- Verbeterde triage op de spoedeisende hulp
Register:
- Oprichting van een nationaal register
- Automatisering van de registratie
Training:
- Uitbreiding van opleidingen voor de hele zorgsector: huisartsen, spoedgevallen, ziekenwagenhulpverlener, ziekenhuisverpleegkundigen (verpleegkundige op de stroke unit, …)
- Vier tot zes maanden opleiding neurologie verplichten tijdens de opleiding tot spoedarts
- Training van radiologen in de interpretatie van perfusie-CT-scans
Stroke organisation:
- Uitvoering van het Koninklijk Besluit van 19 april 2014 en erkenning van de zorgnetwerken en de erkenningen van de zorgprogramma’s S1-S2
- Nationale structurering van zorgpaden en S1-S2-netwerken op basis van objectieve gezondheidscriteria: performantie en nabijheid (en niet volgens de logica van ziekenhuisgroepen of administratieve gebieden)
- Bundeling van de toegang van de bevolking tot 24u/24u neurovasculaire expertise in de (hyper)acute fase, in het bijzonder om de toegang tot vroege revascularisatiebehandelingen (trombolyse en trombectomie) te verbeteren
- Gestandaardiseerde, onderling verbonden protocollen via telegeneeskundesystemen
- Ontwikkeling van zorgprogramma’s op basis van richtlijnen
- Opzetten van snel interhospitaal vervoer
Telemedicine:
- Videoconsultaties: vanaf de ambulante zorg of de ziekenwagen, waardoor spoedartsen en neurologen informatie (bv. antecedenten) en de resultaten van een klinisch onderzoek kunnen verkrijgen
- Inzet van monitoring en zorg op afstand
Rehabilitation:
- Wachttijden in revalidatiecentra verkorten
- Gerichte investeringen in chronische zorg en revalidatie na een beroerte
- Oprichting van een bijkomend revalidatiecentrum in de regio Namen
- Versterking van de eerstelijnszorg om de continuïteit van de zorg en de follow-up na een beroerte te verbeteren
- Ondersteuning voor vroege, intensieve, resultaatgerichte transmurale revalidatie, beginnend binnen 24 uur na een beroerte
- Initiatie van multidisciplinaire revalidatie door de neuroloog zelf (nomenclatuur K)
Het team:
- Toename van het aantal verpleegkundigen en neurologen
- Neurologen aanmoedigen om deel te nemen aan wachtdiensten in ziekenhuizen
- Meer middelen voor logopedie, kinesitherapie en ergotherapie, zowel in het ziekenhuis als in de ambulante setting
Beeldvorming:
- Toegang tot een perfusie-CT-scan op elke campus
- Verbeterde toegang tot MRI op de afdeling spoedeisende hulp en toegankelijkheid van PACS voor externe artsen
Quality:
- Ontwikkeling van nationale richtlijnen, indicatoren en protocollen
- Standaardisatie van elektronische medische dossiers
- Implementatie van regionale, nationale en internationale benchmarking
- Overstappen van een op prestaties gebaseerd betalingsmodel naar een op kwaliteit gebaseerd betalingsmodel
- Ontwikkeling van een robuust nationaal plan – afgestemd op het Europees Actieplan Beroerte (SAP-E)
- Integratie van patiënt- en familieperspectieven in het verbeteren van zorgprocessen
- Verstrekking van een instrument voor de onmiddellijke en veilige uitwisseling van klinische, radiologische en logistieke gegevens tussen erkende zorgprogramma’s S1, S2 en prehospitalisatiediensten
Ander:
- Gegarandeerde toegang tot behandeling (voorkomen van een tekort aan trombolytica)
- Verbetering van de gemeenschappelijke wacht (regio Namen)
- Opstellen van een overeenkomst voor een beroerte (revalidatietraject)
- Sneller interhospitaal vervoer (PIT)
- Uitrol van artificiële intelligentie in ziekenhuizen om gegevensverzameling te vergemakkelijken
3.3.1 Socio-economische data
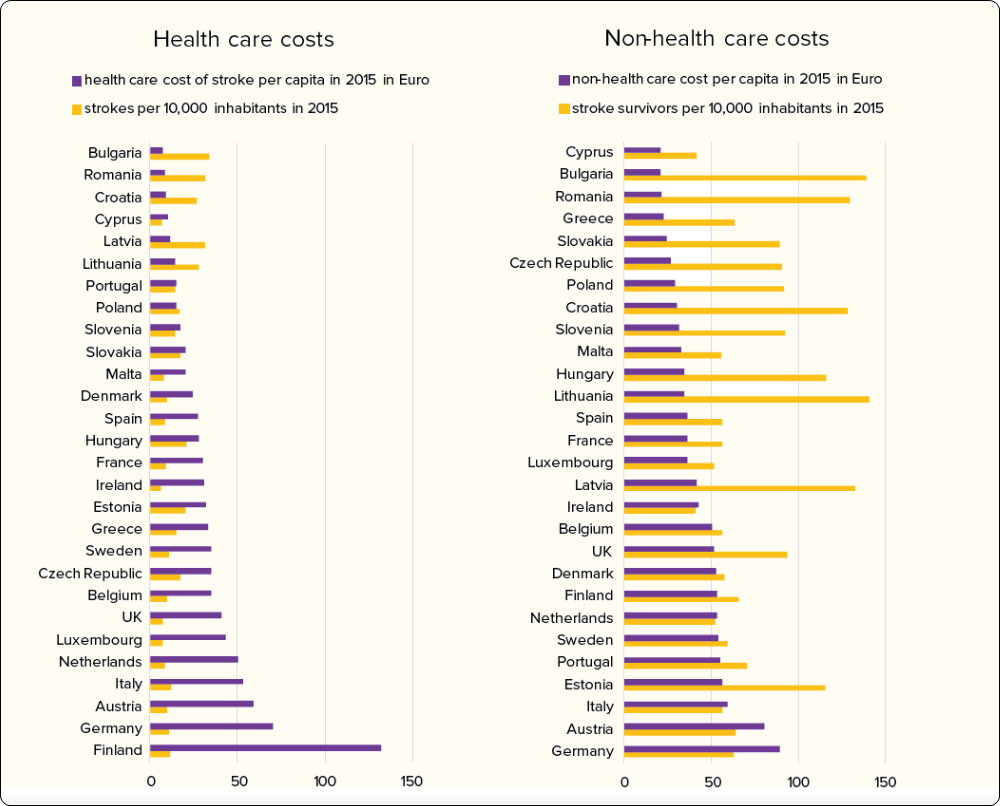
3.3.1.1 Financiële impact in Europa en België
3.3.1.2 De zorglast van een beroerte in België
Naast sterfte is het belangrijk om ook rekening te houden met de invaliditeit die verband houdt met deze pathologie.
De maatstaf die in de gezondheidseconomie wordt gebruikt, zijn de zogenaamde DALY’s (Disability Adjusted Life Years).
De Sciensano-databank BeBOD (Belgian Burden of Disease), biedt deze maatstaf voor verschillende pathologieën. Deze meting is de som van 2 gegevens:
- Verloren levensjaren (YLL, Years of Life Lost). Deze term geeft gevallen weer waarin de patiënt zijn of haar leven heeft verloren. Het wordt berekend op basis van de levensverwachting op de leeftijd van overlijden van de patiënt.
- Jaren geleefd met een handicap (YLD, Years Lived with Disability). Deze term weerspiegelt de invaliderende aard van de pathologie.
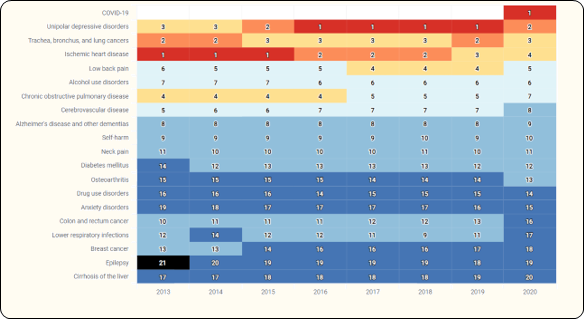
De onderstaande Figuur 3.17 laat zien dat een beroerte een van de 5e tot 8e belangrijkste oorzaken is van voor invaliditeit gecorrigeerde verloren levensjaren(Robby De Pauw e.a., z.d.).