| Via emergency |
Via ambulance
|
Total | |
|---|---|---|---|
| FALSE | TRUE | ||
| FALSE | 2691 | 0 | 2691 |
| TRUE | 11622 | 17186 | 28808 |
| Total | 14313 | 17186 | 31499 |
4 Spoedgevallen
4.1 Inleiding
De snelheid waarmee de behandeling van een acute beroerte wordt gestart, bepaalt in grote mate de kans op een goed herstel en verkort de duur van de ziekenhuisopname en eventuele revalidatie.
In België is, volgens de gegevens van de European Stroke Organisation (ESO), geen systeem voor prenotificatie bij een beroerte. Bij de behandeling van beroertes is een ‘groene corridor’ van cruciaal belang, omdat tijd essentieel is bij de behandeling van patiënten met een beroerte. Hierdoor kunnen patiënten snel worden vervoerd naar ziekenhuizen, stroke units en gespecialiseerde behandelcentra, waardoor hun overlevingskansen toenemen en het risico op complicaties afneemt.
Dit is het vooraf informeren van het ziekenhuis (meestal de spoeddienst) door de ambulance, MUG of PIT dat er een patiënt met een (vermoedelijke) beroerte onderweg is. Dit stelt het team in staat om zich optimaal voor te bereiden,zodat de patiënt bij aankomst direct en efficiënt behandeld kan worden. Prenotificatie is een cruciaal onderdeel van het “stroke alarm” en draagt bij aan het verkorten van de doorlooptijden, zoals de door-to-imaging time, wat de kans op een goed herstel vergroot.
De regulatie van de 112 valt buiten de scope van deze audit. Het principe “Time is brain”, dat essentieel is voor de prognose van een patiënt met een beroerte, is in deze audit bestudeerd vanaf de aankomst in het ziekenhuis.
4.2 Aankomst in het ziekenhuis
Tabel 4.1 hieronder geeft een overzicht van de manier waarop patiënten met een beroerte in 2021 - 2022 aankomen in het ziekenhuis door het ‘opname type’ te bekijken. 28808 van de 31499 geselecteerde verblijven (91,5 %) start met een opname via de spoedgevallen. 11622 patiënten (40,3 %) komen met eigen vervoer aan bij de spoedgevallen van het ziekenhuis en 17186 patiënten (59,7 %) bereiken de spoedgevallen met een ziekenwagen. Van de patiënten die met een ziekenwagen naar het ziekenhuis komen krijgt 28 % ondersteuning van een MUG of PIT.
Figuur 4.1 hieronder toont het aandeel verblijven per ziekenhuis met opname via de spoedgevallen in 2021 en 2022. Het aandeel opnames via spoedgevallen varieert tussen 0.56 en 1 tussen de ziekenhuizen.
Voor enkele ziekenhuizen is het percentage opnames via de spoedgevallen lager dan 75 %.
De reden waarom patiënten met een beroerte niet via de spoedgevallen zijn opgenomen is onderzocht via de online vragenlijst (Figuur 4.2).
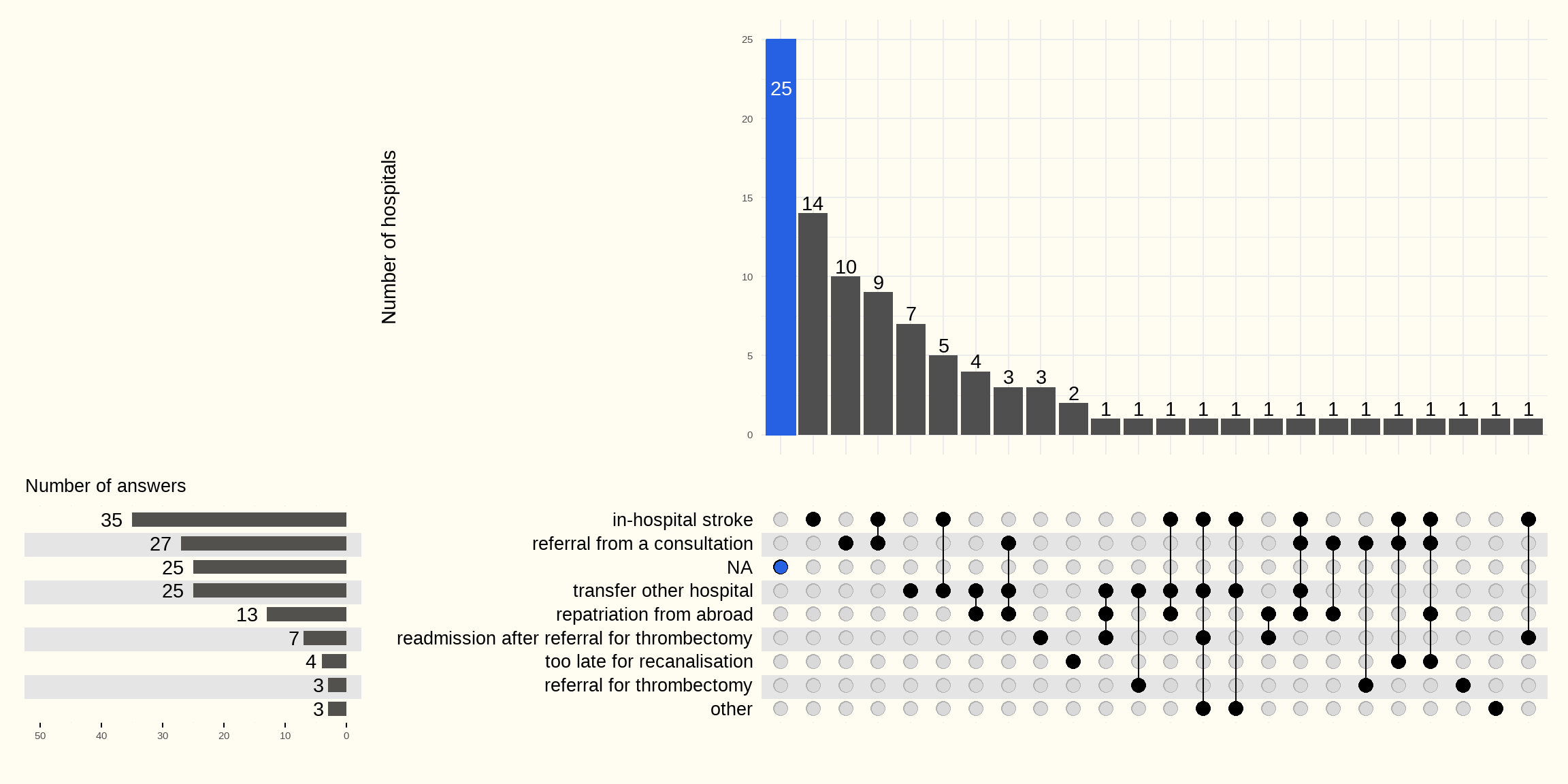
De meest voorkomende redenen om een patiënt met een beroerte op te nemen zonder passage via de spoedgevallen zijn een in-hospital stroke (de patiënt is voor een andere reden in het ziekenhuis opgenomen) en het vaststellen van een beroerte tijdens een consultatie. Ook een transfer uit een ander ziekenhuis, eventueel buitenlands, en heropname na doorverwijzing voor trombectomie verklaren waarom de patiënt niet via spoedgevallen opgenomen is, naast enkele andere minder frequent voorkomende redenen.
4.3 Organisatie
4.3.1 Schriftelijk zorgpad
Om een patiënt met het vermoeden van een ischemische beroerte tijdig, maar veilig en efficiënt te kunnen behandelen is het stroomlijnen van het beleid essentieel. Een schriftelijk zorgpad, evidence-based, is belangrijk om de zorg optimaal te laten verlopen. Voortdurende educatie en training van bijvoorbeeld evidence-based neuroimagingcriteria spelen een onmisbare rol bij het handhaven van de richtlijnen en het verbeteren van de resultaten voor patiënten na een beroerte(Šedová e.a. 2025).
Figuur 4.3 geeft weer dat 92 van de bevraagde ziekenhuizen een schriftelijk zorgpad gebruiken voor de patiënt met symptomen van een beroerte dat de eerste 24 uur vanaf de opname op de spoedgevallen beschrijft (wie doet wat, wanneer en hoe, “prioritair” telefoonnummer voor beeldvorming, telefooncascade neuroloog, enz.).
32 van de 96 bevraagde ziekenhuizen geven aan dat de patiënten op meerdere campussen op spoedgevallen terecht kunnen komen (Figuur 4.4). 27 van deze 32 ziekenhuizen hanteren eenzelfde zorgpad voor een patiënt met een ischemische beroerte op de verschillende campussen van het ziekenhuis. In 5 ziekenhuizen is dit niet het geval.
Eén van de elementen van dit zorgpad die een rol spelen bij de eerste opvang van patiënten met het vermoeden van een beroerte, om de complicatie slikpneumonie te voorkomen, is het gebruik van een dysfagieprotocol om slikproblemen op te sporen op de spoedgevallen(‘NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management’, z.d.). Onderstaande Figuur 4.5 toont dat in 17 ziekenhuizen een dysfagieprotocol gebruikt wordt om patiënten met slikproblemen op te sporen op de spoedgevallen.
4.3.2 Neurologische permanentie
In het Stroke Action Plan for Europe is opgenomen dat patiënten, bij aankomst met vermoeden van een beroerte of een TIA, snel maar zorgvuldig klinisch moeten worden beoordeeld, inclusief neurologisch onderzoek met gebruik van een beoordeling van de ernst van de beroerte, bijvoorbeeld NIHSS. Ook internationale richtlijnen adviseren het gebruik van NIHSS(‘NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management’, z.d.).
Volgens artikel 9 van het KB van 2014 moet voor het basisprogramma beroertezorg één neuroloog permanent oproepbaar zijn, derwijze dat hij binnen de kortst mogelijke tijd na de oproep ter plaatse kan zijn. Naast de NIHSS(Larsen e.a. 2022) (National Institutes of Health Stroke Scale) is ook ROSIER(‘NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management’, z.d.) (Recognition of Stroke in the Emergency Room) een internationaal gebruikt, gevalideerd meetinstrument.
95 van de 96 bevraagde ziekenhuizen gebruiken de NIHSS op spoedgevallen, één ziekenhuis gebruikt FAST en ROSIER(Zhelev e.a. 2019) score (Figuur 4.6).
Figuur 4.7 geeft weer dat 17 van de 96 bevraagde ziekenhuizen verklaren dat 24 uur per dag een neuroloog (in opleiding of specialist) ter plaatse is om een patiënt met vermoeden van een beroerte op spoedgevallen op te vangen. Verdere analyse van deze antwoorden Figuur 4.8 toont hierin sterke nuances.
In 79 ziekenhuizen verklaren de ziekenhuizen dat de neuroloog (in opleiding of specialist) geen 24 uur per dag aanwezig. In deze ziekenhuizen is het de spoedarts die de zorg voor een patiënt met een beroerte op zich neemt bij afwezigheid van de neuroloog.
In 9 bevraagde ziekenhuizen (ZH) krijgt de spoedarts ondersteuning van de intensivist of de anesthesist. In 22 andere ziekenhuizen overlegt de spoedarts (21 ZH) en/of intensivist (1 ZH) mondeling met de neuroloog om het beleid uit te stippelen. 11 ziekenhuizen vermelden hierbij de mogelijkheid dat de neuroloog ter plaatse komt na dit overleg.
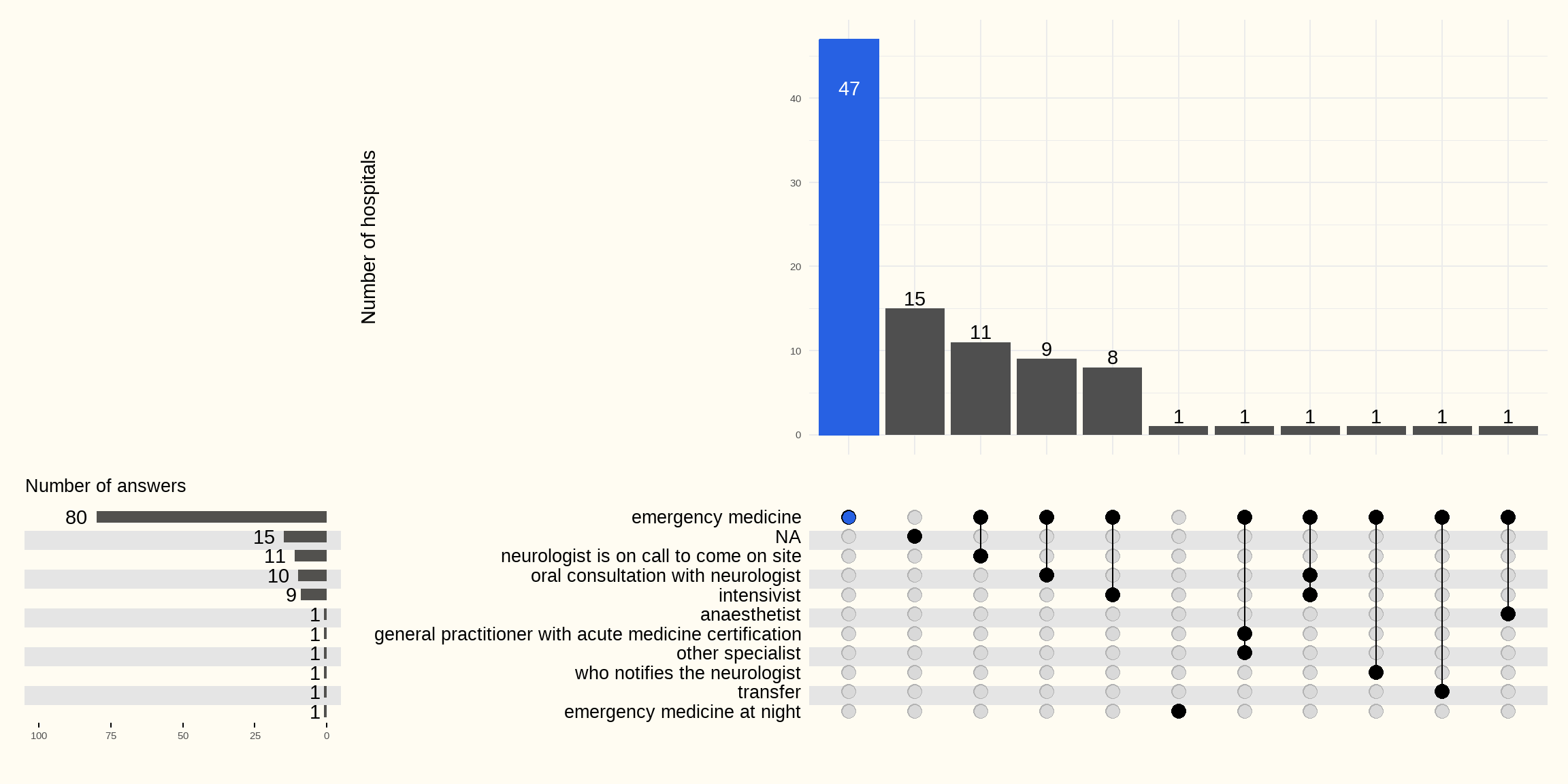
Zoals reeds hoger vermeld beschikken bij gedetailleerder navragen naar de situatie (dag versus nacht, week versus weekend) 11 ziekenhuizen over een neuroloog (in opleiding of specialist) die 24 uur per dag aanwezig is om patiënten met een vermoedelijke beroerte op de spoedgevallen te behandelen.
Onderstaande Figuur 4.9 en Figuur 4.10 tonen dat 9 ziekenhuizen antwoorden dat de permanentie van de neuroloog, naast beschikbaarheid ter plaatse overdag op een weekdag, op bepaalde momenten van de week alleen telefonisch wordt verzekerd.
In 4 ziekenhuizen is de neurologische zorg beperkt tot telefonische bereikbaarheid, ongeacht het moment van de week. Een van deze vier ziekenhuizen heeft een aanvraag ingediend voor erkenning voor het basiszorgprogramma S1, een ander voor basiszorgprogramma (S1) en gespecialiseerde zorgprogramma (S2). De laatste twee ziekenhuizen hebben geen erkenning van een zorgprogramma beroertezorg (S0).
Onderstaande Figuur 4.11 geeft aan dat 25 bevraagde ziekenhuizen vermelden samen te werken om de neurologische permanentie te organiseren. 3 ziekenhuizen voorzien geen neurologische permanentie.
26 ziekenhuizen geven in de online bevraging aan de tijd tussen de opname van de patiënt en het eerste klinisch onderzoek door de neuroloog te meten. Analyse van dergelijke metingen kunnen een objectief beeld geven over de doelmatigheid van de organisatie (Figuur 4.12).
4.4 Beeldvorming hersenen (CT of MRI)
4.4.1 Inleiding
Beeldvorming van de hersenen is doorslaggevend bij de differentiaaldiagnose tussen een ischemische en hemorragische beroerte en bijgevolg bepalend voor het verdere beleid. De acute interventies voor beroerte zijn tijdskritisch. Het is belangrijk om snel over te gaan tot beeldvorming na aankomst van de patiënt, met het vermoeden van een beroerte, in het ziekenhuis.
De richtlijnen opgenomen in het Stroke Action Plan for Europe (SAP-E) zijn:
- Onmiddellijke hersenscans met CT zonder contrastmiddel of MRI (DWI, T2*/SWI, FLAIR) bij patiënten met aanhoudende symptomen.
- CT- of MR-angiografie bij alle patiënten die binnen 6 uur aankomen of mogelijk in aanmerking komen voor trombectomie.
- MRI met MRA (magnetic Resonance Angiography) en MRP (Magnetic Resonance Perfusion) of CT met CTA (Computed Tomography Angiography) en CTP (Computed Tomography Perfusion) bij patiënten die binnen 6 tot 24 uur aankomen en waarvan het tijdstip van aanvang onbekend is en die mogelijk in aanmerking komen voor IVT (intraveneuze trombolyse) of EVT (endovasculaire trombectomie).
4.4.2 Analyse van de federale gegevens
Deze analyse omvat de beeldvorming gefactureerd tijdens het klassieke verblijf in 2021-2022. In het hoofdstuk “Statistische analysen” is ook de beeldvorming tijdens de ambulante fase in de analysen opgenomen.
| 458684 (hosp)- 458673 (amb) | Computergestuurde tomografie van de schedel met of zonder contrast, met registreren en clichés, minimum 10 coupes, voor het hele onderzoek / Tomographie du crâne commandée par ordinateur, avec ou sans moyen de contraste, avec enregistrement et clichés, 10 coupes au minimum pour l’ensemble de l’examen | 31-12-1986 |
| 458743 (hosp)- 458732 (amb) | Computergestuurde tomografie van de rotsbeenderen en/of sella torsica met of zonder contrastmiddel, met registreren en clichés, in een opeenvolgende reeks coupes, gelijk aan of minder dan 2 mm : minimum 20 coupes / Tomographie des rochers et/ou de la selle turcique, commandée par ordinateur, avec ou sans moyen de contraste, avec enregistrement et clichés, dans une série successive de coupes égales ou inférieures à 2 mm : 20 coupes au minimum | 31-12-1986 |
| 459406 (hosp) 459395 (amb) | NMR-onderzoek van het hoofd (schedel, hersenen, rotsbeen, hypofyse, sinussen, orbita(e) of kaakgewrichten), minstens drie sequenties, met of zonder contrast, met registratie op optische of elektromagnetische drager / Examen d’IRM de la tête (crâne, encéphale, rocher, hypophyse, sinus, orbite(s) ou articulations de la mâchoire), minimum 3 séquences avec ou sans contraste, avec enregistrement soit sur support optique, soit électromagnétique | 13-08-1999 |
| 459546 (hosp) 459535 (amb) | Functionele MR-studie van de hersenen (BOLD-techniek) met sequentiele inzameling van de gegevens met kwantitatieve analyse via telsysteem (computer) met activiteitscurven in de tijd en/of cijfermatige tabellen en/of parametrische beelden, minstens drie sequenties, met registratie op optische of elektromagnetische drager / Étude fonctionnelle par résonance magnétique de l’encéphale (technique Bold) avec collecte séquentielle des données avec analyse quantitative via un système de comptage (ordinateur) avec courbes d’activité dans le temps et/ou tableaux de mesures et/ou images paramétriques, minimum 3 séquences, avec enregistrement sur support soit optique, soit él ect romagnétique | 13-08-1999 |
| 459686 (hosp)- 459675 (amb) | Computergestuurde tomografie (CT) met contrast van het faciaal massief / Tomographie commandée par ordinateur (CT) avec moyen de contraste du massif facial | 01-02-2012 |
| 459701 (hosp)- 459690 (amb) | Computergestuurde tomografie (CT) zonder contrast van het faciaal massief / Tomographie commandée par ordinateur (CT) sans moyen de contraste du massif facial | 01-02- 2012 |
| 459885 (hosp)- 459874 (amb) | Computergestuurde tomografie van de hersenen met registreren en clichés, met of zonder contrastmiddel, tegelijkertijd uitgevoerd bij een PET onderzoek, voor diagnostische doeleinden / Tomographie du cerveau commandée par ordinateur, avec ou sans moyen de contraste, avec enregistrement et clichés, effectuée simultanément avec un examen PET, à des fins diagnostiques | 05-05-2016 |
| 459642 (hosp)- 459631 (amb) | Computergestuurde tomografie van de hals, de thorax en het abdomen, met of zonder contrastmiddel, met registreren en clichés, minimum 30 coupes voor het hele onderzoek / Tomographie commandée par ordinateur du cou, du thorax et de l’abdomen, avec/ou sans moyen de contraste, avec enregistrement et clichés, 30 coupes au minimum, pour l’ensemble de l’examen | 1-10-2010 |
| 459362 (hosp) 459351 (amb) | Computergestuurde tomografie van het bekken en/of de wervelzuil, schedel, thorax, met of zonder contrastmiddel, met beeldfusie, bij SPECT-CT onderzoek, uitgevoerd op een SPECT-CT toestel / Tomographie commandée par ordinateur du bassin et/ou de la colonne vertébrale, du crâne ou du thorax, avec ou sans moyen de contraste, avec fusion d’images, lors d’un examen SPECT-CT, réalisé au moyen d’un appareil SPECT-CT | 19-12-2018 |
| 458824 (hosp) 458813 (amb) | Computergestuurde tomografie van de hals (weke delen) met of zonder contrastmiddel, met registreren en clichés, minimum 15 coupes, voor het hele onderzoek / Tomographie commandée par ordinateur, du cou (parties molles) avec/ou sans moyen de contraste, avec enregistrement et clichés, 15 coupes au minimum, pour l’ensemble de l’examen | 1-10-2010 |
| 459863 (hosp) 459852 (amb) | Cone Beam computergestuurde tomografie (CBCT) zonder contrast van het faciaal massief / Tomographie à faisceau conique (Cone Beam) commandée par ordinateur (CBCT) sans moyen de contraste du massif facial | 1-3-2019 |
| 459966 (hosp) 459955 (amb) | Conebeam CT zonder contrast van de rotsbeenderen / Conebeam CT sans contraste des rochers | 1-8-2017 |
Figuur 4.13 hieronder toont het aandeel klassieke verblijven met facturatie van minstens één CT- of MRI-onderzoek van de hersenen, per ziekenhuis in 2021-2022. Het aandeel verblijven varieert tussen 0.43 en 1 per ziekenhuis. De p25 en de p75 zijn weergegeven door de stippellijnen op de figuur.
Door ambulante gegevens te koppelen aan deze gegevens voor de klassieke verblijven, kan hoofdstuk “Statistische analyse eerste zorgen” een vollediger beeld geven van het aandeel verblijven met beeldvorming tijdens de acute fase van patiënten bij wie een beroerte wordt vermoed.
Een mogelijke reden voor het laattijdig uitvoeren van beeldvorming is de beschikbaarheid van de toestellen. 95 van de 96 bevraagde ziekenhuizen geven aan dat de CT scan in normale omstandigheden 24u per dag beschikbaar is (Figuur 4.14). Eén ziekenhuis specifieert dat dit niet zo is omdat het onmogelijk is een cardio-CT in de interventionele zaal stop te zetten en dit onderzoek enige tijd vraagt.
Bij een defect van een CT-toestel is het tijdelijk onbeschikbaar. Dit is ook het geval tijdens gepland onderhoud. Aangezien het onderhoud van de beeldvormingstoestellen op voorhand gekend is anticiperen enkele ziekenhuizen hierop door de spoedgevallen tijdig in te lichten en een alternatieve werking te voorzien.
De resultaten van de dringend uitgevoerde beeldvorming dienen zo snel mogelijk beschikbaar te zijn voor de neuroloog om de behandeling bij de patiënt met een beroerte op te starten. De snelheid waarmee het protocol van de radioloog beschikbaar is speelt hierbij een cruciale rol.
Figuur 4.15 geeft de resultaten van de online bevraging weer op de vraag wanneer dit protocol niet steeds onmiddellijk beschikbaar is.
In de meeste ziekenhuizen (79 ZH) is het protocol steeds beschikbaar. Drie ziekenhuizen kunnen de informatie hierover niet achterhalen en in 1 ziekenhuis is in het weekend en ’s nachts niet onmiddellijk een schriftelijk protocol beschikbaar. In 13 ziekenhuizen neemt de radioloog mondeling contact op met de behandelend arts. In 3 ziekenhuizen hiervan is dit ’s nachts het geval.
4.5 Door-to-imaging time (DTI)
Het tijdsinterval tussen de aankomst op de spoedgevallen en het uitvoeren van de beeldvorming van de hersenen beïnvloedt de snelheid waarmee de diagnose gesteld en de rekanalisatiebehandeling opgestart kan worden bij een patiënt met een ischemische beroerte.
De definitie van door-to-imaging is terug te vinden in RES-D Data Dictionnary en is beschreven als “Periode tussen het tijdstip van aankomst bij de eerste deur van het ziekenhuis en het tijdstip waarop de beeldvorming werd gestart. De eerste deur wordt gedefinieerd als de deur waar de patiënt doorheen gaat nadat hij/zij uit de ambulance of het privévervoer is gehaald (meestal de deur waar de patiënt enkele seconden na het uitladen binnenkomt)”.
De richtlijnen gehanteerd in Australië en Nieuw Zeeland spreken over het uitvoeren van onmiddellijke beeldvorming van de hersenen en omschrijven dit als van zodra de faciliteiten beschikbaar zijn en bij voorkeur binnen het uur.
AHA/ASA richtlijn adviseert dat patiënten die zich met een acute beroerte melden, binnen 25 minuten na aankomst op de spoedeisende hulp een hersenscan ondergaan. Vertragingen bij het maken van hersenscans kunnen effectieve behandelingen voor een beroerte, zoals trombolyse, verhinderen of verminderen.
In de Canadian Stroke Best Practices is opgenomen dat als beeldvorming mediaan binnen de 25 minuten na de aankomst in het ziekenhuis plaatsvindt de mediane door-to-needle tijd van 60 minuten behaald kan worden. Om de mediane door-to-needle tijd te beperken tot 30 minuten dient beeldvorming mediaan binnen de 15 minuten uitgevoerd en binnen de 25 minuten geprotocolleerd te zijn.
Onderstaande Figuur 4.16 toont dat:
- 53 van de 96 bevraagde ziekenhuizen de door-to-imaging time registreren én analyseren
- in 10 ziekenhuizen de gegevens beschikbaar zijn om de door-to-imaging te berekenen maar men nog niet is overgegaan tot de analyse van deze gegevens
- in 33 ziekenhuizen de gegevens niet beschikbaar zijn om over te gaan tot het analyseren van dit tijdsinterval waarbij 1 ZH de gegevens niet zou registreren noch analyseren maar wel door-to-imaging tijden opgeeft.
| Registered | Analysed | n |
|---|---|---|
| yes | yes | 53 |
| yes | no | 10 |
| no | NA | 33 |
Figuur 4.17 en Figuur 4.18 laten de resultaten zien van de ziekenhuizen die de door-to-imaging time voor 2024 kunnen weergeven.
De mediaan van de mediane door-to-imaging time is 29 minuten, met p25 op 23 minuten en p75 op 42,25 minuten. 4 ziekenhuizen geven een mediane DIT op van minder dan 15 minuten en 20 ziekenhuizen van minder dan of gelijk aan 25 minuten.
De mediaan van de gemiddelde door-to-imaging time is 33 minuten, met p25 op 26 minuten en p75 op 57,25 minuten. Bij het gemiddelde zijn er enkele outliers tot een gemiddelde van 183,5 minuten.
Figuur 4.19 omschrijft hoeveel ziekenhuizen verbeteracties ondernamen om de door-to-imaging time te verkorten.
Van de 53 ziekenhuizen die de door-to-imaging time analyseren antwoorden:
- 4 ziekenhuizen geen verbeteracties te ondernemen omdat het interval reeds optimaal is. 3 ziekenhuizen hiervan duiden in het verleden wel verbeteracties uitgevoerd te hebben
- 2 ziekenhuizen geen verbeteracties uit te voeren, ook al is het tijdsinterval nog niet optimaal
- 47 ziekenhuizen verbeteracties ondernomen te hebben.
Maar ook 9 ziekenhuizen die de door-to-imaging time niet analyseren vermelden actie ondernomen te hebben om de patiënt met het vermoeden van een beroerte zo snel mogelijk beeldvorming te laten ondergaan. Voorbeelden zijn het opstellen van een protocol, trainen van het personeel, voorrang tot beeldvorming, verwijzen naar neurologie, …
1 ziekenhuis antwoordt dat geen verbeteracties plaatsvonden omdat het tijdsinterval reeds optimaal zou zijn (alhoewel het geen door-to-imaging tijden registreert noch analyseert).
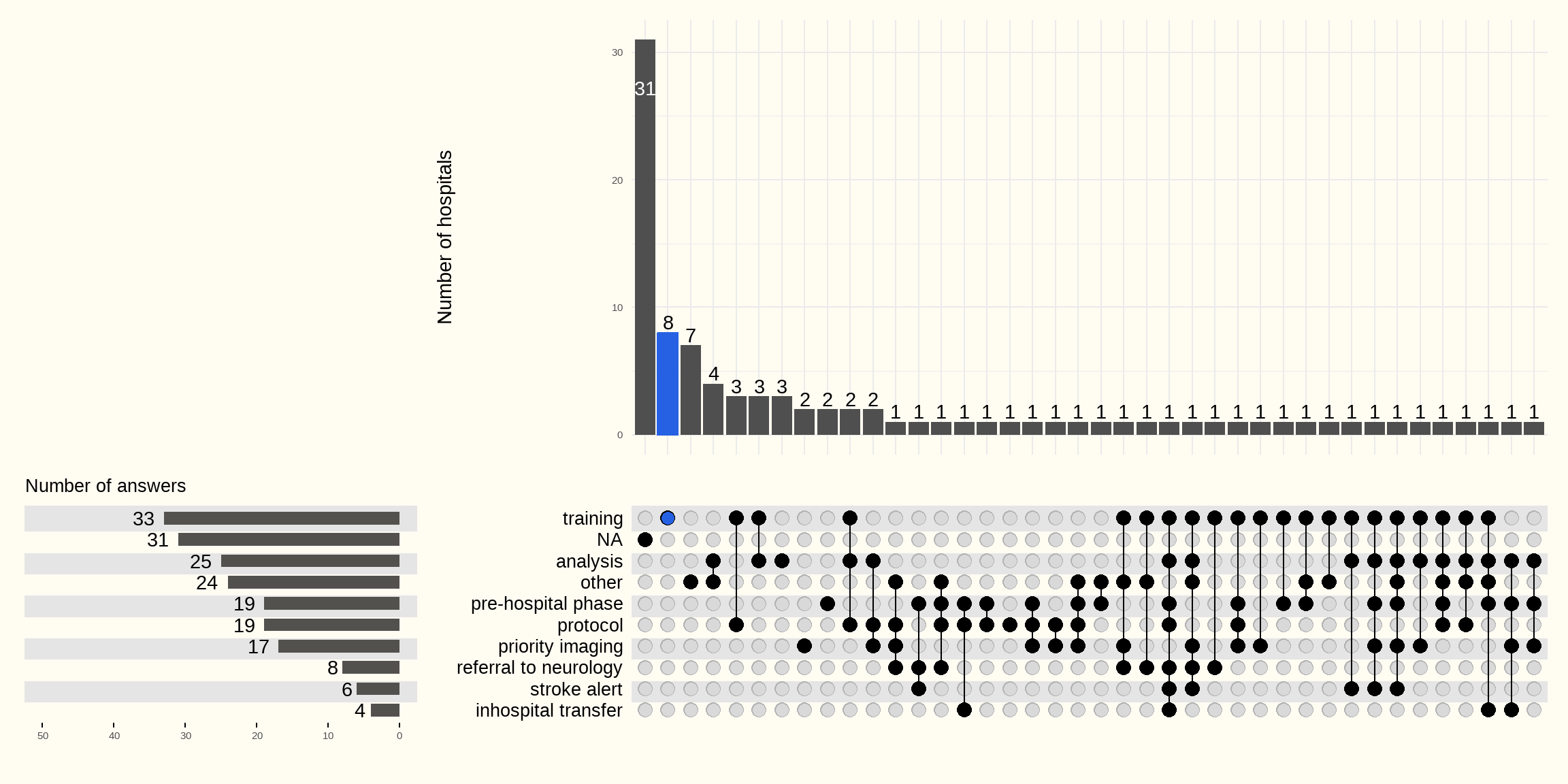
Figuur 4.20 groepeert de ondernomen verbeteracties. De belangrijkste zijn:
- training van de verschillende disciplines die betrokken zijn bij de opvang van een patiënt met het vermoeden van een beroerte (33 ZH). Enkele ziekenhuizen vermelden hierbij ook het administratief personeel van de dienst spoedgevallen
- de registratie, analyse en discussie van verschillende parameters (31 ZH)
- initiatieven om vlottere informatieoverdracht in de pre-hospitaalfase te verzekeren (19 ZH)
- ontwikkeling van een protocol voor de zorg van een patiënt met het vermoeden van een beroerte (19 ZH)
- vlotte doorverwijzing naar neurologie (8 ZH)
- activatie van een stroke alertfase in het ziekenhuis (6 ZH)
- verkorten van de inhospitaal transfertijden door bijvoorbeeld prioritaire toegang tot de liften bij verplaatsing naar de radiologieafdeling (4 ZH)
De ziekenhuizen bevestigen het belang van de indicator “door-to-imaging” tijdens de online bevraging. Ze formuleren hierbij de nood aan een goed omschreven doelgroep, met duidelijke in- en exclusiecriteria, voor het berekenen van deze indicator.
Factoren die de DIT verlengen en in de bevraging aangehaald worden door de ziekenhuizen zijn:
- dat de dringendheid van beeldvorming afhankelijk is van het tijdsverloop tussen het optreden van de symptomen en de aankomst in het ziekenhuis. Beeldvorming wordt als minder dringend ervaren bij patiënten met een aanmelding van een beroerte die al buiten het tijdsvenster valt voor acute aanpak (trombolyse of trombectomie)
- dat het bij een niet-stabiele patiënt noodzakelijk is om de patiënt eerst te stabiliseren vóór men over kan gaan tot het uitvoeren van een CT-scan.
Enkele bijkomende opmerkingen zijn:
- hoe kan men zelfregistratie valideren?
- er is meer tijd nodig voor plannen van een MRI
- zou idealiter geen CT-toestel op spoed aanwezig zijn?