5 Trombolyse
5.1 Inleiding
Patiënten met een ischemisch beroerte kunnen behandeld worden met geneesmiddelen die trombolytica worden genoemd. Door bloedstolsels af te breken, verbeteren trombolytica de doorbloeding van de hersenen en bevorderen ze een beter herstel. Deze medicijnen kunnen echter ook hersenbloedingen veroorzaken, wat kan leiden tot ernstig functieverlies of zelfs overlijden.
Tijdens de audit was het trombolytische middel dat in België werd gebruikt voor ischemische beroerte alteplase (verkrijgbaar als injectie via de ziekenhuisapotheek). Alteplase (Actilyse®) wordt ook voorgeschreven en vergoed bij andere aandoeningen dan beroerte, zoals een acuut hartinfarct of longembolie.
De nieuwste aanbevelingen van de ESO uit 2021 voor trombolyse zijn als volgt:
Behandel patiënten met een ischemische beroerte met alteplase als de behandeling binnen 4,5 uur na het ontstaan van de symptomen kan worden gestart. De symptomen van de beroerte moeten op het moment van de behandeling invaliderend zijn. De leeftijd van de patiënt speelt geen rol.
Maak gebruik van geavanceerde hersenbeeldvorming (MRI of perfusie CT-scan) om patiënten te selecteren die met alteplase behandeld kunnen worden, als ze zich tussen 4,5 en 9 uur na het ontstaan van symptomen presenteren, of als de beroerte bij het ontwaken wordt vastgesteld (wake-up stroke).
Vermijd behandeling met alteplase bij patiënten die recent een grote operatie hebben ondergaan, ernstig letsel hebben gehad, een infectie van de hartkleppen (endocarditis) of een dissectie van de aorta hebben.
Het belangrijkste advies: start het trombolytisch behandeling zo snel mogelijk. Elke verloren minuut leidt tot de vernietiging van ongeveer 2 miljoen neuronen.
De indicaties, het behandelingsvenster van 4,5 uur en het belang van snelle zorg worden breed gedragen en uitvoerig beschreven in de volgende richtlijnen:
De bovenstaande lijst van bronnen is niet volledig. Aangezien de literatuur op het gebied van beroertes snel evolueert, is het waarschijnlijk dat er op het moment van publicatie van het rapport recentere studies beschikbaar zijn.
Sinds mei 2025 wordt tenecteplase (Metalyse®) ook terugbetaald voor ischemische beroerte in België. De andere indicatie is een hartinfarct. De behandeling moet niet later worden gestart dan 4,5 uur nadat de patiënt voor het laatst in goede gezondheid is gezien en na uitsluiting van intracraniële bloeding. Tenecteplase wordt toegediend als een enkele intraveneuze injectie (bolus), waardoor het zich onderscheidt van alteplase waarvoor een infusie na de initiële bolus nodig is. Aangezien het verzamelen van gegevens van de audit STROKE op 1/4/25 is gestopt, hebben we geen analyse voor het huidige gebruik van tenecteplase.
De meest recente ESO-aanbevelingen 2023 over het gebruik van tenecteplase in plaats van alteplase voor de behandeling van patiënten met een beroerte zijn als volgt:
Tenecteplase in een dosis van 0,25 mg/kg is even veilig en effectief als alteplase voor de behandeling van patiënten met symptomen van een beroerte binnen 4,5 uur na het optreden van de symptomen.
Patiënten met een beroerte als gevolg van een bloedstolsel in een grote hersenslagader moeten worden behandeld met tenecteplase in een dosis van 0,25 mg/kg in plaats van alteplase, voordat ze een trombectomie ondergaan.
5.2 Trombolyse: situatie in Europa en België
5.2.1 Europa
Volgens het laatste Europese SAP-E-rapport in 2023 is het gemiddelde percentage intraveneuze trombolyse in Europa 15,4 % (KPI 7a), maar de verschillen tussen landen zijn aanzienlijk. In dit laatste rapport vermeldde België een trombolysewaarde van 11,3 %. De verwachte norm is 20 %.
5.2.2 België
Voor ziekenhuizen in het Vlaamse Gewest zijn bepaalde indicatoren beschikbaar en gepubliceerd (gegevens vanaf 2018) (VIKZ). Voor zover wij weten, beschikken de andere gewesten niet over deze indicatoren.
5.2.2.1 VIKZ-indicator: Trombolysepercentage gemeten op de dag van opname of de dag erna
Een van de VIKZ-indicatoren bestudeert trombolyse met de volgende definitie: “Percentage verblijven met een hoofddiagnose van ischemische beroerte of TIA bij opname waarvoor intraveneuze trombolyse is gestart op de dag van opname of de volgende dag”. De indicator wordt berekend op basis van de MZG- en IMA-gegevens. Voor deze indicator werd de norm voor de Vlaamse ziekenhuizen op 20 % vastgelegd. De VIKZ-publicatie legt uit dat verschillende factoren kunnen leiden tot een onderschatting van deze indicator, zoals het opnemen van verblijven met een hoofddiagnose van voorbijgaande ischemische aanval (TIA) en de afwezigheid van trombolyse die poliklinisch wordt uitgevoerd op de afdeling spoedgevallen. De meest recente resultaten (2020) zijn weergegeven in de volgende figuur Figuur 5.1, waarbij rekening is gehouden met een aanpassing van de norm naar 15 %.
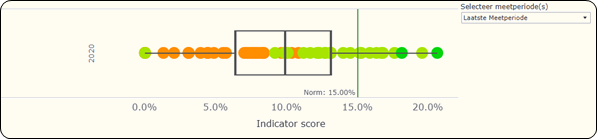
De mediaan is 9,9 % (variatie van minimaal 1,3 tot maximaal 20,6 %). In 2020 haalde iets meer dan de helft van de deelnemende ziekenhuizen de norm van 15 %. Twee deelnemende ziekenhuizen scoren significant beter.
5.2.2.2 VIKZ-indicator: Percentage trombolyses binnen 30 minuten
Er is een tweede indicator beschikbaar: “Percentage patiënten met een ischemische beroerte of voorbijgaande ischemische aanval bij wie de tijd tussen aankomst in het ziekenhuis en toediening van de eerste bolus van een trombolyticum minder dan 30 minuten is”. De gegevens worden verstrekt door het ziekenhuis.
Het doel is dat trombolyse binnen 30 minuten na aankomst in het ziekenhuis aan ten minste 50 % van de patiënten wordt toegediend (gemeten met door-to-needle (DNT)).
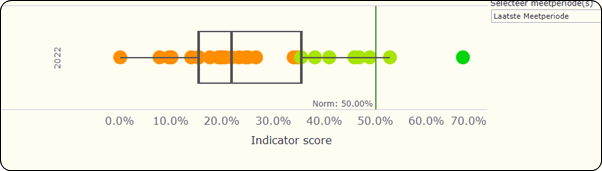
Voor deze indicator zijn de laatste resultaten eind 2024 berekend voor de meetperiode van 2022. Van de 44 deelnemende ziekenhuizen konden er slechts 29 een resultaat geven voor deze indicator. De andere ziekenhuizen konden geen of onvoldoende gegevens aanleveren. Minder dan een derde van de deelnemende ziekenhuizen haalt de doelstelling in 2022. Eén ziekenhuis scoort significant hoger dan de norm.
Volgens de door het VIKZ gepubliceerde boxplot voldoen slechts drie ziekenhuizen aan de norm.
5.3 Trombolyse: resultaten op basis van geselecteerde verblijven in 2021-2022
5.3.1 Percentage verblijven met trombolyse op nationaal niveau
Binnen de verblijven die voor 2021-2022 werden geselecteerd, werden verblijven met trombolyse geïdentificeerd door te zoeken op de ATC-code “B01AD02” alteplase (Actilyse®) die tijdens een SHA-verblijf werd gefactureerd.
Voor SHA-verblijven worden 2778 verblijven van de 31499 verblijven met ischemische beroerte, d.w.z. 8,8 % van de verblijven, teruggevonden met trombolytische behandeling. Dit percentage wordt waarschijnlijk onderschat omdat we verblijven met contra-indicaties voor behandeling niet hebben uitgesloten. In tegenstelling tot de VIKZ-indicator omvat onze selectie van verblijven niet de hoofddiagnose van TIA.
In het hoofdstuk “Statistische analyses” werd rekening gehouden met het voorschrijven van alteplase buiten het verblijf met hoofddiagnose « I63 ». 50 % van de totale facturering voor alteplase betreft verstrekkingen buiten het eerste ziekenhuisverblijf met als hoofddiagnose « I63 ». Deze kunnen, bijvoorbeeld, worden gefactureerd wanneer de patiënt enkele uren op de spoedgevallen verblijft.
Het nationale percentage trombolyse, berekend op basis van de aanrekening voor ambulante zorg, bedraagt 17,5 % (tegenover 8,8 % wanneer alleen rekening wordt gehouden met de SHA-gegevens).
5.3.2 Percentage SHA-verblijven met trombolyse in het ziekenhuis
Figuur 5.3 hieronder toont de proportie SHA-verblijven met aanrekening van alteplase, per ziekenhuis. Deze proportie varieert tussen 0 en 27 %. Deze waarden zijn onderschat, verblijven met ambulante facturering zijn beschikbaar in het hoofdstuk statistische analyses.
5.3.3 Aandeel trombolyse binnen 30 minuten na aankomst in het ziekenhuis
Het is op basis van de beschikbare gegevens onmogelijk om het percentage trombolysebehandelingen te meten dat binnen 30 minuten na aankomst in het ziekenhuis wordt uitgevoerd. Zelfs als we het tijdstip van aankomst van de patiënt kennen, weten we niet het tijdstip van toediening van een medicijn.
Daarom wordt het aandeel verblijven met trombolysetoediening binnen 30 minuten na aankomst in het ziekenhuis berekend op basis van de antwoorden van de ziekenhuizen op de online vragenlijst, voor het jaar 2024.
5.3.4 Bloeding als complicatie van trombolyse
De belangrijkste complicatie van een trombolytische behandeling is een intracerebrale bloeding, die in de officiële bijsluiter van het geneesmiddel als zeer vaak voorkomend (≥ 1/10) wordt aangegeven. De frequentie van bloedingen is hetzelfde voor alteplase of tenecteplase.
Om bloedingen secundair aan de toediening van een trombolyticum (alteplase) te identificeren, worden de volgende geregistreerde ICD-10-BE-codes samen gezocht binnen verblijven met alteplase:
Om bloedingen die secundair optreden na de toediening van een trombolyticum (alteplase) te identificeren, wordt de combinatie van onderstaande geregistreerde ICD-10-BE-codes opgezocht binnen ziekenhuisopnames waarbij alteplase werd toegediend:
T45.615 - “Adverse effect of thrombolytic drugs”
I60 “Nontraumatic subarachnoid hemorrhage” of I61 ” Nontraumatic intracerebral hemorrhage” of I62 “Other and unspecified nontraumatic intracranial hemorrhage”
In 89 verblijven werd een registratie gevonden die wijst op een hemorragische complicatie na toediening van trombolytica. Dit komt overeen met 3% van alle verblijven waarin alteplase werd toegediend.
5.4 Trombolyse: resultaten op basis van de online vragenlijst
5.4.1 Aantal ziekenhuizen dat trombolyse uitvoert in 2024
Van de 96 ziekenhuizen die online zijn ondervraagd, voeren slechts 2 ziekenhuizen geen trombolyse uit. Deze twee ziekenhuizen hebben geen erkenning voor een zorgprogramma voor beroertezorg (S0) en geven respectievelijk 0 of 6 verblijven voor ischemische beroerte aan in 2024. De reden voor het niet uitvoeren van trombolyse die voor een van de twee is aangekondigd, is het gebrek aan permanentie van een neuroloog.
5.4.2 Thrombolysepercentage op nationaal niveau
Op basis van de antwoorden op de online vragenlijst hebben van de 18.113 patiënten die werden opgenomen voor een ischemische beroerte, 3.402 patiënten in 2024 een thrombolyse ondergaan in 94 ziekenhuizen. Het nationale trombolysepercentage voor 2024 bedraagt 18,8 %.
5.4.3 Aantal opnames met trombolysetoediening per ziekenhuis
De volgende Figuur 5.4 toont het aantal verblijven met trombolyse dat door ziekenhuizen is gemeld voor 2024. Het aantal ziekenhuisverblijven omvat het verblijf van primaire patiënten (rechtstreeks opgenomen in het ziekenhuis) en secundaire patiënten (opgenomen vanuit een ander ziekenhuis voor trombolysetoediening; groen in de figuur). Het totale aantal verblijven met trombolyse varieert van 2 tot 152. De meeste ziekenhuizen voeren trombolyse uit bij primaire patiënten.
5.4.4 Proportie verblijven met trombolyse in het ziekenhuis
Figuur 5.5 hieronder toont de proportie trombolyses per ziekenhuis in 2024. De noemer is het aantal verblijven voor beroerte (exclusief TIA’s), opgegeven door de ziekenhuizen voor 2024.
Het percentage verblijven met trombolyse varieert per ziekenhuis van 0 tot 50 %. Iets meer dan de helft van de ziekenhuizen (50 ziekenhuizen) heeft een trombolysepercentage van minder dan 20 %. 14 ziekenhuizen (15 %) hebben een trombolysepercentage van minder dan 10 %.
NB. Eén ziekenhuis heeft een trombolysepercentage van 100 % en een ander ziekenhuis heeft een hoger aantal verblijven met trombolyse dan het aantal verblijven met de diagnose ischemische beroerte (waarschijnlijk een vergissing).
5.4.5 Aandeel trombolyse binnen 30 minuten na aankomst in het ziekenhuis
5.4.5.1 Boxplot
Figuur 5.6 toont het percentage verblijven met trombolyse dat binnen 30 minuten na aankomst in het ziekenhuis wordt uitgevoerd, gegevens verstrekt door het ziekenhuis voor 2024. De noemer is het totale aantal trombolysen, ongeacht het moment van toediening. De meeste ziekenhuizen berekenen dit percentage zonder rekening te houden met beroertes die optreden tijdens een verblijf in het ziekenhuis voor een andere reden.
De mediaan is 20,3 % met een minimum van 0 % en een maximum van 69 %.
65 ziekenhuizen van de 94 ziekenhuizen die trombolyse uitvoeren (69 %) hebben deze vraag beantwoord.
Deze resultaten zijn vergelijkbaar met de resultaten van de VIKZ-indicator waarvan de figuur hieronder is weergegeven (gegevens 2022). De mediaan is 21,8 % met 29 ziekenhuizen van de 44 deelnemende Vlaamse ziekenhuizen die gegevens voor deze indicator hebben opgegeven (66 %).
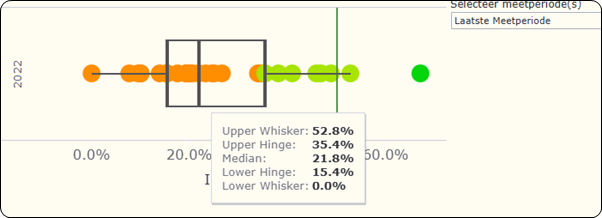
Het doel is dat ten minste 50 % van de patiënten binnen 30 minuten na aankomst in het ziekenhuis een trombolyse krijgt toegediend. Op basis van de antwoorden op de online vragenlijst halen slechts 9 Belgische ziekenhuizen dit doel in 2024. In het VIKZ-rapport 2022 halen 3 Vlaamse ziekenhuizen dit doel.
5.4.5.2 Funnel-plot
De onderstaande funnel-plot geeft dezelfde antwoorden weer als Figuur 5.7. Er worden 65 Belgische ziekenhuizen weergegeven. 9 ziekenhuizen halen de norm van 50 %.
5.4.6 Wie beslist over trombolyse?
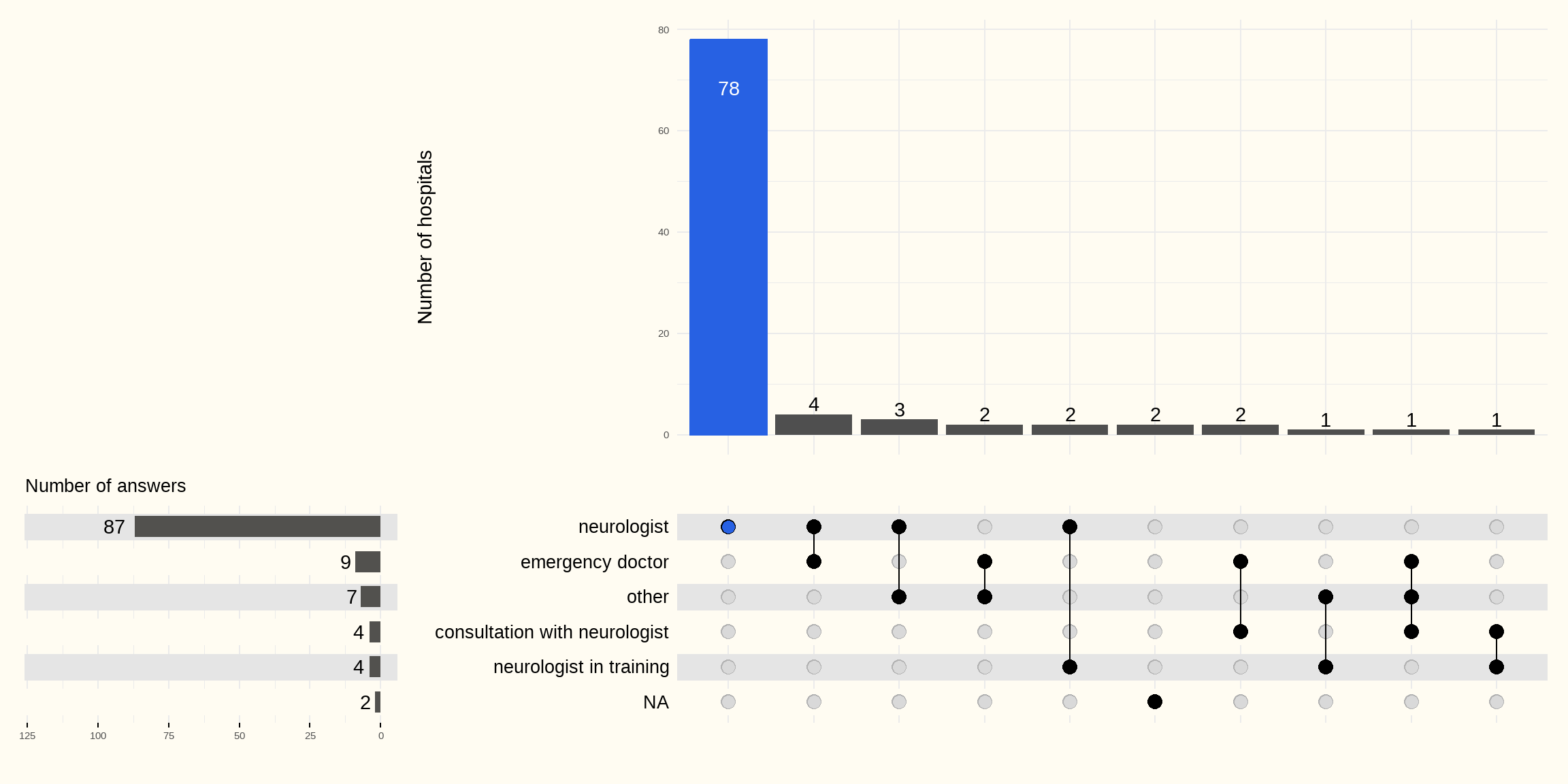
De volgende Figuur 5.11 toont de verschillende antwoorden van de ziekenhuizen. De beslissing om trombolyse toe te passen wordt in 78 ziekenhuizen genomen door de neuroloog. Spoedartsen en assistenten in opleiding zijn in mindere mate bij het besluit betrokken.
Alle ziekenhuizen die trombolyse uitvoeren, kunnen deze 24 uur per dag toedienen (Figuur 5.12).
De antwoorden NA komen overeen met ziekenhuizen die geen trombolyse uitvoeren.
5.4.7 Protocollen
Het is aanbevolen de behandeling van de patiënt met een ischemische beroerte en de toediening van trombolyse te omschrijven in en te verlenen volgens een protocol(‘NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management’, z.d.).
Sinds 2014 is er een wettelijk kader voor de oprichting van zorgprogramma’s voor ‘beroertezorg’ in België. Dit beschrijft een organisatie van de zorg op meerdere niveaus, afhankelijk van de complexiteit en ernst van de beroerte. Dit kader gaat gepaard met een reeks kwaliteitsnormen die moeten worden gevolgd. Zelfs het “S0”-ziekenhuis, d.w.z. ziekenhuis zonder erkenning voor het zorgprogramma voor beroertezorg, moet een zorgprotocol voor “beroertezorg” hebben. Het laatste rapport uit 2025 “Naar een gezond België” herinnert aan deze concepten.
Alle ziekenhuizen die voor patiënten met een beroerte zorgen als onderdeel van een toegewijd zorgsysteem, moeten zorgprotocollen ontwikkelen, aannemen en naleven die de huidige richtlijnen van nationale en internationale beroepsorganisaties weerspiegelen[‘AHA/ASA Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association’ (z.d.)](Mead e.a. 2023).
In de online vragenlijst werd ziekenhuizen gevraagd naar de beschikbaarheid van een schriftelijk protocol voor de behandeling van patiënten met ischemische beroerte en nood aan trombolyse. Figuur 5.13 hieronder laat zien dat 92 ziekenhuizen een schriftelijk protocol hebben. De 2 “NA”-antwoorden komen overeen met de 2 ziekenhuizen die geen trombolyse uitvoeren.
Figuur 5.14 hieronder laat zien in hoeverre het protocol is gebaseerd op nationale of internationale aanbevelingen. De reacties van de ziekenhuizen staan hieronder vermeld.
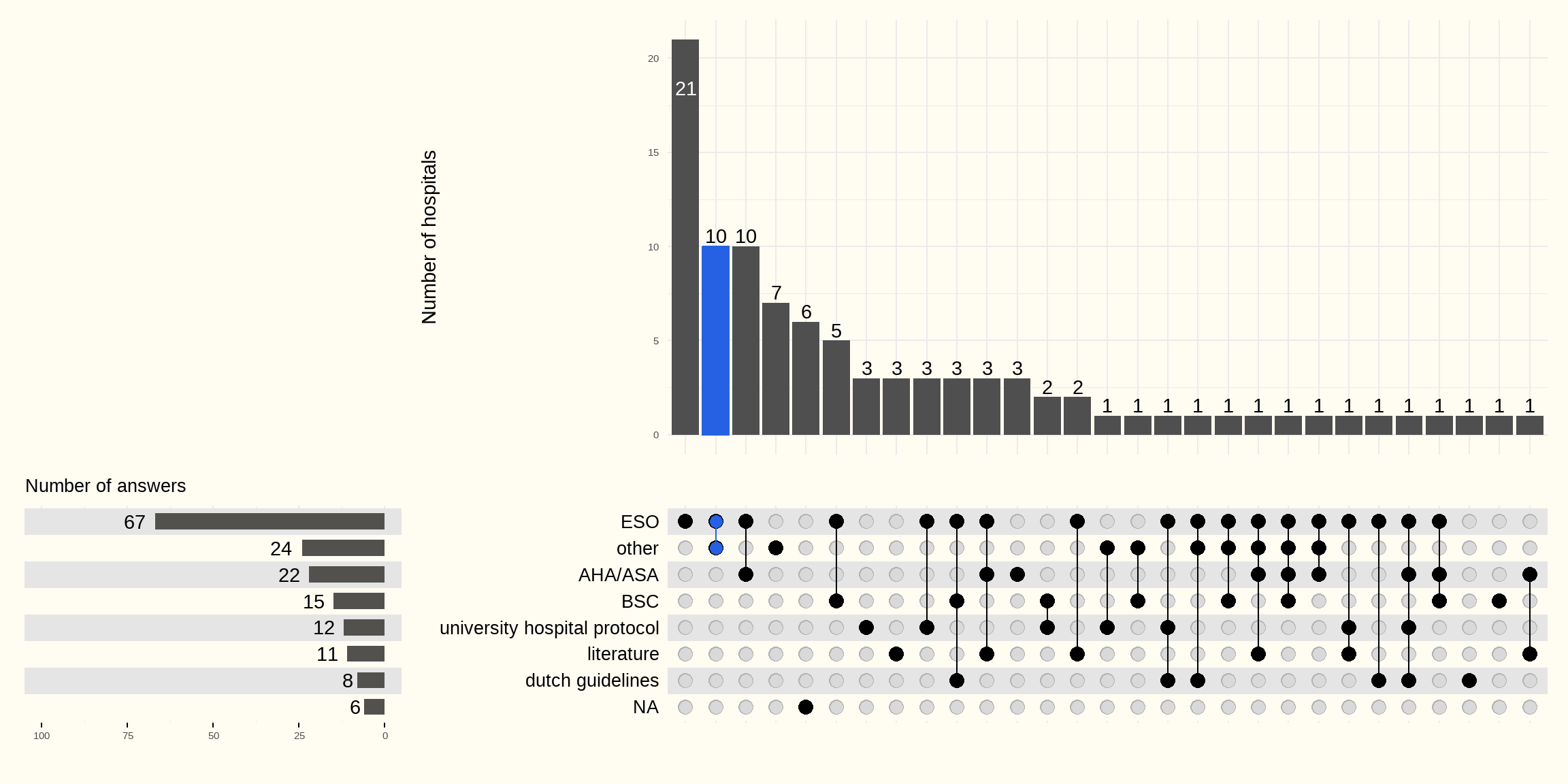
67 ziekenhuizen baseren zich op de ESO-aanbevelingen en 22 ziekenhuizen verwijzen naar de AHA/ASA-aanbevelingen als bron voor hun richtlijnen. 3 ziekenhuizen melden dat ze protocollen van universitaire ziekenhuizen gebruiken zonder te verwijzen naar richtlijnen. 6 ziekenhuizen geven geen antwoord.
De Belgian Stroke Council stelt via zijn website momenteel aanbevelingen ter beschikking, maar deze zijn alleen toegankelijk voor betalende leden. Toegang voor patiënten is gratis. We hebben op de website van de Belgische Vereniging voor Neurologie geen rubriek gevonden die gewijd is aan richtlijnen.
Orale antistolling vermindert het risico op ischemische beroerte en systemische embolie bij patiënten met atriale fibrillatie (AF) aanzienlijk. Desalniettemin kunnen patiënten met AF een ischemische beroerte krijgen ondanks het gebruik van orale anticoagulantia(Xian e.a. 2017). In deze situatie wordt aanbevolen om een specifiek behandelingsprotocol met gespecialiseerde biologische tests in te voeren voor patiënten die antistollingsmiddelen gebruiken(‘2022 CANADIAN STROKE BEST PRACTICE RECOMMENDATIONS’, z.d.).
75 ziekenhuizen rapporteren het gebruik van een schriftelijk protocol voor de behandeling van patiënten die anticoagulantia gebruiken en bij wie trombolyse aangewezen is.
5.4.8 Trombolyse meer dan 4,5 uur na het optreden van symptomen
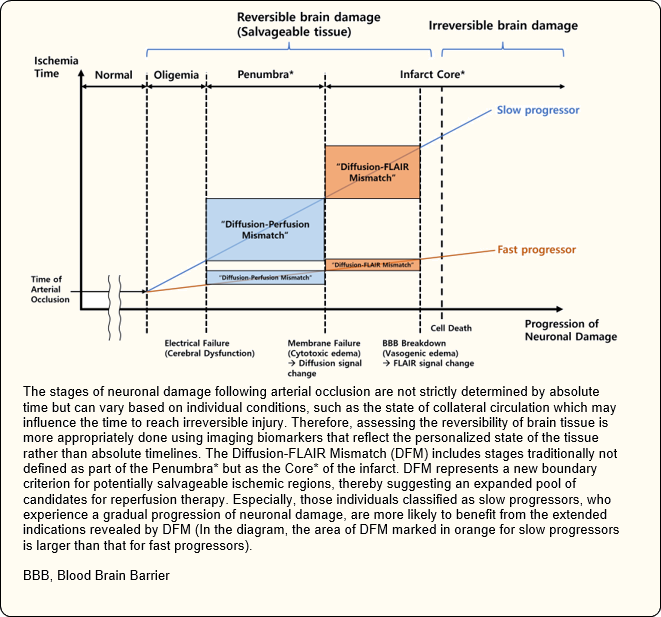
In de ESO-aanbevelingen van 2021 is geavanceerde beeldvorming van de hersenen (perfusie magnetische resonantiebeeldvorming of perfusieCTscan) vereist om patiënten te selecteren voor behandeling met alteplase, als ze zich tussen 4,5 en 9 uur na het begin van de symptomen aanbieden, of als een beroerte wordt waargenomen bij het ontwaken.
De WAKE-UP-studie(Thomalla e.a. 2018) bij patiënten met een acute beroerte met een onbekend tijdstip van aanvang toonde aan dat intraveneuze toediening van alteplase geleid door MRI-criteria (Diffusion-FLAIR Mismatch) in het gebied van ischemie resulteerde in een significant beter functioneel resultaat.
De EXTEND-studie(Leira en Muir 2019) verstevigde het concept om te bepalen of iemand in aanmerking komt voor trombolytische behandeling op basis van fysiologische beeldvorming in plaats van computertomografie zonder contrast en de timing.
De volgende Figuur 5.17 toont de door ziekenhuizen gehanteerde tijdslimieten (in uren) voor het uitvoeren van een trombolyse, d.w.z. de tijd tussen het optreden van de symptomen en het begin van de behandeling.
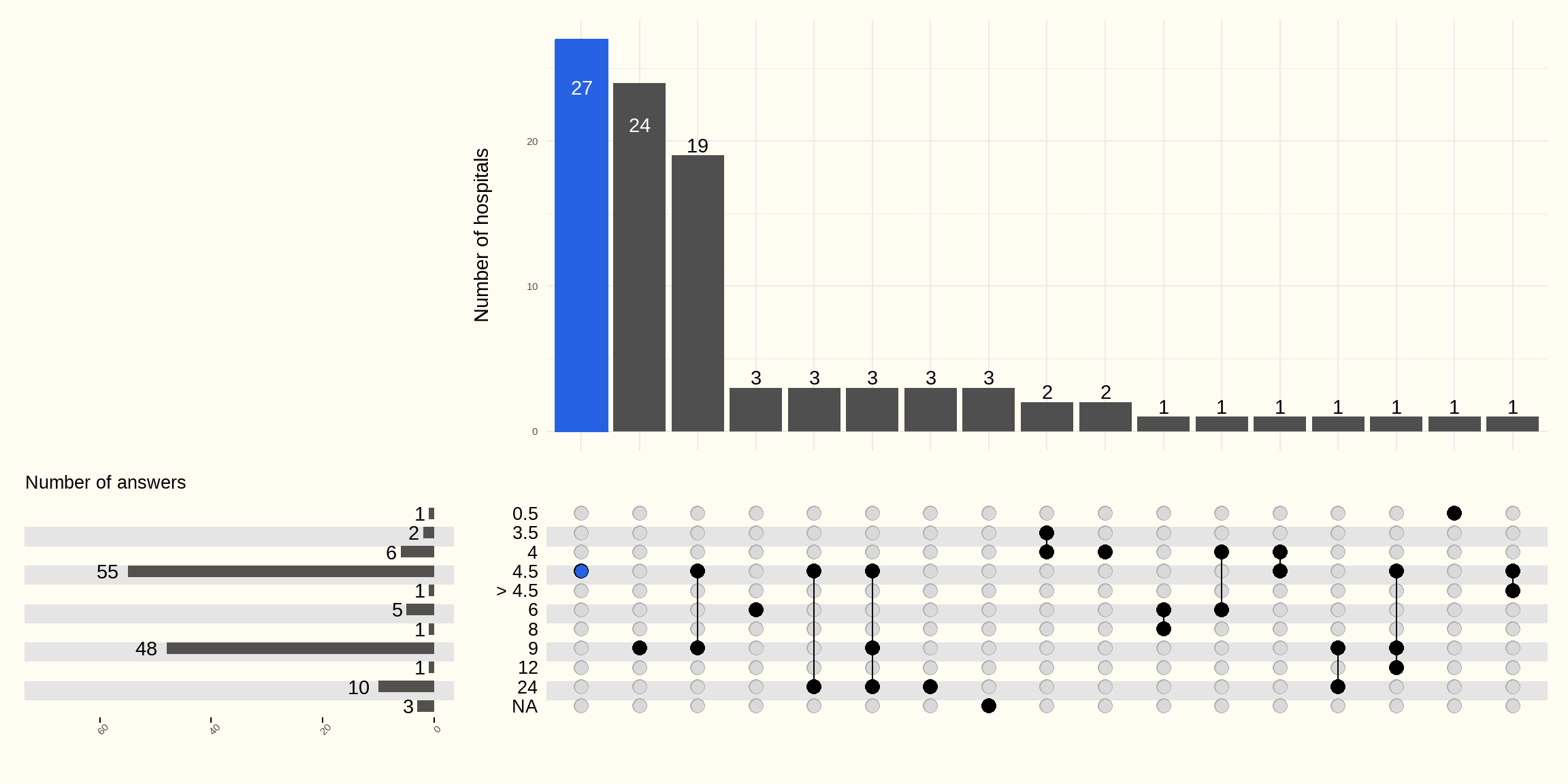
Verschillende drempelwaarden tussen 0,5 en 24 uur worden door de ziekenhuizen opgegeven met verschillende indicaties.
55 ziekenhuizen geven een drempelwaarde van 4,5 uur aan. 48 ziekenhuizen geven een drempelwaarde van 9 uur aan en 10 ziekenhuizen een drempelwaarde van 24 uur. Er worden ook andere drempelwaarden genoemd: 3,5, 6, 8 of 12 uur.
Figuur 5.18 geeft de criteria weer waarop ziekenhuizen zich baseren om de verlenging van de termijn voor het toedienen van trombolyse tot meer dan 4,5 uur na het optreden van de symptomen te rechtvaardigen.
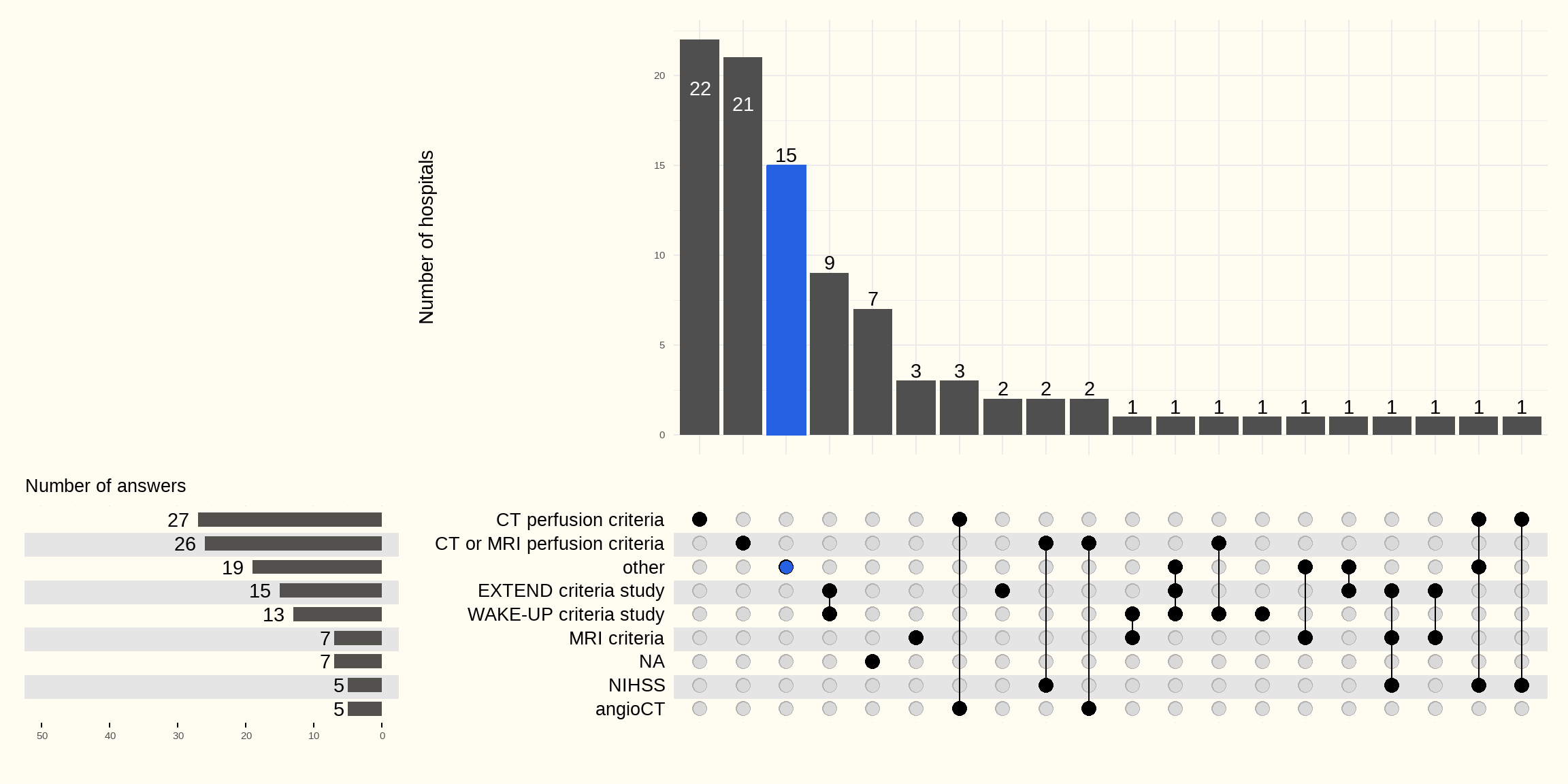
De criteria voor perfusie-CT of MRI worden door de meeste ziekenhuizen vermeld.
De onderstaande tabel geeft een overzicht van de criteria “other”.
| Answer | Merged criteria | n |
|---|---|---|
| CT perfusion criteria | CT perfusion criteria | 27 |
| CT or MRI perfusion criteria | CT or MRI perfusion criteria | 26 |
| EXTEND criteria study | EXTEND criteria study | 15 |
| WAKE-UP criteria study | WAKE-UP criteria study | 13 |
| MRI criteria | MRI criteria | 7 |
| NA | NA | 7 |
| NIHSS | NIHSS | 5 |
| angioCT | angioCT | 5 |
| advice of a neurologist | other | 3 |
| patients are referred to another hospital for imaging | other | 3 |
| ASPECTS score | other | 2 |
| ECASS IV study | other | 2 |
| guidelines AHA/ASA | other | 2 |
| CT perfusion not available | other | 1 |
| EPITHTET criteria study | other | 1 |
| No thrombolysis > 4.5 hours after onset of symptoms | other | 1 |
| Thrombolysis is not performed after 4.5 hours | other | 1 |
| Thrombolysis is not performed after 4.5 hours. | other | 1 |
| clinic criteria | other | 1 |
| guidelines ESO | other | 1 |
| mRS | other | 1 |
| mid-sleep point at wake-up strokes | other | 1 |
We stellen vast dat, vanuit het oogpunt van de patiënt, de kansen op een trombolyse variëren naargelang het ziekenhuis waar hij wordt opgenomen. Volgens de criteria van bepaalde ziekenhuizen stellen we namelijk vast dat er geen behandeling wordt gegeven na 4,5 uur, ondanks de ESO-aanbevelingen 2021(Berge e.a. 2021).
Geavanceerde beeldvorming van de hersenen (perfusie-CT-scan of MRI) zou moeten worden gebruikt om patiënten te selecteren die in aanmerking komen voor een behandeling met alteplase, als ze zich tussen 4,5 en 9 uur na het optreden van de symptomen melden, of als bij het ontwaken een beroerte wordt vastgesteld.
De vraag naar de beschikbaarheid van perfusie-CT-scans of perfusie-MRI’s 24 uur per dag werd aan de ziekenhuizen gesteld in de online vragenlijst.
Een perfusie-CT-scan is 24 uur per dag beschikbaar in 84 van de 96 ziekenhuizen die hebben gereageerd (Figuur 5.20).
12 ziekenhuizen die trombolyse uitvoeren, beschikken niet over een 24-uurs CT-scan voor perfusie. Van deze 12 ziekenhuizen melden er 2 dat ze toegang hebben tot een MRI-scan.
42 ziekenhuizen (44 %) hebben 24 uur per dag toegang tot perfusie-MRI (Figuur 5.20).
5.5 Door-to-needle time (DNT)
5.5.1 Inleiding
Deur-tot-naaldtijd (door-to-needle) is de tijd tussen de aankomst van de patiënt met symptomen van een beroerte in het ziekenhuis en de start van de intraveneuze trombolytische therapie. Het kan worden gebruikt om de kwaliteit van de zorg in het ziekenhuis te beoordelen bij opname van een acute beroerte.
De term “door” verwijst naar het moment waarop de patiënt met een beroerte het ziekenhuis binnenkomt (bijvoorbeeld op de spoedgevallen). De definitie van “door” is te vinden in de RES-Q Data Dictionary (een platform dat praktijken en resultaten op het gebied van de zorg voor mensen getroffen door een beroerte over de hele wereld verzamelt, analyseert, visualiseert en vergelijkt). De eerste deur wordt gedefinieerd als de deur die de patiënt passeert nadat hij uit de ambulance of het privévervoermiddel is gedragen (meestal de deur waar de patiënt enkele seconden na het uitladen binnenkomt).
De term “needle” verwijst naar het moment waarop de bolus van het trombolyticum[Kruyt e.a. (2013)](Kuhrij e.a. 2019) wordt toegediend, op voorwaarde dat deze onmiddellijk wordt gevolgd door een continue infusie.
Indien consequent gedocumenteerd, met een gevalideerde definitie van “door” en “needle” die in ziekenhuizen worden gedeeld, is de DNT nuttig als performantie-indicator om knelpunten op te sporen die een snelle trombolytische behandeling belemmeren en verschillen tussen ziekenhuizen aan het licht te brengen.
De meting van dit tijdsinterval is gebaseerd op het idee van “Time is brain”(Emberson e.a. 2014).
Sterker nog, de Lancet-studie uit 2014 toonde aan dat alteplase de kans op een gunstig resultaat na een beroerte significant verbeterde wanneer het binnen 4,5 uur na het begin van de symptomen werd toegediend. Vroegere behandeling wordt geassocieerd met proportioneel grotere voordelen: bij oudere beroertepatiënten die werden behandeld met trombolyse alleen of trombolyse en trombectomie, zijn kortere DNT-tijden ook geassocieerd met betere langetermijnfunctionele uitkomsten en lagere mortaliteit(Man e.a. 2023).
Het verlagen van de mediane DNT-tijd is een cruciaal doel voor kwaliteitsverbetering.
Significante klinische vooruitgang in de behandeling van acute beroerte kan daarom relatief eenvoudig worden behaald, allereerst door simpelweg toe te passen wat we al weten dat de beste aanpak is: het verminderen van het tijdsinterval DNT.
In elk ziekenhuis kan het registreren en volgen van een streeftijd tussen de aankomst van de patiënt en de behandeling nuttig zijn om de prestaties van het zorgsysteem te monitoren en te verbeteren(‘AHA/ASA Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association’, z.d.).
In het meest recente SAP-E 2023-rapport is de DNT opgenomen in KPI 7c waarvoor België geen gegevens heeft geregistreerd. De DNT als zodanig is niet gedocumenteerd in het VIKZ-rapport.
De online vragenlijst identificeerde hoe ziekenhuizen deze indicator registreren, documenteren en analyseren als een gebied om de kwaliteit van de zorg voor beroertepatiënten te verbeteren.
5.5.2 DNT-registratie en analyse in 2024, ongeacht de tijdsinterval van de zorg
Op basis van de antwoorden op de vragenlijst merken we op dat de definitie van de “deur” niet homogeen is en verschillend wordt geïnterpreteerd of geregistreerd afhankelijk van het ziekenhuis.
Tabel 5.1 hieronder geeft de antwoorden op de vragen met betrekking tot door-to-needle (DNT) tijdregistratie en hun analyse.
| Registered | Analysed | n |
|---|---|---|
| yes | yes | 65 |
| yes | no | 8 |
| no | NA | 23 |
68 % van de ziekenhuizen (65 ziekenhuizen) registreert en analyseert hun DNT’s. 8 ziekenhuizen registreren het tijdsinterval, maar analyseren deze niet. 23 ziekenhuizen (24 %) documenteren geen DNT-gegevens. Van deze voeren 2 ziekenhuizen geen trombolyse uit.
Figuur 5.21 hieronder toont de mediane waarden van DNT per ziekenhuis, weergegeven in een box-plot. 67 ziekenhuizen rapporteerden een mediane DNT-waarde.
De mediane waarde van de DNT is 47 minuten.
De streefwaarde van de DNT is opgenomen in diverse richtlijnen, waaronder ESO, het Get With The Guidelines-Stroke-programma(Xian e.a. 2024) en de Canadese richtlijnen van 2022. Het doel voor de mediane DNT is minder dan 30 minuten.
Slechts 8 van de 67 responderende ziekenhuizen (12 %) halen het doel van een mediane DTN van minder dan 30 minuten.
Figuur 5.22 hieronder toont de gemiddelde waarden van DNT per ziekenhuis, weergegeven in een boxplot. 66 ziekenhuizen rapporteerden een gemiddelde DNT-waarde.
De mediaan van de gemiddelden voor de 66 ziekenhuizen is 54,5 minuten.
De volgende Figuur 5.23 toont het totale percentage getrombolyseerde patiënten met een geanalyseerde DNT.
Er is een variatie tussen ziekenhuizen van 0,48 tot 1,00.
Het onderscheid werd vervolgens gemaakt met DNT’s voor patiënten die binnen 4,5 uur of meer dan 4,5 uur na het begin van de symptomen werden behandeld. De grafieken zijn beschikbaar voor elke tijdsperiode.
5.5.3 Door-to-needle time van patiënten die binnen 4,5 uur na het begin van de symptomen trombolyse ondergaan
Ziekenhuizen werden gevraagd om mediane en gemiddelde DNT op te geven.
De volgende Figuur 5.24 toont de mediane DNT voor patiënten met trombolyse binnen 4,5 uur na het begin van de symptomen. 60 ziekenhuizen antwoordden op deze vraag.
De mediane DNT-waarde voor patiënten die binnen 4,5 uur na het begin van de symptomen behandeld zijn, is 47 minuten. We zien een outlier op 135 minuten.
De volgende Figuur 5.25 toont de gemiddelde DNT voor patiënten met trombolyse binnen 4,5 uur na het begin van de symptomen. 60 ziekenhuizen antwoordden op deze vraag.
De mediane waarde (van de gemiddelden) van de DNT is 54 minuten.
De volgende Figuur 5.26 het percentage getrombolyseerde patiënten binnen 4,5 uur na het begin van de symptomen met een geanalyseerde DNT. 61 ziekenhuizen antwoordden op deze vraag.
De proportie getrombolyseerde patiënten binnen 4,5 uur na het begin van de symptomen met een geanalyseerde DNT varieert van 0,23 tot 1,00.
5.5.4 Door-to-needle time van getrombolyseerde patiënten meer dan 4,5 uur na het begin van de symptomen
De volgende Figuur 5.27 de mediane DNT voor patiënten met trombolyse die meer dan 4,5 uur na het begin van de symptomen werd uitgevoerd. 46 ziekenhuizen beantwoordden deze vraag.
De mediane DNT is 54,5 minuten. Er zijn 5 outliers (tussen de 192 en 375 minuten).
De volgende Figuur 5.28 toont de gemiddelde DNT voor patiënten met trombolyse uitgevoerd langer dan 4,5 uur na het begin van de symptomen. 46 ziekenhuizen antwoordden op deze vraag.
De mediane waarde van de DNT is 59 minuten.
De volgende Figuur 5.29 toont de proportie getrombolyseerde patiënten langer dan 4,5 uur na het begin van de symptomen met een geanalyseerde DNT. 54 ziekenhuizen antwoordden.
De proportie van de geanalyseerde DNT’s varieert tussen 0,03 en 1,00.
5.5.5 Verbeteringsmaatregelen om de DNT te verminderen
De volgende Figuur 5.30 beschrijft of ziekenhuizen maatregelen hebben ondernomen om DNT te verminderen.
De volgende Tabel 5.2 en Figuur 5.31 tonen welke soorten acties zijn genomen om DNT te verminderen.
De meeste ziekenhuizen hebben, om hun DNT te verminderen, hun processen verbeterd, personeel getraind, hun dossiers geanalyseerd en trombolyse georganiseerd op de radiologieafdeling. 22 ziekenhuizen hebben geen antwoord gegeven.
| Answer | n |
|---|---|
| process improvement | 49 |
| training | 35 |
| case analysis | 29 |
| NA | 22 |
| thrombolysis in the radiology department | 20 |
| pre-notification | 18 |
| IT tool | 7 |
| benchmark | 5 |
| team | 4 |
| infrastructure improvement | 3 |
| thrombolysis in the emergency department | 2 |
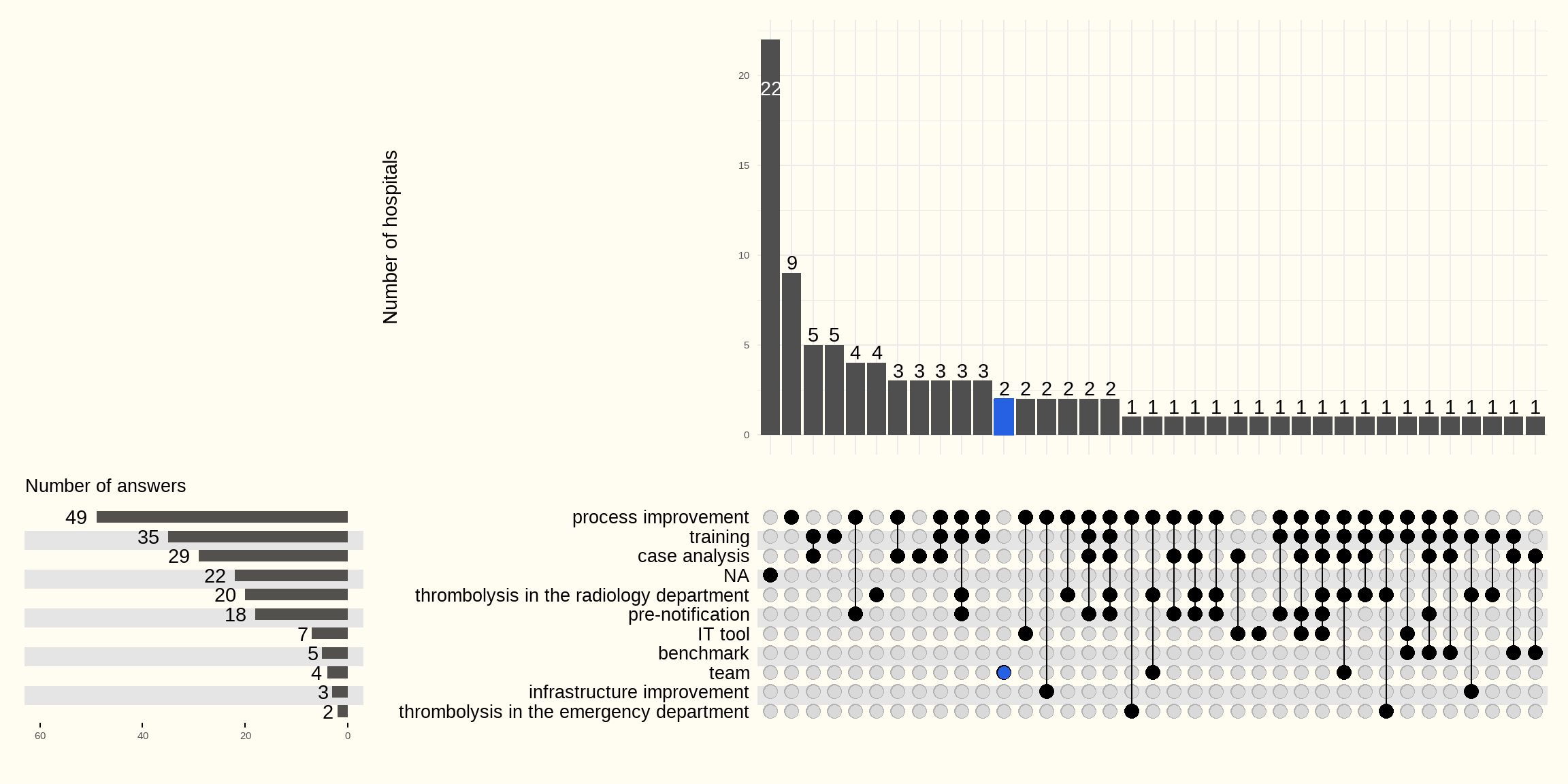
Training: training voor verpleegkundig personeel (triageverpleegkundigen, spoedeisende hulpverleners, radiologen, neurologen, ziekenwagenpersoneel, huisartsen, neurologische verpleegkundigen, intensive care, spoedgevallen), evenals simulaties van “stroke codes” om logistieke obstakels te identificeren.
Casusanalyse: analyse van langere DTN’s; feedback aan teams (vergaderingen, seminars, enz.), analyse van het patiëntentraject via een “tracerpatiënt” door de dienst kwaliteit, persoonlijke feedback van bepaalde dienstverleners, enzovoort.
Team: toewijzing van een beroerteverpleegkundige, toegewijd aan de reanimatiekamer en gespecialiseerd in acute pathologieën, om de reactietijd bij noodsituaties te verkorten; voortdurende aanwezigheid van een spoedverpleegkundige die altijd in de reanimatiekamer aanwezig is om gespecialiseerde en snelle zorg te garanderen; werving van gekwalificeerd verpleegkundig personeel, in het bijzonder spoedverpleegkundigen die zich inzet om de patiënt gedurende zijn of haar zorgtraject te begeleiden.
Verbetering van de infrastructuur: investeringen in beeldvormingsapparatuur, waardoor CT-scans dichter bij de spoedgevallen komen.
Procesverbetering: procedure voor directe toegang tot de CT-scan, kruislezing van de beeldvorming door neuroloog en radioloog, prioriteitstoegang (liften, beeldvorming, prioriteitssleutel voor de liften), automatische alarmen bij een beroerte op de telefoons, aanschaf van een stroke stretcher (met weegschaal) om de patiënt sneller te kunnen wegen, samenstelling van een trombolytische noodkit voor beroertes op de spoedeisende hulp; FAST-weegschaal op de spoedgevallen; aanpassing van de triagecode van beroertepatiënten tot de hoogste urgentiecode, concurrentie tussen teams om de beste “door-to-imaging” en “door-to-needle” tijden te behalen, gebruik van een papieren checklist/stroomdiagram dat altijd bij de patiënt blijft en alle te volgen stappen aangeeft, klinisch onderzoek op de brancard in plaats van op het ziekenhuisbed, enz.
Benchmark: deelname aan registratie van het VIKZ, BIC4 Stroke, deelname en coördinatie van het VZN-kwaliteitsproject.
Prenotificatie: ontwikkeling van een gestandaardiseerd prehospitalisatieformulier voor paramedici; implementatie van een schriftelijk prehospitaal protocol (inclusief een korte vragenlijst aan boord van de ambulance, onderzoek ter plaatse (tijd van aanvang van symptomen, inname van bepaalde medicijnen zoals DOAC’s, gewicht van de patiënt); kennisgeving van de aankomst van een PIT/MUG met directe toegang tot de CT-scan; preregistratie van de patiënt vóór aankomst in het ziekenhuis; bewustwording van de 112 voor vroege tekenen/symptomen van een beroerte en urgentie van zorg; bevragen van medische voorgeschiedenis die nuttig is voor het nemen van beslissingen vóór aankomst.
IT-tool: ontwikkeling van dashboards; implementatie van het Rapid artificial intelligence-programma, implementatie van software die realtime toegang biedt tot klinische en beeldvormende data (Strokeviewer, Nicolab), aangedreven door kunstmatige intelligentie; standaardisatie van IT-tools om sneller toegang te krijgen tot het patiëntdossier en beeldvorming.
Trombolyse op de afdeling radiologie.
Trombolyse op de spoedgevallen.
5.5.6 Opmerkingen van de ziekenhuizen over de Door-to-Needle Time (DNT) Indicator
45 ziekenhuizen van de 96 bevraagde ziekenhuizen gaven geen commentaar.
Voor de andere zijn de aandachtspunten en opmerkingen als volgt:
De huidige indicaties voor trombolyse zijn de afgelopen jaren uitgebreid (>4,5 uur) (zie WAKE UP- en EXTENSURE-studies), DNT’s zijn langer in ziekenhuizen die deze recente aanbevelingen volgen dan ziekenhuizen die alleen de klassieke criteria toepassen (<4,5 uur)
Ziekenhuizen benadrukken het belang van het definiëren:
- Het begrip “door”: is het het ogenblik van registratie, van opname of triage?
- Inclusie- en uitsluitingscriteria (in-hospital stroke, enz.)
Ziekenhuizen merken op dat de betrouwbaarheid en kwaliteit van de registratie van de verschillende tijden soms te wensen overlaat: om in eerste instantie de patiënt te kunnen behandelen worden de gegevens a posteriori geregistreerd, en stellen voor computer- en geautomatiseerde hulpmiddelen: verbonden apparaten, spraakopdrachten, enzovoort.
De factoren die de DNT verlengen zijn:
- Hypertensie die behandeld moet worden
- Een diagnostische moeilijkheid
- De noodzaak van geavanceerde hersenbeeldvorming (perfusie): tijd om uit te voeren, CT-scananalyse van de perfusie zonder geautomatiseerd programma (berekening: +15 minuten door de radioloog)
- Behandeling van de patiënt die reeds antistollingsmiddelen inneemt
- Gebrek aan personeel
Als deze indicator algemeen wordt toegepast, benadrukken ziekenhuizen het belang van systematische analyses van DNT’s en het nut ervan in het kader van een actieplan voor kwaliteitsverbetering.
Tot slot zijn er onder de ziekenhuizen die geantwoord hebben, zes van plan om na de audit de meting of analyse van DNT te starten of te verbeteren.
De verschillende factoren die de DNT’s verlengen en door ziekenhuizen worden genoemd, zijn hieronder in Figuur 5.32 vermeld.
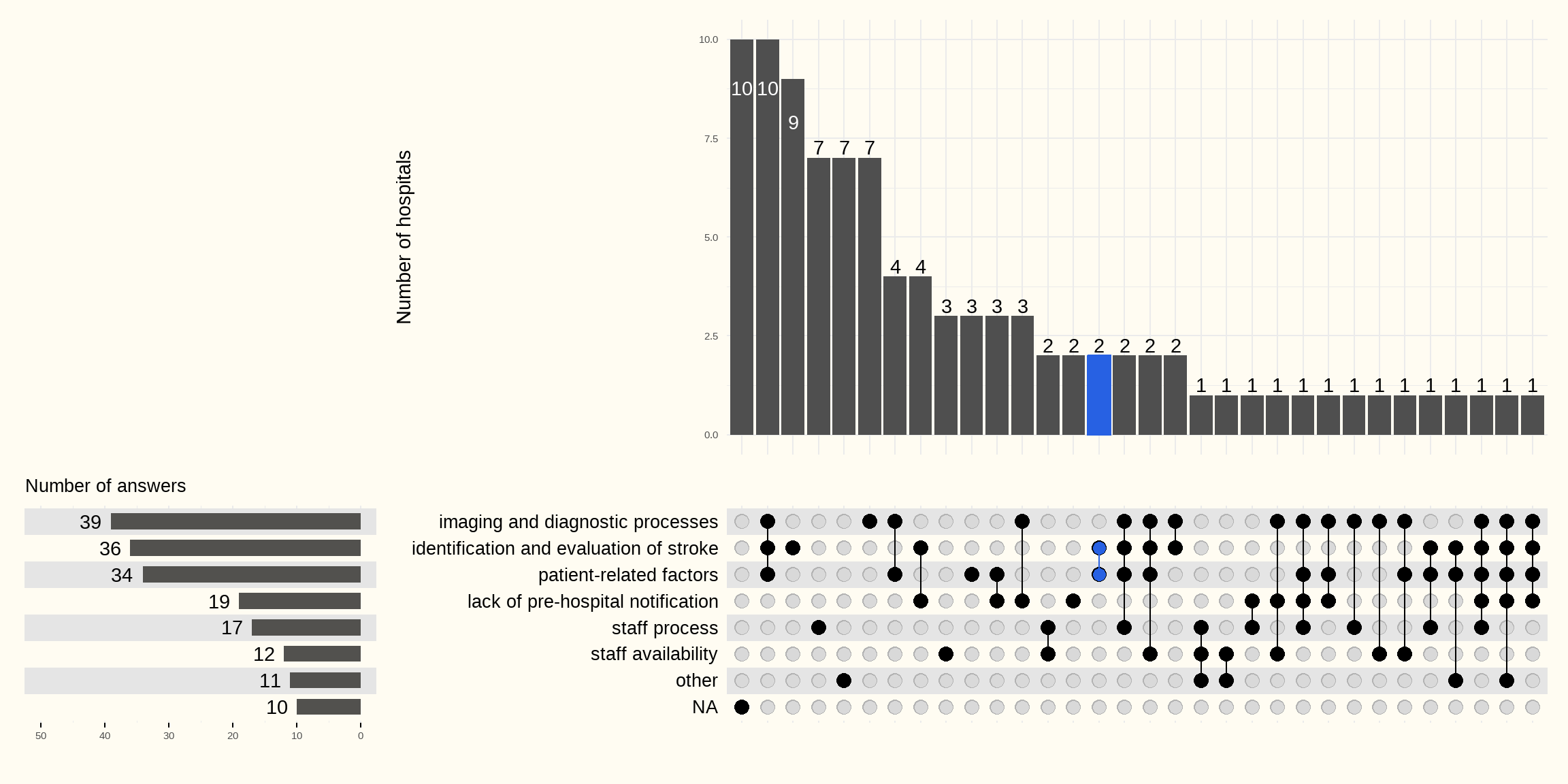
Patiëntgerelateerde factoren: antistolling die laboratoriumtests vereist, niet-gestabiliseerde hypertensie, onbekende medicatie, afwezigheid van heteroanamnese
Beroertediagnose: diagnostische onzekerheid, TIA, stroke mimic, fluctuerende symptomatologie
Zorg: samenwerking, communicatie tussen zorgverleners, gebrek aan triage op de spoedgevallen, vertraging bij het oproepen van de neuroloog
Beeldvorming: trombolysecriteria die verder gaan dan 4,5 uur, verminderde beschikbaarheid van personeel of apparatuur, wachttijd voor het protocol, langere verwerkingstijd voor het perfusiebeeld, tijd van noodgeval tot beeldvorming,…
Beschikbaarheid van personeel: gebrek aan neurologen, verpleegkundigen
Gebrek aan prenotificatie van de beroertepatiënt vóór aankomst in het ziekenhuis
Patiëntenstroom: grote toestroom van patiënten op de spoedgevallen of beroerte-afdeling
Er zijn veel manieren om DNT te verbeteren. Wanneer ziekenhuizen en beroerteteams een systematische kwaliteitsverbeteringsaanpak hanteren voor trombolyse, kan de tijd tussen de aankomst van de patiënt en de behandeling aanzienlijk worden verkort(Kamal e.a. 2014).