7 Stroke Unit
7.1 Inleiding
Eén van de doelstellingen opgenomen in het Stroke Action Plan For Europe is tegen 2030 minstens 90 % van alle beroertepatiënten in Europa op een eerste zorgniveau te behandelen in een stroke unit. De definitie van deze neurovasculaire eenheid, de zogenaamde “stroke unit”, die weerhouden is in het Stroke Action Plan For Europe luidt als volgt: ” Een speciaal, geografisch duidelijk afgebakend gebied of afdeling in een ziekenhuis, waar patiënten met een beroerte worden opgenomen en verzorgd door een multidisciplinair team (medisch, verplegend en therapeutisch personeel) met specialistische kennis van hersenfuncties, opleiding en vaardigheden op het gebied van beroertezorg, met duidelijk omschreven individuele taken, regelmatige interactie met andere disciplines en leiding op het gebied van beroertezorg. Dit team coördineert de zorg door middel van regelmatige, multidisciplinaire vergaderingen (Norrving e.a. 2018).” Stroke units, bemand met een multidisciplinair team van beroertespecialisten, zijn de meest effectieve interventie om betere resultaten te behalen bij het behandelen van een patiënt met een beroerte.
Het Koninklijk besluit van 19 april 2014 omschrijft de normen waaraan de zorgprogramma’s “beroertezorg” in België moeten voldoen om erkend te worden en te blijven. Het besluit bepaalt onder andere de normen voor de eenheid beroertezorg, waarbinnen de behandeling, de verzorging en de observatie van patiënten met een acute beroerte gebeurt. De normen worden gecontroleerd door de deelstaten. Om erkend te blijven dienen de zorgprogramma’s hun medewerking te verlenen aan de interne en externe toetsing van de medische activiteit. In Vlaanderen neemt een aantal ziekenhuizen vrijwillig deel aan de opvolging van indicatoren rond beroertezorg door het Vlaams Instituut voor Kwaliteit van Zorg (VIKZ). In Brussel en in Wallonië zijn nog geen indicatoren verbonden aan de opvolging van beroertezorg.
7.2 Situatie in België
Uit de online bevraging, zie Figuur 7.1, blijkt dat 79 van de 96 bevraagde ziekenhuizen een stroke unit hebben.
- In 16 van de 17 ziekenhuizen zonder stroke unit kan de patiënt trombolyse ondergaan waarop, indien opname op een stroke unit aangewezen is, doorverwijzing naar een ander ziekenhuis nodig is.
- In één van de ziekenhuizen met een stroke unit kan de patiënt niet terecht voor trombolyse.
- Eén ziekenhuis dat aangeeft een stroke unit in te richten vermeldt momenteel geen patiënten op te nemen (omwille van een tekort aan neurologen).
Koninklijk besluit van 19 april 2014 heeft de normen voor de stroke unit en de infrastructuur vastgelegd. Een eenheid “beroertezorg” dient over een minimale capaciteit van vier bij voorkeur exclusief toegewezen, gegroepeerde, erkende D-bedden te beschikken die specifiek aangemerkt zijn voor beroertezorg met eigen verpleegkundige zorg.
Figuur 7.2 toont dat, volgens de online bevraging, in twee ziekenhuizen, waarvan één met een erkenning S1 en één met een aanvraag tot erkenning S1, slechts twee bedden zijn toegewezen aan de stroke unit. In België is het mediaan aantal toegewezen bedden vier, met uitlopers tot 20 en 21 bedden in de universitaire ziekenhuizen.
Verpleegkundigen werkzaam op de stroke unit dienen te beschikken over verworven en onderhouden bekwaamheid en voldoende ervaring (Koninklijk besluit van 19 april 2014) . Verschillende studies tonen aan dat de behandeling van patiënten met een beroerte in stroke units en stroke centers aanzienlijk betere resultaten oplevert als het zorgpersoneel regelmatig specifieke opleidingen heeft gevolgd (KCE Report 181A). Een snelle herkenning van de symptomen van een beroerte in combinatie met een snelle start van de zorgprotocollen leidt tot betere resultaten. Figuur 7.3 geeft de opleidingen weer die de ziekenhuizen (ZH) in de bevraging vermelden. 17 ziekenhuizen die NA geantwoord hebben op de bevraging beschikken niet over een stroke unit. Het 18de ziekenhuis vermeldt geen opleiding ook al verklaart het dat tijdens elke shift een specifiek opgeleide verpleegkundige op de stroke unit aanwezig is. Het postgraduaat neurologische zorg (21 ZH) en de hénalluxopleiding (18 ZH) zijn de meest vermelde opleidingen. De ziekenhuizen moedigen verpleegkundigen vaak aan deze te volgen maar de opleiding is niet verplicht om te kunnen werken op de stroke unit.
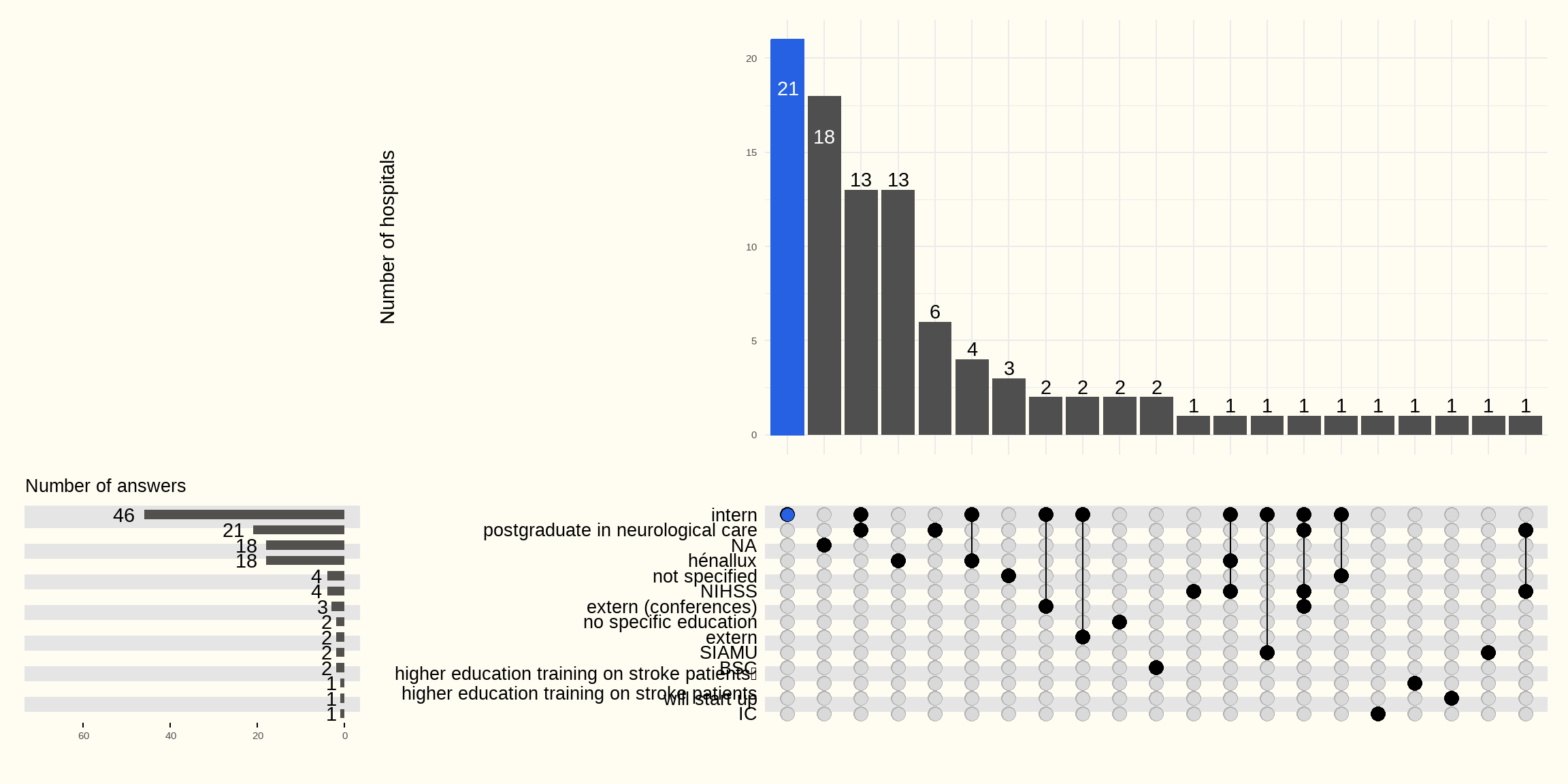
52 ziekenhuizen met een stroke unit geven aan, zie Figuur 7.4, dat tijdens elke shift specifiek opgeleide verpleegkundigen op de eenheid beroertezorg aanwezig zijn. In 22 ziekenhuizen met stroke unit geven ze aan dat dit niet steeds zo is. 5 ziekenhuizen met een stroke unit, waarvan één momenteel geen patiënten opneemt in de stroke unit, gaf NA als antwoord (wat voorzien was voor de ziekenhuizen zonder stroke unit).
Veel ziekenhuizen (ongeveer 60%) organiseren een opleiding voor een deel van hun personeel dat niet op de stroke unit werkt. Deze opleiding wordt meestal intern georganiseerd, kent verschillende vormen en wordt op uiteenlopende tijdstippen gegeven.
De opleiding kan bestaan uit specifieke en gerichte seminars, wetenschappelijke bijeenkomsten, jaarlijkse symposia, bijscholingsdagen, informatieve vergaderingen, regelmatig of eenmalig. Ze kan ook geïntegreerd zijn in verpleegkundige stafvergaderingen, een opleidingsmodule neurologie, of deel uitmaken van permanente vorming of omvorming van het personeel. In sommige ziekenhuizen krijgen nieuwe medewerkers systematisch procedures en protocollen mee.
De jaarlijkse Europese of wereldwijde Dag van de Beroerte is voor sommige ziekenhuizen een uitgelezen moment om activiteiten te organiseren, extra aandacht te besteden, informatiestands op te zetten, interne communicatie te voeren of bredere informatie te verspreiden.
Een aantal andere ziekenhuizen (ongeveer 30%) organiseert momenteel geen opleiding. Sommige van deze ziekenhuizen stellen wel een “beroerte”-handboek, gestandaardiseerde zorgplannen of andere opleidingsmaterialen ter beschikking van het personeel. Andere geven geen informatie over een eventuele opleiding of vinden deze vraag niet van toepassing.
Het personeel dat deze opleidingen volgt, bestaat vooral uit verpleegkundigen, en in mindere mate uit medisch personeel, vooral artsen in opleiding (assistenten). In enkele ziekenhuizen zijn ook andere professionals betrokken, zoals technologen, kinesitherapeuten, logopedisten, ergotherapeuten, diëtisten en ambulanciers.
Deze opleidingen zijn in de eerste plaats bedoeld voor personeel van de spoeddiensten en neurologie, en in mindere mate voor personeel van intensieve zorg en reanimatie, gevolgd door interne geneeskunde. Ook radiologie, CT-scan, geriatrie, fysische geneeskunde, cardiologie en revalidatie worden door een kleine minderheid van ziekenhuizen genoemd.
Meestal wordt niet vermeld of deze opleiding verplicht is of op vrijwillige basis gebeurt.
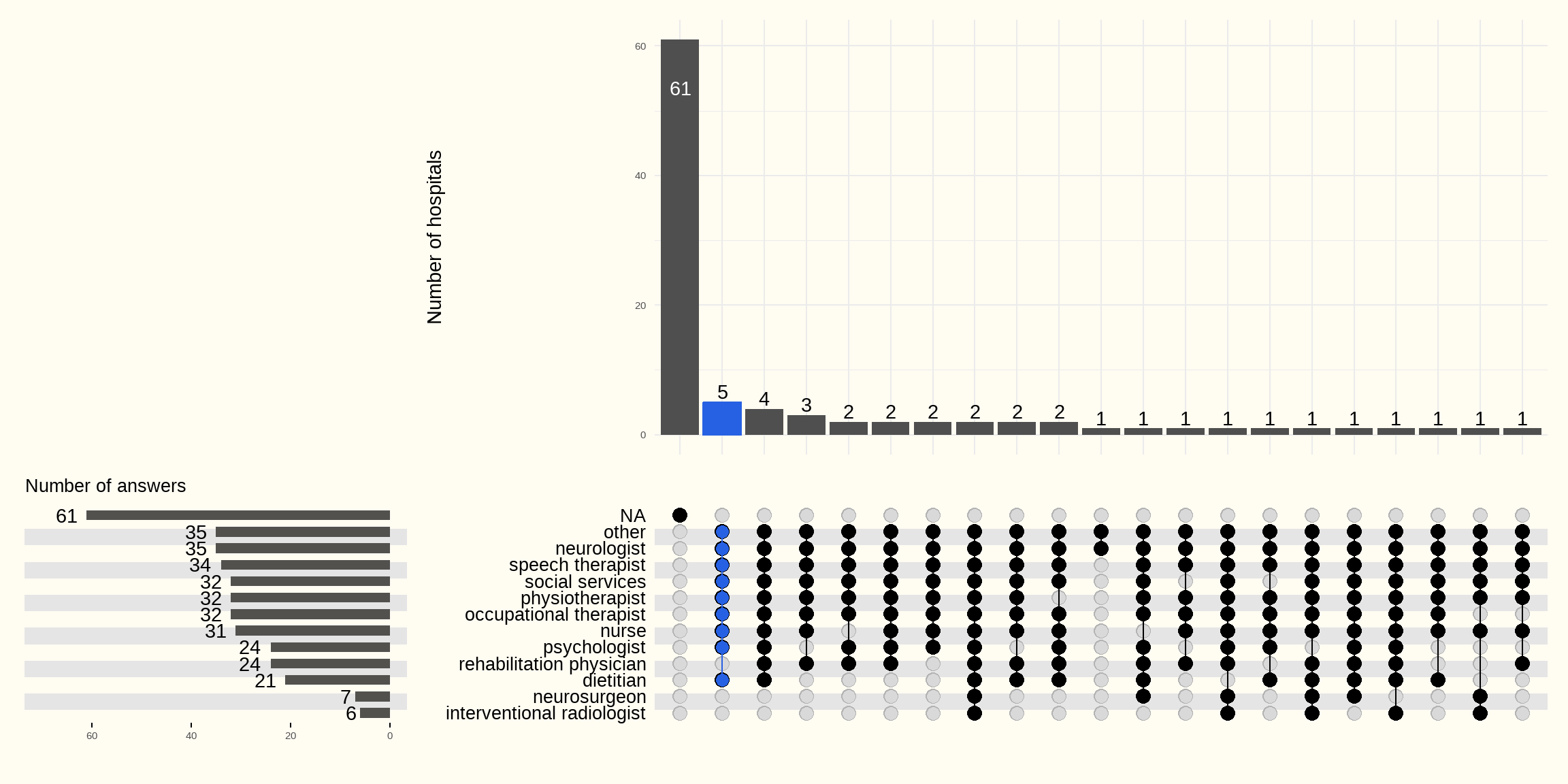
De wet omtrent de zorgprogramma’s “acute beroertezorg” omschrijft duidelijk wie deel uitmaakt van het pluridisciplinair team van het zorgprogramma. Naast de medische en verpleegkundige omkadering dient het zorgprogramma binnen het ziekenhuis een beroep te kunnen doen op een kinesist, een ergotherapeut, een logopedist, een diëtist en een psycholoog, een maatschappelijk werker of sociaal verpleegkundige (basiszorgprogramma).
De online bevraging toetste de aanwezigheid van de gewenste functies (los van het beoogde aantal personen). Uit de resultaten in Figuur 7.5 blijkt dat niet in alle ziekenhuizen met een stroke unit de vereiste disciplines deel uitmaken van dit pluridisciplinair team. De disciplines die niet steeds vermeld zijn als deel van het pluridisciplinair team zijn de revalidatiearts, de diëtist en de psycholoog. Enkele ziekenhuizen zonder acute stroke unit vermelden spontaan op de revalidatieafdeling een team met gelijkaardige bezetting te hebben.
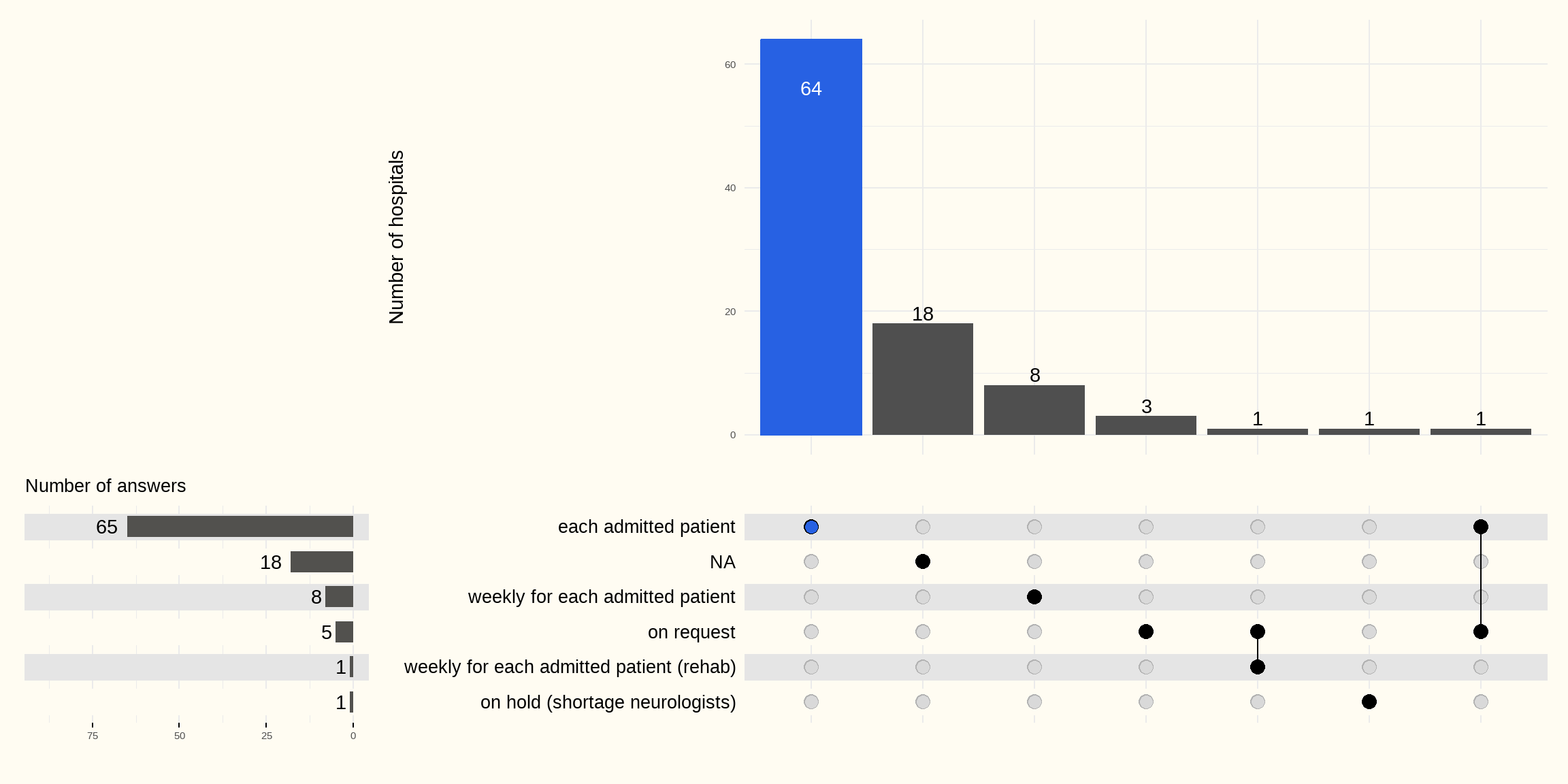
Onderstaande Figuur 7.6 geeft weer, uit de bevraging, hoe frequent een pluridisciplinair consult (teammeetings waarop patiënten worden besproken) plaatsvindt voor een opgenomen beroertepatiënt in de ziekenhuizen met een stroke unit. Het antwoord van de ziekenhuizen zonder stroke unit is weergegeven als NA. Ook het ziekenhuis dat momenteel geen patiënten opneemt ook al geeft het aan een stroke unit te hebben is weergegeven als NA.
73 ziekenhuizen met een stroke unit organiseren voor elke opgenomen patiënt een pluridisciplinair consult. In 8 ziekenhuizen hiervan vindt het pluridisciplinair consult wekelijks plaats.
7 ziekenhuizen zonder stroke unit (dus hier weergegeven als NA) geven in de vragenlijst aan:
- voor elke opgenomen beroertepatiënt een overleg te hebben (4 ZH)
- op vraag een pluridisciplinair consult te organiseren (3 ZH).
1 ziekenhuis hiervan specifieert dat het over de opgenomen patiënten op de revalidatieafdeling gaat.
7.3 Oppuntstelling van de patiënt met een ischemische beroerte
7.3.1 Inleiding
De oppuntstelling van de patiënt met een beroerte begint op de spoedgevallen en wordt voortgezet op de stroke unit. De neuroloog speelt een essentiële rol bij de behandeling van de patiënt met een beroerte.
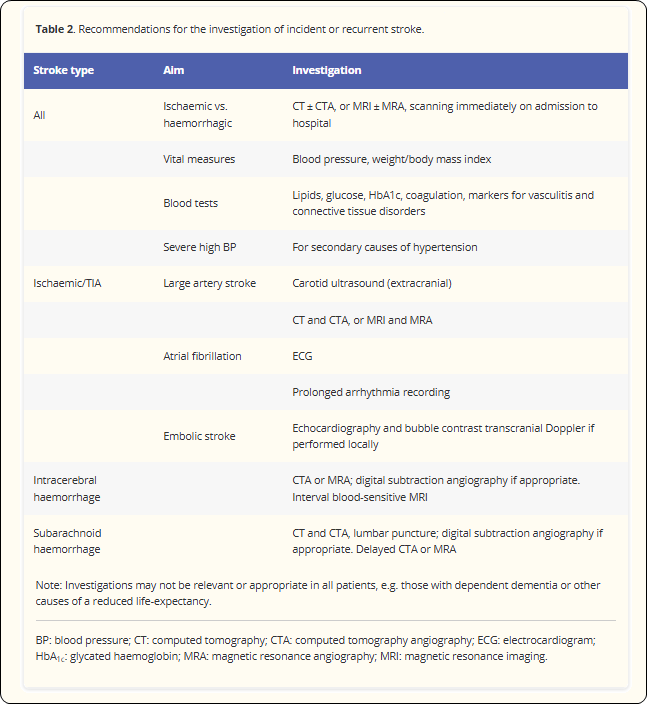
Tabel 7.1 geeft weer welke onderzoeken opgenomen zijn in het SAP-E. Voor de verdere oppuntstelling op de stroke unit zijn dit, naast een bloedonderzoek en herhaalde bloeddrukmetingen:
- telemetrie (bloeddruk, hartritme, zuurstofsaturatie)
- klinisch onderzoek van het hart
- onderzoek van de halsslagaders voor carotisstenose, eventueel aanvullend onderzoek bij vermoeden van een cardio-embolische problematiek
- een echocardiografie, indien nodig
- CT-angiografie van de grote bloedvaten in de aortaboog en intracerebrale bloedvaten, indien nodig
De nomenclatuurcodes voor de aanvullende onderzoeken zijn weergegeven in onderstaande overzichten. Na een eerste analyse van de facturatie van deze onderzoeken tijdens het klassieke verblijf, zal een uitgebreidere statistische analyse ook de ambulante fase voor de opname bestuderen (zie hoofdstuk statistische analyses). Door het streven naar een verminderde ligduur kan verdere oppuntstelling ambulant, na het ontslag van de patiënt, plaatsvinden. Deze analyse valt buiten de scope van de audit.
7.3.2 Beoordeling door de neuroloog
Voor iedere patiënt van de zorgprogramma’s “acute beroertezorg” dient een behandelingsplan opgesteld te worden overeenkomstig de pluridisciplinair opgestelde richtlijnen van het pluridisciplinair kwaliteitshandboek voor beroertezorg (Wet).
7.3.2.1 Beroerte - Diagnose en behandelplan
Figuur 7.7 toont op basis van de facturatie van de nomenclatuurcodes 477724 en 477746 in welke mate de neuroloog tijdens het verblijf van een patiënt die met een ischemische beroerte opgenomen is in 2021 en 2022 een diagnose- en behandelplan opstelde.
Het rapport CVA – Diagnose en behandelingsplan van het RIZIV vermeldt 24.481 tussenkomsten in 2023
Nomenclatuurcodes 477724 en 477746 : honorarium voor de (geaccrediteerde) geneesheer-specialist in de neurologie voor de coördinatie van de diagnostische oppuntstelling en van het opstellen van een behandelingsplan door een multidisciplinair beroertezorgteam bij de «intake» van een rechthebbende die wordt opgenomen omwille van een recent cerebrovasculair accident (CVA)
De variatie tussen de ziekenhuizen wat betreft de facturatie van deze codes is groot, met percentages van 0 % tot 95 %. Deze analyse suggereert een regionaal verschil met minder facturatie in de Waalse ziekenhuizen en meer in de Vlaamse ziekenhuizen.
Dit wordt bevestigd in onderstaande Figuur 7.8 met de provinciale verdeling van het aandeel verblijven tijdens dewelke de neuroloog een diagnose- en behandelplan opstelt bij een patiënt opgenomen met een ischemische beroerte. In de provincies Luxemburg, Luik en Henegouwen is het aandeel verblijven waarbij de neuroloog een diagnose- en behandelplan factureert kleiner.
7.3.2.2 Zorgplan voor beroerte
Figuur 7.9 toont op basis van de facturatie van de nomenclatuurcodes 477761 en 477783 in welke mate de neuroloog tijdens het verblijf van een patiënt die met een ischemische beroerte opgenomen is in 2021 en 2022 een zorgplan opstelde.
Het rapport CVA – Zorgplan van het RIZIV vermeldt 18.881 tussenkomsten in 2023.
Nomenclatuurcodes 477761 en 477783: Honorarium voor de arts-specialist in de neurologie voor de coördinatie van een multidisciplinair beroertezorgteam om een zorgplan op te stellen voor een rechthebbende die is opgenomen omwille van een cerebrovasculair accident (CVA)
De variatie tussen de ziekenhuizen wat betreft de facturatie van deze codes is groot, met percentages van 0 % tot 94 %. Deze analyse suggereert een regionaal verschil met minder facturatie in de Waalse ziekenhuizen en meer in de Vlaamse ziekenhuizen.
Dit wordt bevestigd in onderstaande Figuur 7.10 met de provinciale verdeling van het aandeel verblijven tijdens dewelke de neuroloog een zorgplan opstelt bij een patiënt opgenomen met een ischemische beroerte.
De analyse toont een kleiner aandeel in de provincies Luxemburg, Luik en Henegouwen en in Brussel Hoofdstedelijk gewest. Figuur 7.10 met het aandeel verblijven tijdens dewelke de neuroloog een zorgplan opstelt bij een patiënt opgenomen met een ischemische beroerte, per ziekenhuis, geeft weer dat dit aandeel ook in enkele Vlaamse ziekenhuizen klein is.
Figuur 7.11 toont hoe de facturatie van beide groepen zich ten opzichte van elkaar verhouden. Op de diagonaal bevinden zich de ziekenhuizen waarbij de neuroloog in eenzelfde aandeel verblijven een diagnose- en behandelplan als een zorgplan factureert. Links van de diagonaal liggen ziekenhuizen waarin de neuroloog tijdens meer verblijven een zorgplan dan een diagnose- en behandelplan factureert. Rechts van de diagonaal vinden we de ziekenhuizen terug waarin de neuroloog tijdens meer verblijven een diagnose- en behandelplan dan een zorgplan factureert. Deze figuur toont dat in de meeste ziekenhuizen in meer (of evenveel) verblijven een diagnose-en behandelplan is opgesteld door de neuroloog dan een zorgplan.
7.3.3 Gebruik van de National Institutes of Health Stroke Scale (NIHSS)
De NIH Stroke Scale (Brott e.a. 1989) wordt internationaal gebruikt door zorgverleners om de ernst van een beroerte te beoordelen. Zorgverleners gebruiken deze schaal om de neurologische functie en beperkingen te meten door de persoon vragen te stellen en verschillende fysieke en mentale testen uit te voeren. Deze checklist met vragen en taken beoordeelt het niveau van alertheid van een persoon en zijn of haar vermogen om te communiceren en eenvoudige bewegingen uit te voeren[^3]. Internationaal vergelijken van de resultaten kan enkel na correct gebruik van deze schaal en dit vergt enige opleiding.
De American Stroke Association (ASA) heeft in samenwerking met de American Academy of Neurology (AAN) en het National Institute of Neurological Disorders and Stroke (NINDS) een online bijscholingscursus ontwikkeld voor zorgprofessionals om te leren of te herhalen hoe de NIH Stroke Scale moet worden toegepast bij de beoordeling van acute beroertes. Vier Belgische ziekenhuizen vermelden dat het volgen van deze (online)cursus deel uitmaakt van de opleiding van de verpleegkundigen die werken op de stroke unit.
Onderstaande Figuur 7.12 geeft aan dat 78 ziekenhuizen in de bevraging bevestigen de NIHSS te gebruiken voor de neurologische beoordeling van patiënten met een ischemische beroerte.
74 van de 79 ziekenhuizen met stroke unit geven aan de NIHSS op de stroke unit te gebruiken.
De vijf ziekenhuizen met een stroke unit die aangeven de NIHSS niet te gebruiken (of NA als antwoord) vermelden (zie Figuur 7.13):
- NIHSS enkel te gebruiken bij specifieke situaties zoals deterioratie van de patiënt (naast het systematisch gebruik op de spoed)
- Dat de implementatie van NIHSS lopende is
- Dat de schaal te complex is voor de verpleegkundigen en meer opleiding nodig is (gebruiken RHS)
- Dat de schaal te uitgebreid is (gebruiken MRC)
- Voorlopig geen patiënten op te nemen op de stroke unit.
Figuur 7.14 geeft de analyse van de registratie van de de ICD-10-CM-subcategorie R29.7 National Institutes of Health Stroke Scale (NIHSS) score met code first (*) the type of cerebral infarction (I63.-) tijdens verblijven voor een ischemische beroerte in 2021 en 2022 weer. De figuur toont een grote differentiatie (0 % - 93 % van de verblijven) tussen de ziekenhuizen. Dit kan wijzen op een variatie in het effectieve gebruik van de NIHSS. Een andere mogelijke verklaring is een verschil in registratie-gewoonte tussen de ziekenhuizen.
7.3.4 Beoordeling door aanvullende onderzoeken
7.3.4.1 Onderzoek van het hart
7.3.4.1.1 24 uurs Holter
| 476210 (amb) 476221 (hosp) | Monitoring Holter continue elektrocardiografisch registreren gedurende ten minste 24 uren, door middel van een draagbaar toestel met magneetband of met ingebouwd geheugen, inclusief de raadpleging bij het plaatsen en het wegnemen van het toestel, met protocol en mogelijkheid tot reproduceren van de volledige tracés |
Monitoring de Holter Enregistrement électrocardiographique continu pendant 24 heures au moins, au moyen d’un appareil portable à bande magnétique ou à mémoire interne, y compris la consultation lors de la pose et de l’enlèvement de l’appareil, avec protocole et possibilité de reproduire les tracés complets |
| 476232 (amb) 476243 (hosp) | Herhaling binnen een jaar van verstrekking nr. 476210 - 476221 | Répétition dans le délai d’un an de la prestation n° 476210 - 476221 |
| 476254 (amb) 476265 (hosp) | Monitoring Holter continue electrocardiografische analyse gedurende ten minste 24 uur, door middel van een draagbaar toestel, inclusief de raadpleging bij het plaatsen en het wegnemen van het toestel met protocol en mogelijkheid tot reproduceren van een deel van de tracés |
Monitoring de Holter analyse électrocardiographique continue pendant 24 heures au moins, au moyen d’un appareil portable, y compris la consultation lors de la pose et de l’enlèvement de l’appareil,avec protocole et possibilité de reproduire une partie des tracés |
Figuur 7.15 hieronder toont de verblijven met facturering van ten minste één nomenclatuurcode met hartritmemonitoring binnen de klassieke verblijven. Het percentage verblijven met ten minste één facturering van een code varieert tussen 0 % en 89 %. Het is mogelijk dat dit type onderzoek ambulant wordt uitgevoerd, zowel in de acute fase voor de opname als na het verblijf.
7.3.4.1.2 Electrocardiogram (ECG)
De nomenclatuurcode 475086 wordt opgezocht in het klassieke verblijf.
475086: Elektrocardiografische onderzoeken met protocol, minimaal 12 verschillende afleidingen.
Figuur 7.16 hieronder toont de verblijven waarbij ten minste één ECG-nomenclatuurcode is gefactureerd. Het percentage verblijven waarbij ten minste één code is gefactureerd, varieert tussen 6 % en 91%. Het is mogelijk dat dit type onderzoek ambulant wordt uitgevoerd, zowel in de acute fase voor de opname als na het verblijf.
7.3.4.1.3 Transthoracale of transoesophageale echografie van het hart / Echographie cardiaque transthoracique ou transoesophagienne
| Transthoracaal / transthoracique | ||
| 460456 (amb) 460460 (hosp) | Volledig transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen en in spectraal mode ter hoogte van minstens drie klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist evenals een gedetailleerd protocol | Bilan échographique transthoracique complet du cœur, comprenant l’acquisition d’images bidimensionnelles dans au moins trois plans de coupe différents, et de signaux Doppler en mode couleur et en mode spectral au niveau d’au moins trois orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
| 461230 (amb) 461241 (hosp) | Beperkt transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transthoracique limité du cœur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode spectral. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469652 (amb) 469663 (hosp) | Beperkt transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transthoracique limité du cœur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode spectral. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469814 (amb) 469825 (hosp) | Volledig transthoracaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen en in spectraal mode ter hoogte van minstens drie klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist, evenals een gedetailleerd protocol | Bilan échographique transthoracique complet du coeur, comprenant l’acquisition d’images bidimensionnelles dans au moins trois plans de coupe différents, et de signaux Doppler en mode couleur et en mode spectral au niveau d’au moins trois orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
| 460412 (amb) 460423 (hosp) | Transthoracale mono- en bidimensionele echografie (met respectievelijk ten minste 3 en 2 coupes en registratie op papier en/of magneetband) | Echographie mono- et bidimensionnelle transthoracale (avec respectivement au moins 3 et 2 coupes et enregistrement sur papier et/ou bande magnétique) |
| Transoesofagaal / transœsophagienne | ||
| 460574 (amb) 460585 (hosp) | Volledig transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen ter hoogte van minstens 3 klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist, evenals een gedetailleerd protoco | Bilan échographique transoesophagien complet du cœur, comprenant l’acquisition d’images bidimensionnelle dans au moins 3 plans de coupe différents, et de signaux Doppler en mode couleur au niveau d’au moins 3 orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
| 461252 (amb) 461263 (hosp) | Beperkt transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en kleuren-Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transoesophagien limité du coeur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode couleur. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469674 (amb) 469685 (hosp) | Beperkt transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden, en kleuren-Doppler signalen in spectraal mode. De opname en archivering van het onderzoek is vereist, evenals een beknopte beschrijving die een antwoord geeft op het klinisch probleem | Examen échographique transoesophagien limité au coeur, comprenant l’acquisition d’images bidimensionnelles et de signaux Doppler en mode couleur. L’enregistrement et l’archivage de l’examen et une description succincte répondant au problème clinique sont exigés |
| 469836 (amb) 469840 (hosp) | Volledig transoesofagaal echografisch bilan van het hart, waarbij bidimensionele beelden bekomen worden in minstens drie verschillende snedevlakken, en kleuren-Doppler signalen ter hoogte van minstens 3 klepopeningen. De opname en archivering van het onderzoek op magneetband of digitale drager is vereist, evenals een gedetailleerd protocol | Bilan échographique transoesophagien complet du cœur, comprenant l’acquisition d’images bidimensionnelles dans au moins 3 plans de coupe différents, et de signaux Doppler en mode couleur au niveau d’au moins 3 orifices valvulaires. L’enregistrement et l’archivage de l’examen sur bande magnétique ou support digital et le protocole détaillé sont exigés |
Figuur 7.17 hieronder toont de verblijven waarbij ten minste één nomenclatuurcode voor cardiale echografie (transthoracaal of transoesofageaal) in rekening is gebracht. Het percentage verblijven waarbij ten minste één code in rekening is gebracht, varieert tussen 17 % en 84 %. Het is mogelijk dat dit type onderzoek ambulant wordt uitgevoerd, zowel in de acute fase voor de opname als na het verblijf.
7.3.4.2 Onderzoek van de halsslagaders (doppler of angiografie)
| 460331 (amb) 460342 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis en van de arteria vertebrales | Examen duplex couleur bilatéral des artères carotides et des artères vertébrales |
| 469733 (amb) 469744 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis en van de arteria vertebralis | Examen duplex couleur bilatéral des artères carotides et des artères vertébrales |
| 459756 (amb) 459760 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis en van de arteria vertebralis en kleuren duplexonderzoek van de diepliggende thoracale en/of abdominale en/of pelvische bloedvaten en/of bloedvaten van de ledematen | Examen duplex couleur bilatéral des artères carotides et des artères vertébrales et examen duplex couleur des vaisseaux sanguins profonds thoraciques et/ou abdominaux et/ou pelviens et/ou des vaisseaux des membres |
| 460316 (amb) 460320 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis | Examen duplex couleur bilatéral des artères carotides |
| 469711 (amb) 469722 (hosp) | Bilateraal kleuren duplexonderzoek van de arteria carotis | Examen duplex couleur bilatéral des artères carotides |
| 469792 (amb) 469803 (hosp) | kleuren duplexonderzoek van de intracraniale vaten | Examen duplex couleur des vaisseaux intracrâniens |
| 460375 (amb) 460386 (hosp) | kleuren duplexonderzoek van de intracraniale vaten | Examen duplex couleur des vaisseaux intracrâniens |
| 454016 (amb) 454020 (hosp) | Cerebrale angiografie langs één arteria carotis | Angiographie cérébrale d’une artère carotide |
| 454031 (amb) 454042 (hosp) | Cerebrale angiografie langs de arteria carotis bilateraal | Angiographie cérébrale de l’artère carotide bilatérale |
| 454053 (amb) 454064 (hosp) | Cerebrale angiografie langs één arteria vertebralis | Angiographie cérébrale d’une artère vertébrale |
| 454075 (amb) 454086 (hosp) | Cerebrale angiografie langs de arteria vertebralis bilateraal | Angiographie cérébrale de l’artère vertébrale bilatérale |
| 459432 (amb) 459443 (hosp) | MR-angiografie van de halsvaten of van de thoracale of van de abdominale of van de pelvische bloedvaten of van een lidmaat, minstens 3 sequenties, met of zonder contrast, met registratie op optische of elektromagnetische drager | Angiographie par résonance magnétique des vaisseaux du cou ou des vaisseaux sanguins du thorax ou de l’abdomen ou du pelvis ou d’un membre, minimum 3 séquences, avec ou sans contraste, avec enregistrement sur support, soit optique, soit électromagnétique |
| 465010 (amb) 465021 (hosp) | Cerebrale angiografie langs één arteria carotis | Angiographie cérébrale d’une artère carotide |
| 465032 (amb) 465043 (hosp) | Cerebrale angiografie langs de arteria carotis bilateraal | Angiographie cérébrale de l’artère carotide bilatérale |
| 465054 (amb) 465065 (hosp) | Cerebrale angiografie langs één arteria vertebralis | Angiographie cérébrale d’une artère vertébrale |
| 465076 (amb) 465080 (hosp) | Cerebrale angiografie langs de arteria vertebralis bilateraal | Angiographie cérébrale de l’artère vertébrale bilatérale |
Figuur 7.18 hieronder toont de verblijven waarbij ten minste één nomenclatuurcode voor onderzoek van de bloedvaten in de hals in rekening is gebracht. 17245 klassieke verblijven (55 % van de klassieke verblijven) vertonen geen facturatie van een vasculair onderzoek van de halsvaten. Het percentage verblijven waarbij ten minste één nomenclatuurcode in rekening is gebracht, varieert tussen 9 en 93 %. De resultaten van 50 % van de ziekenhuizen bevinden zich tussen de stippellijnen (p25 en p75). Het is mogelijk dat dit type onderzoek ambulant wordt uitgevoerd, zowel in de acute fase voor de opname als na het verblijf.
In het Stroke Action Plan For Europe maakt een EEG geen deel uit van de standaard uit te voeren onderzoeken. In de Canadese richtlijnen 2022 is controle op epileptische activiteit opgenomen bij patiënten die direct na een beroerte een epileptische aanval krijgen (controle op terugkerende epileptische activiteit) en bij patiënten met een beroerte met een onverklaarbare vermindering van het bewustzijn (continue of herhaalde elektro-encefalogrammonitoring).
| 477131 (amb) 477142 (hosp) | Elektro-encefalografie | Electroencéphalographie |
| 478181 (hosp) | verstrekking 477142 wanneer ze uitgevoerd wordt op een opgenomen patiënt in een erkende functie voor intensieve zorg | prestation 477142 quand elle est effectuée sur un patient hospitalisé dans les locaux d’une fonction agréée de soins intensifs |
| 477411 (amb) 477422 (hosp) | Continu elektroëncefalografisch registreren gedurende ten minste 24 uur door middel van een draagbaar toestel (techniek van het Holtertype) met minimum 4 derivaties, inclusief de raadpleging bij het plaatsen en het wegnemen van het toestel, met protocol en uittreksels uit de tracés | Enregistrement électroencéphalographique continu pendant 24 heures au moins, au moyen d’un appareil portable (technique type Holter) avec minimum 4 dérivations, y compris la consultation lors de la pose et de l’enlèvement de l’appareil, avec protocole et extraits des tracés |
| 477610 (amb) 477621 (hosp) | Kwantitatieve elektro-encefalografie met minstens 19 kanalen | Elect oencéphalographie quantitative avec 19 canaux au moins |
Figuur 7.19 hieronder toont de verblijven waarbij ten minste één EEG-nomenclatuurcode in rekening is gebracht. Het percentage verblijven waarbij ten minste één nomenclatuurcode in rekening is gebracht, varieert tussen 8 % en 94 %. Het is mogelijk dat dit type onderzoek ambulant wordt uitgevoerd, zowel in de acute fase voor de opname als na het verblijf.
Om een beter zicht te krijgen op deze grote differentiatie tussen de Belgische ziekenhuizen in het aandeel verblijven waarbij een EEG is gefactureerd in 2021 -2022 is naar de reden van dit onderzoek gevraagd. Een tiental Belgische ziekenhuizen geven in de bevraging aan systematisch een EEG uit te voeren. In de andere ziekenhuizen is een EEG vooral aangewezen bij het vermoeden van epilepsie, bij een onduidelijk klinisch beeld met bewustzijnsdaling, bij hoge NIHSS scores, als differentieel diagnosemiddel bij vermoeden van een stroke mimic of als hulpmiddel bij het bepalen van de prognose na een beroerte.
7.3.4.3 Geëvoceerde potentialen / Potentiels évoqués
Het type onderzoek dat niet opgenomen is in de richtlijnen van het SAP-E is ‘geëvoceerde potentialen’.
Deze onderzoeken meten en registreren de activiteit van de zenuwbanen die verantwoordelijk zijn voor het gevoel, de beweeglijkheid, het gehoor, het evenwicht en het zicht. De activiteit wordt opgevangen met behulp van oppervlakte-elektroden die aangebracht worden op de huid van de schedel of elders op het lichaam.
De prikkel waarmee de activiteit uitgelokt wordt, kan gevoelsmatig, visueel (zicht) of auditief (gehoor) zijn, afhankelijk van de zenuwbanen die men wil onderzoeken. Er kan ook door middel van magnetische prikkels ter hoogte van de schedel een spiercontractie uitgelokt worden om de zenuwbanen voor de kracht na te gaan.
Somato-sensorisch-geëvoceerde potentiaal
Bij dit onderzoek wordt een gevoelszenuw ter hoogte van de armen of benen geprikkeld. Dit gebeurt door het aanbrengen van elektroden, waarna in reeksen herhaaldelijke elektrische prikkels toegediend worden. Het onderzoek is licht onaangenaam, maar niet pijnlijk.
Visueel geëvoceerde potentiaal
Bij dit onderzoek wordt de oogzenuw geprikkeld. Dit gebeurt door oog per oog naar een beeldscherm te kijken waarop een verspringend dambordpatroon geprojecteerd wordt. Het onderzoek is pijnloos.
Brainstem auditory evoked respons
Bij dit onderzoek wordt de gehoor- en evenwichtszenuw geprikkeld. Via een koptelefoon krijgt de patiënt in elk oor reeksen klikjes te horen. Het onderzoek is pijnloos.
Motorisch geëvoceerde potentiaal
Bij dit onderzoek wordt de hersenschors die instaat voor beweeglijkheid geprikkeld. Dit gebeurt door het aanbrengen van een coil (= een soort platte of convexe schelp) op de schedel en elektroden op de armen en benen, waarna korte magnetische prikkels toegediend worden. Het onderzoek is pijnloos. Het onderzoek kan niet uitgevoerd worden bij mensen met een pacemaker, neurostimulator of pijnpomp.
| 478052 (amb) 478063 (hosp) | Registratie van de visuele geëvoceerde potentialen | Enregistrement des potentiels évoqués visuels |
| 478074 (amb) 478085 (hosp) | Registratie van de auditieve geëvoceerde potentialen | Enregistrement des potentiels évoqués auditifs |
| 478096 (amb) 478100 (hosp) | Registratie van de s omatosensitieve geëvoceerde potentialen | Enregistrement des potentiels évoqués s o m ato-sensoriels |
| 478203 (hosp) | verstrekking 478100 wanneer ze uitgevoerd wordt op een opgenomen patiënt in een erkende functie voor intensieve zorg | prestation 478100 quand elle est effectuée sur un patient hospitalisé dans les locaux d’une fonction agréée de soins intensifs |
| 478111 (amb) 478122 (hosp) | Registratie van de motorische geëvoceerde potentialen | Enregistrement des potentiels évoqués moteurs |
| 477632 (amb) 477643 (hosp) | Registratie van een batterij van cognitieve geëvoceerde potentialen volgens verschillende paradigma’s, voor diagnostische, prognostische of therapeutische oriëntatie doeleinden | Enregistrement d’une batterie de potentiels évoqués cognitifs, selon des paradigmes différents, dans un but diagnostique, pronostique ou d’orientation thérapeutique |
| 477654 (amb) 477665 (hosp) | Registratie van cognitieve geëvoceerde potentialen met het oog op therapeutische follow-up | Enregistrement de potentiels évoqués cognitifs dans un but de suivi thérapeutique |
Figuur 7.20 hieronder toont de verblijven met minimaal één gefactureerde nomenclatuurcode voor geëvoceerde potentialen. Het percentage verblijven met facturering van een code varieert tussen 0 en 92 %.
De meest gefactureerde nomenclatuurcode tijdens de klassieke verblijven is de code die overeenkomt met de registratie van somatosensitieve geëvoceerde potentialen (5593 gefactureerde nomenclatuurcodes).
Bepaalde ziekenhuizen hebben een hoog percentage verblijven waarbij somatosensitieve geëvoceerde potentialen worden gefactureerd (zie Tabel 7.2).
| Nomenclature code | Quantity |
|---|---|
| 478100 | 5593 |
| 478085 | 2421 |
| 478122 | 2268 |
| 478063 | 1087 |
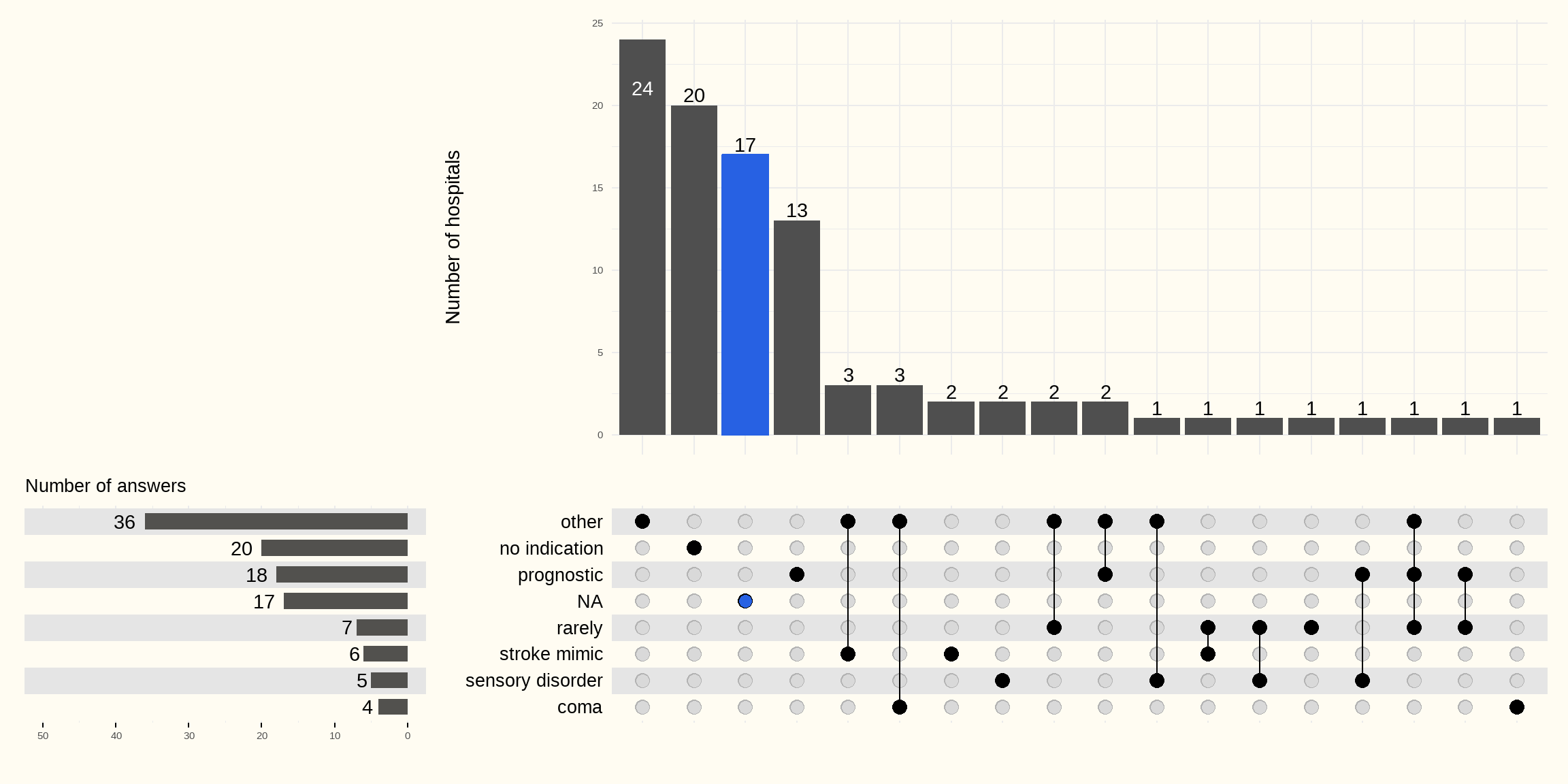
We stelden aan 96 ziekenhuizen de vraag welke indicaties zij hiervoor hanteren in het kader van ischemische beroerte. De resultaten zijn weergegeven in onderstaande Figuur 7.21.
20 ziekenhuizen zien geen enkele reden om dit onderzoek uit te voeren bij een patiënt met een beroerte en nog eens 17 ziekenhuizen hebben geen antwoord gegeven op de vraag (NA). 18 ziekenhuizen vermelden dat het de mogelijkheid geeft de prognose in te kunnen schatten bij neurologische problemen. Enkele ziekenhuizen geven aan dit onderzoek uit te voeren bij coma of bewustzijnsverlies, bij complete paralyse of bij een dismatch tussen beeldvorming en symptomen.
7.3.4.4 Geheel van verstrekkingen tijdens de hyperacute fase
Figuur 7.22 hieronder toont per ziekenhuis, rekening houdend met een patiënten case-mix (zie methodologie in hoofdstuk statistische analyse), de proportie verblijven waarin de verschillende onderdelen van het bilan gerealiseerd zijn op dag \(t_{-1}\), \(t_{0}\) et \(t_{+1}\). De ambulante fase na het ontslag uit het ziekenhuis is niet opgenomen in deze analyse.
In analogie met de statistische analysen krijgt elk van de ziekenhuizen waarin de patiënt « passeert » tijdens de hyperacute fase (de dag voor het stroke event, de dag van het stroke event of de dag volgend op het stroke event) een gelijk deel van het onderzoek toegewezen. De facturatiegegevens vermelden immers een facturatiedatum maar niet het uur van de prestatie. Hierdoor kan de prestatie niet toegewezen worden aan één specifiek ziekenhuis.
De figuur toont dat geëvoceerde potentialen en cardiale Holter in de meeste ziekenhuizen niet behoren tot de standaard uitgevoerde onderzoeken om het bilan van de patiënt op te stellen. Bij het uitvoeren van een cardiale echografie wordt meestal voor de transthoracale weg gekozen.
Er is sprake van een zeer grote spreiding van de resultaten met een variatie tussen de ziekenhuizen:
- van 0 % tot 67 % voor geëvoceerde potentialen
- van 0 % tot 54 % voor cardiale Holter
- van 3 % tot 48 % voor transthoracale echografie
- van 0 % tot 27 % voor transoesofageale echografie
- van 5 % tot 70 % voor EEG
- van 7 % tot 85 % voor een ECG
- van 3 % tot 81 % voor een onderzoek van de halsvaten
Deze gegevens worden in onderstaande Figuur 7.22 weergegeven onder de vorm van een puntenwolk (eerste tab) en een funnel plot (tweede tab)
Details Neck dopler/angio
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 454016 - 454020 | CER.ANGIO/CAROT.1H | ANGIGR CERE CAR |
| 459432 - 459443 | MR-ANG HALSV/@>3SQ | ANG-RM VAS CON/@>3SQ |
| 465032 - 465043 | CER.ANGIO/A.CAR[MAX] | ANGIO.CER.CAR/TOT>2I |
| 465010 - 465021 | CER.ANGIO/A.CAR[1H] | ANGIO.CER.CAR/TOT2#I |
| 469733 - 469744 | KL.DUPL.ART.CAR+VERT | DUPL.CL.ART.CAR+VER |
| 454075 - 454086 | CER.ANGIO/VERT#H | ANGIO.CERE.2 INC.10 |
| 459756 - 459760 | KL.DUPLEX A.CAR.VERT | DUPLEX CL.A.CAR.VERT |
| 469711 - 469722 | KL.DUPL.ART.CAR | DUPL.CL.ART.CAR |
| 454053 - 454064 | CER.ANGIO/VERTEBR. | ANGIOGR CERE 3C |
| 454031 - 454042 | CER.ANGIO/CAROT.2H | ANGIOG CERE 8CL |
| 460316 - 460320 | BIL.DUPLEX CAROT. | EX DUPLEX CAROTIDES |
| 469792 - 469803 | KL.DUPL.INTRACRAN | DUPL.CL.INTRACRAN |
| 460331 - 460342 | BIL.DUPL.CAROT/VERT | EX BILAT DUPL CAROT. |
| 465054 - 465065 | CER.ANGIO/A.VERT.[1H | ANGIO CER/VOIE VERT |
| 460375 - 460386 | DUPL.INTRACRAN.V | EX DUPL VAIS.CRANIEN |
| 465076 - 465080 | CER.ANGIO/VERT[MAX] | ANGIO.CER/VO.VERT>2I |
Details ECG
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 475075 - 475086 | ECG | EXAM E C G ET PROTOC |
Details transthoracic echocardiogram
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 460412 - 460423 | TR.TH.MONO/BI.ECHO | ECHO MONO+BIDI TRANS |
| 469814 - 469825 | VOL.TR.THOR.ECH.HART | ECH.TR.THOR.CARD.CPT |
| 469652 - 469663 | TR.THOR.ECHO.HART | ECHO.TR.THOR.COEUR |
| 461230 - 461241 | TR.THOR.ECHO.HART | ECHO.TR.THOR.COEUR |
| 460456 - 460460 | TR.TH.ECHO.KL.DOPPL | ECHO MONO+BIDI +DOPP |
Details transesophageal echocardiogram
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 469836 - 469840 | VOL.TR.OESOF.ECH.COR | ECH.TR.OESO.CARD.CPT |
| 460574 - 460585 | TRANSOESO.ECHOCAR | ECHOGRAPHIE TRANSOES |
| 461252 - 461263 | TR.OESOF.ECHO.HART | ECHO.TR.OESOPH.COEUR |
| 469674 - 469685 | TR.OESOF.ECHO.HART | ECHO.TR.OESOPH.COEUR |
Details heart holter
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 476210 - 476221 | HOLTER | HOLTER |
| 476232 - 476243 | HOLTER<1J | HOLTER < 1AN |
| 476254 - 476265 | PART.HOLTER | MONITORING DE HOTLER |
Details EEG
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 477411 - 477422 | EEG HOLTER | ENREG.ELECT. |
| 477610 - 477621 | EL.ENCEFALOGRAFIE | ELECTROENCEPHALOGR |
| 478170 - 478181 | 477142.PAT.INT.ZORG | 477142.PAT.SOINS.INT |
| 477131 - 477142 | EEG | ELECTRO ENCEPHA |
Details evoked potential
| NomenCodes | short desc NL | short desc FR |
|---|---|---|
| 478074 - 478085 | AUDITIEVE.POTENTIAL | POTENTIELS.AUDITIFS |
| 477654 - 477665 | COGNIT.POT.THERAPEUT | POT.COGNIT.THERAPEUT |
| 478111 - 478122 | MOTORISCHE.POT. | POTENTIELS.MOTEURS |
| 477632 - 477643 | COGNIT.POT.DIAGNOSTI | POT.COGNIT.DIAGNOST |
| 478192 - 478203 | 478100.PAT.INT.ZORG | 478100.PAT.SOINS.INT |
| 478052 - 478063 | VISUELE.POTENTIALEN | POTENTIELS.VISUELS |
| 478096 - 478100 | SOMASENSITIEVE.POT. | POTENTIELS.SOMATOSEN |
7.4 Optreden van complicaties na een beroerte
7.4.1 Inleiding
Bij de diagnose van (ischemische) beroerte dient men bedacht te zijn op complicaties die kunnen optreden. Inhalatiepneumonie en urinaire infecties zijn opgenomen in het Stroke Action Plan for Europe. Net als het voorkomen van delirium en valrisico. Zoals aangegeven in de inleiding nemen enkele Vlaamse ziekenhuizen vrijwillig deel aan de opvolging van indicatoren rond beroertezorg door het Vlaams Instituut voor Kwaliteit van Zorg (VIKZ). Het VIKZ peilt onder andere naar de verwikkelingen ontstaan tijdens het acuut verblijf in het ziekenhuis, namelijk infectie op de urinewegen en longontsteking door slikproblemen.
7.4.2 Inhalatiepneumonie
Inhalatiepneumonie wordt in de MZG geregistreerd met codes van de categorie:
- J69 ‘Pneumonitis due to solids and liquids’ (specifiek voor inhalatiepneumonie) OF
- J12 tot J18: ‘Microorganism pneumonia’ (niet specifiek voor inhalatiepneumonie)
Figuur 7.24 hieronder toont het percentage verblijven per ziekenhuis met registratie van deze codes. Het percentage ziekenhuisopnames met registratie van een longontsteking geregistreerd volgens deze ICD-10-CM-codes varieert van 3 % tot 21 % in 2021 - 2022. In 2020 was het Vlaamse gemiddelde van de deelnemende ziekenhuizen geanalyseerd door VIKZ 4,1 %.
7.4.3 Urineweginfectie
De ICD-10-CM-codes voor de meest relevante urineweginfecties zijn:
- N39.0 “Urinary tract infection, site not specified”
- N10 “Acute pyelonephritis”
- Codes van subcategorie N30.0 “Acute cystitis”
- Codes van de subcategorie T83.5 “Infection and inflammatory reaction due to prosthetic device, implant and graft in urinary system”
- N99.511 “Cystostomy infection”
Figuur 7.25 hieronder toont het percentage verblijven voor ischemische beroerte in 2021 – 2022, per ziekenhuis, met deze codes. Het percentage verblijven met registratie van een urineweginfectie varieert van 5 % tot 27 %. In 2020 was het Vlaamse gemiddelde van de deelnemende ziekenhuizen geanalyseerd door VIKZ 5,2 %.
De complicaties bloeding na trombolyse en bloeding na trombectomie zijn opgenomen in de desbetreffende hoofdstukken.
7.5 Verpleegkundige zorg
Verschillende internationale studies hebben het belang en de noodzaak aangetoond van verhoogde bewaking van patiënten die een CVA hebben gehad door verpleegkundigen die speciaal zijn opgeleid of ervaren zijn op neurovasculair gebied.
Over het algemeen zijn de interventies van verpleegkundigen in de acute fase na het CVA gericht op het voorkomen van secundaire hersenletsels zoals verhoogde intracraniële druk, het behouden van een goede doorgankelijkheid van de luchtwegen en het voorkomen van complicaties zoals infecties door aspiratiepneumonie en urineweginfecties. Nauwkeurige bewaking gedurende de 72 uur na het CVA maakt vroege opsporing van complicaties mogelijk zoals hypoxie, hyper- of hypoglycemie, hypotensie, hartritmestoornissen, hyperthermie en slikstoornissen.
Op basis van de aanbevelingen van de ESO en het KCE betreffende de zorg voor CVA-patiënten zullen de bewaking en de verpleegkundige zorg zich vooral richten op de bloedsuikerspiegel, de bloeddruk, de lichaamstemperatuur, de zuurstofsaturatie, de hartfrequentie, de urinecontinentie, vroege mobilisatie, slikstoornissen en neurologische evaluatie.
7.5.1 Beheer van de bloedsuikerspiegel
Hyperglycemie is een vaak voorkomende complicatie in de acute fase van een CVA.
Meerdere studies tonen de nadelige effecten aan van aanhoudende hyperglycemie bij een CVA met gevolgen op het gebied van comorbiditeit, functionele uitkomsten, mortaliteit en bloeding.
Het wordt aanbevolen om de capillaire bloedsuikerspiegel meerdere keren per dag (elke 6 uur) te meten en herhaaldelijk te meten wanneer de waarden hoog zijn, vergezeld van een correctie.
Een onmiddellijke correctie van hypoglycemie wordt eveneens aanbevolen.
7.5.2 Beheer van de lichaamstemperatuur
Hyperthermie is een complicatie die tot 50% van de patiënten met een ischemisch CVA treft en doorgaans wordt geassocieerd met een slechte prognose. Een verhoging van de lichaamstemperatuur vereist een zoektocht naar een infectieuze oorsprong.
Het wordt aanbevolen om de temperatuur meerdere keren per dag op te nemen met beoordeling van de resultaten en de uitgevoerde handelingen.
7.5.3 Bewaking van de bloeddruk
In een vroege fase van het ischemische CVA zijn de bloeddrukwaarden normaal gesproken hoog en zijn ze vaak nog hoger bij patiënten met een voorgeschiedenis van hypertensie.
Het wordt aanbevolen om gematigd hoge bloeddrukwaarden te behouden bij een acuut ischemisch CVA, zodat de doorbloeding van het penumbra-gebied wordt verbeterd. Enerzijds kan onbeheersbare hoge bloeddruk of een extreem hoge bloeddruk neurologische complicaties of andere problemen in verband met hypertensie veroorzaken. Ernstige hypotensie daarentegen kan bij een acuut ischemisch CVA nadelig zijn door vergroting van het ischemisch letsel vanwege verminderde doorbloeding van het gebied.
Regelmatige metingen (in het begin frequenter, daarna tot elke 4 uur gedurende 72 uur) van de bloeddruk worden aanbevolen.
7.5.4 Bewaking van de hartfrequentie
Continue cardiale bewaking is erg belangrijk tijdens de eerste 24 uur na een acuut CVA, vooral om hartritmestoornissen als boezemfibrilleren en hartfalen te detecteren.
Naast ritmestoornissen kan tachycardie wijzen op een ander fysiologisch probleem zoals koorts, pijn, angst of urineretentie, en is daarom een doel van verpleegkundige zorg bij het opsporen van complicaties.
7.5.5 Bewaking van de long- en ademhalingsfunctie
Een normale ademhalingsfunctie en een adequate zuurstofvoorziening van het bloed kunnen belangrijke voorwaarden zijn om het ischemische hersenweefsel in de acute fase van het CVA te beschermen.
Hypoxie kan hersenletsel verergeren, via veranderingen in PaCO₂ en PaO₂, wat kan leiden tot hypercapnie en daardoor het risico op een verhoogde intracraniële druk.
Het meten van de zuurstofsaturatie wordt aanbevolen.
7.5.6 Uitscheiding van urine
Stoornissen in de urinefunctie, zoals incontinentie en retentie, verhogen het risico op urineweginfecties en kunnen het revalidatieproces bemoeilijken. Bovendien heeft urine-incontinentie een invloed op de levenskwaliteit. Urineweginfectie is de meest voorkomende infectie in het geval van een acuut CVA, wat leidt tot een toename van morbiditeit en een verlenging van de ziekenhuisopname. De aanwezigheid van een verblijfskatheter heeft ook invloed.
De bewaking en zorg rond urine-uitscheiding maken deel uit van de verpleegkundige zorg.
7.5.7 Slikstoornissen
Veel patiënten die een CVA hebben gehad, ontwikkelen slikstoornissen zoals dysfagie. Dysfagie is een slikprobleem, veroorzaakt door een parese van de hulp- slikspieren, wat het risico op complicaties als aspiratiepneumonie, ondervoeding en uitdroging verhoogt.
Aspiratiepneumonie is een van de meest voorkomende infecties na een CVA, met het hoogste sterftecijfer, en wordt geassocieerd met een langere ziekenhuisopname.
Screeningstesten voor dysfagie worden aanbevolen bij opname van de patiënt, vóór het toedienen van medicatie of orale voeding. Bij een negatieve test kan de patiënt orale voeding krijgen, anders is het plaatsen van een neus-maagsonde noodzakelijk.
De screening moet worden geëvalueerd met behulp van gevalideerde en eenvoudige instrumenten, zoals de Massey Bedside Swallowing Screen.
7.5.8 Neurologische bewaking
Verpleegkundigen, door hun aanwezigheid 24/7, spelen een belangrijke rol in de neurologische bewaking van de patiënt gedurende de eerste 24 uur na een CVA, en kunnen zo een verslechtering of verbetering van het neurologisch deficit vaststellen.
Van de verschillende schalen om de neurologische toestand van volwassen patiënten te beoordelen, is de National Institutes of Health Stroke Scale (NIHSS) de referentieschaal geworden voor CVA’s. Dit neurologisch beoordelingsinstrument met 15 items wordt gebruikt om de effecten van het herseninfarct (weefselnecrose door ischemie) te evalueren door de volgende dimensies te testen: bewustzijnsniveau, taal (afasie), verwaarlozing, gezichtsveldverlies, oogbewegingen, motorische kracht, ataxie (coördinatie), dysartrie (spraak) en gevoelsverlies.
Aan het einde van de test worden de scores van elke item opgeteld tot een totaalscore. Hoe hoger deze totaalscore, hoe groter de impact van de cerebrale ischemie op de patiënt.
Deze schaal kan gebruikt worden door artsen of verpleegkundigen. Een goede kennis van de schaal is vereist om verkeerde interpretatie van de resultaten te voorkomen. De NIHSS-schaal kan meerdere keren per dag worden gebruikt.
7.5.9 Vroege mobilisatie
Een ischemisch CVA veroorzaakt bij de meeste patiënten verschillende graden van neurologisch deficit en blijvende functionele beperkingen. Vroege mobilisatie is een pijler van de revalidatie van deze patiënten en kan complicaties als gevolg van inactiviteit verminderen.
Vroege mobilisatie binnen 24 uur na het CVA wordt aanbevolen in veel klinische praktijkrichtlijnen en bestaat uit rechtop zitten buiten het bed, staan en/of lopen. De patiënt moet zo snel mogelijk een mobilisatieprotocol volgen, binnen 24 uur na opname voor een CVA, tenzij er contra-indicaties zijn.
7.5.10 Bewaking na trombolytische behandeling
Patiënten die een trombolytische behandeling krijgen, moeten ook minimaal 24 uur na de behandeling nauwlettend worden geobserveerd. Er is een risico op intracraniële hemorragische complicatie na trombolyse. De zorg kan worden verleend op een aangewezen intensive care of een CVA-afdeling met continue hartbewaking.
Andere hemorragische complicaties kunnen ook intern optreden of op vasculaire punctiepunten, vooral bij invasieve procedures.
Er bestaat ook een risico op intracraniële hemorragische complicatie na een trombectomie.
7.5.11 Andere aspecten van verpleegkundige zorg
Communicatie is ook een aspect om rekening mee te houden, zowel met de patiënt, vooral bij afasie, als tussen professionals van het multidisciplinaire team of andere instellingen.
Eveneens maakt emotionele ondersteuning aan de patiënt en diens familie deel uit van de zorg.
Er zal een nationaal en individueel rapport over de registratie van de geselecteerde VG-MZG-items met betrekking tot de verpleegkundige zorg voor patiënten die een ischemische beroerte hebben gehad, naar de ziekenhuizen worden gestuurd.