6 Trombectomie
6.1 Inleiding
Mechanische trombectomie, bestaat uit het direct verwijderen van een stolsel in een hersenslagader. Deze endovasculaire procedure vereist het aanbrengen van een katheter bij de liesplooi die naar het niveau van de geblokkeerde slagader wordt geleid. Het stolsel wordt vervolgens verwijderd met een “retriever”-stent (dit type stent blijft niet zitten) of door afzuiging. Mechanische trombectomie (MT) is een interventionele neuroradiologische procedure uitgevoerd door een gespecialiseerde radioloog. Daarnaast is een complexe infrastructuur nodig met een multidisciplinair team (verpleegkundigen, radioloog, anesthesist,..), een technisch platform (angiografiekamer) en een eenheid beroertezorg (stroke unit) voor monitoring. De infrastructuur- en raamwerkstandaarden worden beschreven in het Koninklijk Besluit van 19 april 2014.
In 2015 zijn vijf studies met moderne endovasculaire apparaten gepubliceerd. Sindsdien is mechanische trombectomie toegevoegd aan de medische aanpak als standaard voor patiënten met acute ischemische beroerte met grote vaten occlusie (large vessel occlusion “LVO”). Deze onderzoeken toonden grote voordelen aan voor MT vergeleken met alleen medische behandeling. In België komen de aanbevelingen van de European Stroke Organisation (ESO) en de European Society for Minimally Invasive Neurological Therapy (ESMINT). Deze twee verenigingen geven de belangrijkste richtlijnen[Turc e.a. (2019)](2022 Turc e.a. 2022) als volgt:
- Voor patiënten die rechtstreeks worden opgenomen in een ziekenhuis dat is uitgerust voor trombectomie bij acute ischemische beroerte (≤ 4,5 uur na het begin van de symptomen) met occlusie van een groot anterieur bloedvat en die voor beide behandelingen in aanmerking komen, is aanbevolen intraveneuze trombolyse te combineren met mechanische trombectomie in plaats van alleen mechanische trombectomie uit te voeren. Beide behandelingen moeten zo snel mogelijk na aankomst in het ziekenhuis worden uitgevoerd.
- Voor patiënten die worden opgenomen in een ziekenhuis dat niet is uitgerust voor trombectomie bij acute ischemische beroerte (≤ 4,5 uur na het begin van de symptomen) met occlusie van een groot anterieur bloedvat en die voor beide behandelingen in aanmerking komen, is intraveneuze trombolyse gevolgd door snelle transfer naar een gespecialiseerd ziekenhuis aanbevolen.
- Er is bewijs van hoge kwaliteit en een sterke aanbeveling voor MT binnen 6 uur na het begin van beroertesymptomen, en matig bewijs voor trombectomie tot 24 uur (gebaseerd op specifieke selectiecriteria uit de DEFUSE-3(Albers e.a. 2018) en DAWN-studies(Nogueira e.a. 2018)). Met bewijs van matige tot lage kwaliteit geldt dit ook voor patiënten ouder dan 80 jaar voor respectievelijk het vroege en late tijdsvenster.
De inclusiecriteria voor patiënten die in aanmerking komen voor een trombectomie worden vermeld in de Canadese aanbevelingen 2022, NICE 2022, en AHA/ASA 2019.
Meer recentelijk bevestigt de BMJ Best Practice 2025 Ischaemic Stroke deze aanbevelingen met enkele nuances:
- De beslissing om mechanische trombectomie voor te stellen moet worden genomen door clinici met ervaring in het gebruik van trombolyse en de interpretatie van relevante beelden.
- De procedure mag alleen worden uitgevoerd door specialisten die goed getraind zijn en regelmatig ervaring hebben met intracraniële endovasculaire procedures, in geschikte zalen.
- Patiënten die in aanmerking komen voor een mechanische trombectomie dienen zo snel mogelijk vooraf intraveneuze trombolyse te ondergaan (tenzij dit tegenaangewezen is), ongeacht of ze zich bij een gespecialiseerd ziekenhuis hebben aangemeld of niet.
De National Clinical Guideline for Stroke for the UK and Ireland 2023 kwalificeert het gebruik van MT:
- Zo snel mogelijk en binnen 6 uur na het begin van de symptomen (in combinatie met intraveneuze trombolyse) bij patiënten zonder eerdere beperking (modified Rankin Scale [mRS] score van 0 of 1) met bevestigde occlusie van de proximale anterieure circulatie en een proximale intracraniële occlusie van een belangrijke arterie die resulteert in een invaliderende neurologische deficiëntie (NIHSS-score van 6 of hoger)
- Zo snel mogelijk bij patiënten die tussen 6 en 24 uur daarvoor in goede gezondheid verkeerden (inclusief beroerte bij ontwaken) en die geen eerdere beperking hadden (mRS 0 of 1), in combinatie met trombolyse, indien ze in aanmerking komen:
die een proximale occlusie van een grote intracraniële arterie (ACI en/of M1) hebben bevestigd, wat resulteert in een invaliderend neurologisch tekort (NIHSS-score van 6 of hoger)
of er potentieel is voor hersenweefselredding, zoals aangetoond door perfusiebeeldvorming volgens het tijdsinterval, de ASPECTS-score en de infarctgrootte
De bovenstaande lijst met aanbevelingen is niet bedoeld als volledig overzicht. Aangezien de literatuur op het gebied van beroertes zich snel ontwikkelt, is het waarschijnlijk dat recentere studies, met andere criteria, beschikbaar zullen zijn op het moment van publicatie van het rapport.
6.2 Trombectomie: situatie in Europa en België
6.2.1 Europa
In 2023 behaalden 14 landen de performantie-indicator KPI 7b bestaande uit het uitvoeren van trombectomie bij minstens 7,5 % van alle patiënten die een ischemische beroerte hebben gehad op basis van hoogwaardige gegevens, inclusief België.
6.2.2 België
Omdat België geen register heeft, is de bron die wordt gebruikt om het aantal trombectomieën te berekenen ofwel gebaseerd op de MZG (gegevens gestuurd naar SAP-E) of op de nomenclatuurcodes van verschillende implantaten (materiaal) die worden gebruikt bij een ischemische beroerte (Rapport 2022 variaties in medische praktijken beschikbaar op de healthy.belgium website).
De meest recente cijfers die beschikbaar zijn in de SAP-E-rapporten (2021, 2022 en 2023) en op de healthybelgium.be-website, zijn hieronder vermeld.
6.2.2.1 SAP-E 2021-2022-2023
| 2021 | 2022 | 2023 | |
|---|---|---|---|
| Mechanical Thrombectomy Total number of MT treatments | 1969 | 1969 | 2048 |
| Rate of ischemic stroke patients treated with MT | 9,28 % | 9,08 % | 9,30 % |
6.2.2.1.1 Healthy Belgium
In 2021 zijn 1253 trombectomieën geregistreerd. In 2022 zijn 1.749 trombectomieën uitgevoerd in Belgische ziekenhuizen, wat overeenkomt met 7 % van het totale aantal patiënten dat dat jaar een beroerte kreeg. In datzelfde jaar zijn in totaal 139 patiënten overgebracht naar een meer gespecialiseerd ziekenhuis voor verdere behandeling.
6.3 Trombectomie: resultaten op basis van geselecteerde verblijven in 2021-2022
6.3.1 Inleiding
Na overleg en advies van de experten is de methodologie voor het berekenen van het aantal verblijven met trombectomie voor deze audit gebaseerd op de volgende elementen:
Verblijven moeten voldoen aan de inclusie- en exclusiecriteria voor STROKE-verblijven (zie hoofdstuk methodologie) EN gekoppeld zijn aan de facturering van een implantaatcode 182162 (gehospitaliseerd) of 182151 (ambulant)
Deze laatste nomenclatuurcodes komen overeen met de volgende omschrijving: ” Geheel van katheterisatiemateriaal nodig voor een endovasculaire verwijdering van een intracraniële trombus via aspiratie, of nodig voor het gebruik van een trombus retriever bij een endovasculaire intracraniële mechanische trombectomie procedure, bij een ischemisch cerebrovasculair accident ”
We onderzochten of er andere implantaatcodes zijn gebruikt. In 1 % van de verblijven werd enkel een andere implantaatcode gefactureerd (zie info).
Verschillende andere nomenclatuurcodes (naast de nomenclatuurcode 182162/182151) kunnen bij stroke worden gebruikt:
- 182140: Eén of meerdere trombus retrievers gebruikt bij een endovasculaire intracraniële mechanische trombectomie procedure bij een ischemisch cerebrovasculair accident (4457,25 euro in 2021)
- 182184: Geheel van dilatatiemateriaal en eventuele stent gebruikt bij een endovasculaire behandeling van een proximaal gelegen arteriële vernauwing, om toegang te bekomen voor een endovasculaire verwijdering van een intracraniële trombus bij een ischemisch cerebrovasculair accident (891,45 euro in 2021)
| exit_year | implant_code | number | % |
|---|---|---|---|
| 2021 | 182140 | 9 | 1 % |
| 2021 | 182162 | 142 | 13 % |
| 2021 | 182162_182184 | 20 | 2 % |
| 2021 | 182162_182140 | 833 | 77 % |
| 2021 | 182162_182140_182184 | 75 | 7 % |
| 1079 | 100 % |
De nomenclatuurcodes 182140 (thrombus retrievers) en 182184 (materiaal voor dilatatie van een arterie) worden in 87 % van de gevallen altijd gelijktijdig met de nomenclatuurcode 182162 (materiaal nodig voor de endovasculaire extractie van een trombus) gefactureerd.
Nomenclatuurcode 182140 wordt in 84 % van de gevallen gefactureerd, code 182184 in 10 % van de gevallen, waarvan 1 % geïsoleerd wordt gefactureerd (factureringsfout?).
De 3 codes worden in 7 % van de gevallen gelijktijdig gefactureerd.
Om het exacte aantal uitgevoerde trombectomieën in 2021 en 2022 te verkrijgen, onderzochten we ook de mogelijkheid om aanvullende criteria te gebruiken of te combineren zoals:
- ICD-10-PCS: 03C (G/H/J/K/L/M/N/P/Q)(0/3/4)Z- code (versies 2019 en 2021 voor respectievelijk de registratiejaren 2021 en 2022)
- De nomenclatuurcode 589186 (gehospitaliseerd)/589175(ambulant) die overeenkomt met de volgende titel: ” Percutaan inbrengen onder controle door medische beeldvorming van endovasculaire catheters met het oog op de rekanalisatie van een gedocumenteerde vasculaire occlusie, door fibrinolyse, door mechanische rekanalisatie, door aanwending van energie (thermische, laser, radiofrequentie) en door aspiratie inclusief de manipulaties en controles tijdens de behandeling en het gebruikte materiaal, exclusief de angioplastiekcatheters, de farmaca en contrastmiddelen. Voor de andere bloedvaten dan de coronaire”
Het consolideren van het exacte aantal trombectomieën met behulp van deze aanvullende criteria is moeilijk omdat:
- we aanrekeningen van implantaat- en/of recanalisatie-codes hebben gevonden zonder registratie van de ICD-10-PCS procedurecode, evenals omgekeerd
- de nomenclatuurcode 589186 volgens de experten niet erg specifiek is en in brede zin voor andere vaten dan de coronairen geldt
- we ook hebben gemerkt dat andere verstrekkingen worden gefactureerd in plaats van de 589186-code, waarbij de implantaatcode in de context van ischemische beroerte wordt gedeclareerd
Het aantal trombectomieën zou in de toekomst nauwkeuriger bepaald moeten kunnen worden, want sinds 01-08-2024 is de nomenclatuurcode specifiek voor trombectomie beschikbaar (zie info). Deze nomenclatuurcode kan alleen worden geattesteerd in een ziekenhuis dat een erkenning heeft van het gespecialiseerd zorgprogramma S2. We hebben geen gegevens van 2024.
588991 (amb)/589002 (hosp): Mechanische endovasculaire intracraniële behandeling van een acuut ischemisch cerebrovasculair accident (trombectomie), inclusief de manipulaties en controles uitgevoerd tijdens de behandeling en alle verbruiksgoederen, met uitzondering van de katheters en medische hulpmiddelen nodig voor verwijdering van de stolsels, de fibrinolytica, andere farmaceutische producten en de contrastmiddelen
De verstrekking 588991-589002 kan alleen worden geattesteerd door een interventieradioloog.
De verstrekking 588991-589002 kan slechts één keer per dag worden geattesteerd.
De verstrekking 588991-589002 kan niet worden gecombineerd met verstrekkingen 589175-589186 of 589116-589120. De verstrekking 588991-589002 mag enkel aangerekend worden, indien ze verricht wordt in een ziekenhuis dat beschikt over een gespecialiseerd zorgprogramma “acute beroertezorg met invasieve procedures” erkend overeenkomstig het koninklijk besluit van 19 april 2014 houdende vaststelling van de normen waaraan de zorgprogramma’s “beroertezorg” moeten voldoen om erkend te worden of aan de normen die dit koninklijk besluit wijzigen, vervolledigen of vervangen.
6.3.2 Aantal SHA verblijven met trombectomie op nationaal niveau in 2021 en 2022
De volgende Figuur 6.1 toont de geselecteerde verblijfsverblijven, gegroepeerd volgens de verschillende onderzochte criteria (aanrekening van het implantaat 182162/182151 (flag_implant), ICD-10-PCS code (flag_Z) of nomenclatuurcode 589186/589175 voor endovasculaire procedurenomenclatuurcode (flag_percutanee).
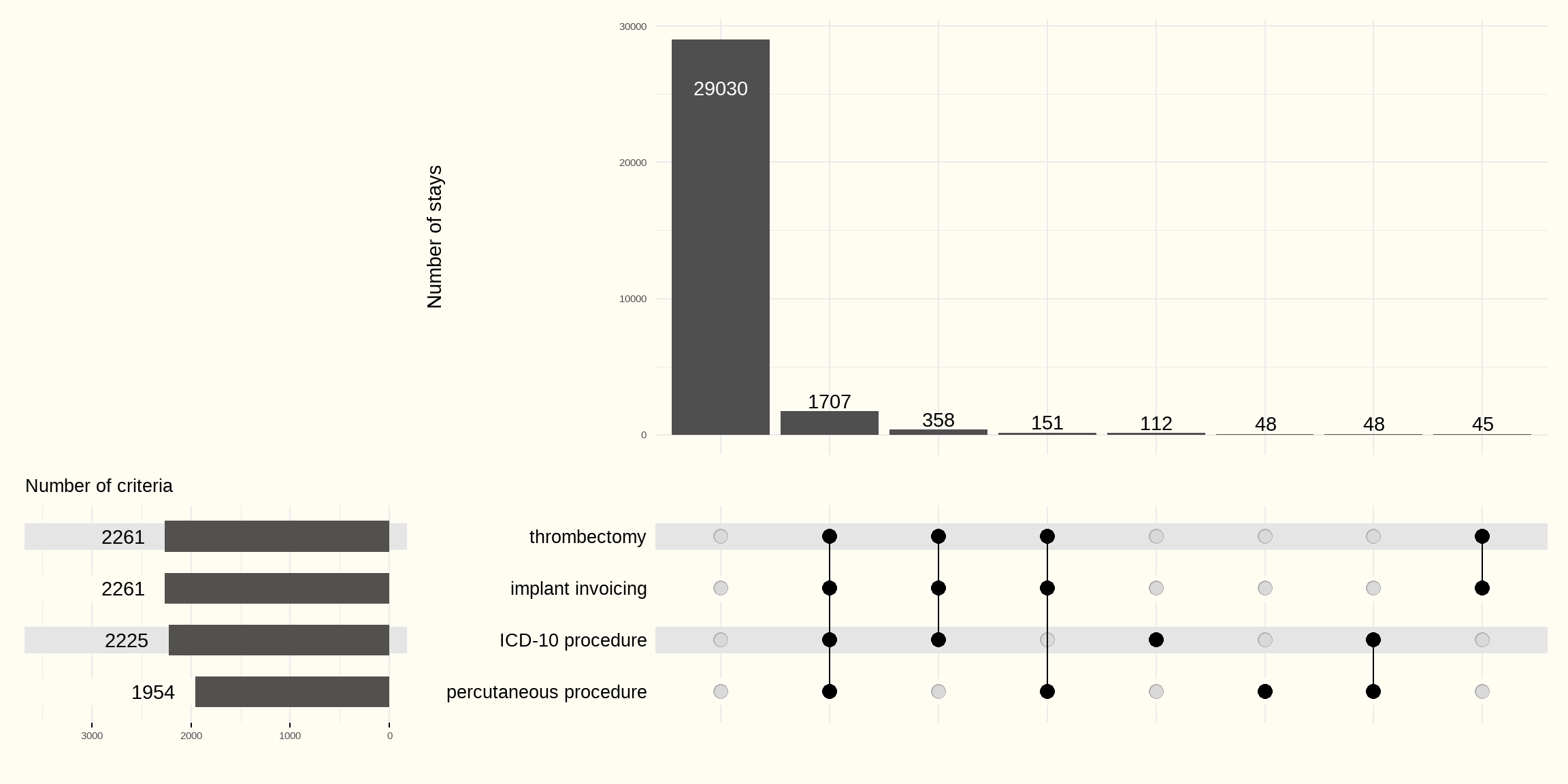
In 112 verblijven is enkel het criterium registratie van de ICD-10-PCS code (flag_Z) terug te vinden. In 48 verblijven is enkel het criterium aanrekening van de nomenclatuurcode voor percutane interventie (flag_percutané) terug te vinden.
Het aantal verblijven met een trombectomie, uitsluitend gebaseerd op het criterium implantaat (flag_implant) dat door de experten is gekozen, is 2261 in 2021-2022, dat wil zeggen 7,2 % van het totale aantal geselecteerde SHA-verblijven.
De bovenstaande analyse kon geen onderscheid maken tussen verblijven voor primaire patiënten (rechtstreeks opgenomen in het ziekenhuis) en secundaire patiënten (doorverwezen door een ander ziekenhuis). Dit onderscheid werd gemaakt aan de hand van de gegevens verkregen via de online bevraging.
Er werd geen ambulante facturering gevonden voor trombectomie (zie hoofdstuk statistische analyses).
6.3.3 Percentage trombectomieën per ziekenhuis in 2021-2022
Figuur 6.2 hieronder toont de verdeling van trombectomieën per ziekenhuis. De meeste ziekenhuizen voeren geen trombectomie uit. Het percentage trombectomieën varieert tussen 1 en 38 % voor de 32 ziekenhuizen die deze techniek in 2021-2022 uitvoeren.
Voor de jaren 2021-2022 hebben we geen lijst van ziekenhuizen die destijds waren goedgekeurd voor basis- (S1) of gespecialiseerde (S2) zorgprogramma’s beroertezorg.
6.3.4 Aantal verblijven met trombectomie EN trombolysebehandeling in 2021-2022
De SHA-verblijven die zijn geanalyseerd met combinatie van de behandelingen trombolyse en trombectomie zijn geselecteerd volgens dezelfde criteria.
Figuur 6.3 hieronder toont de combinaties van de verschillende behandelingen.
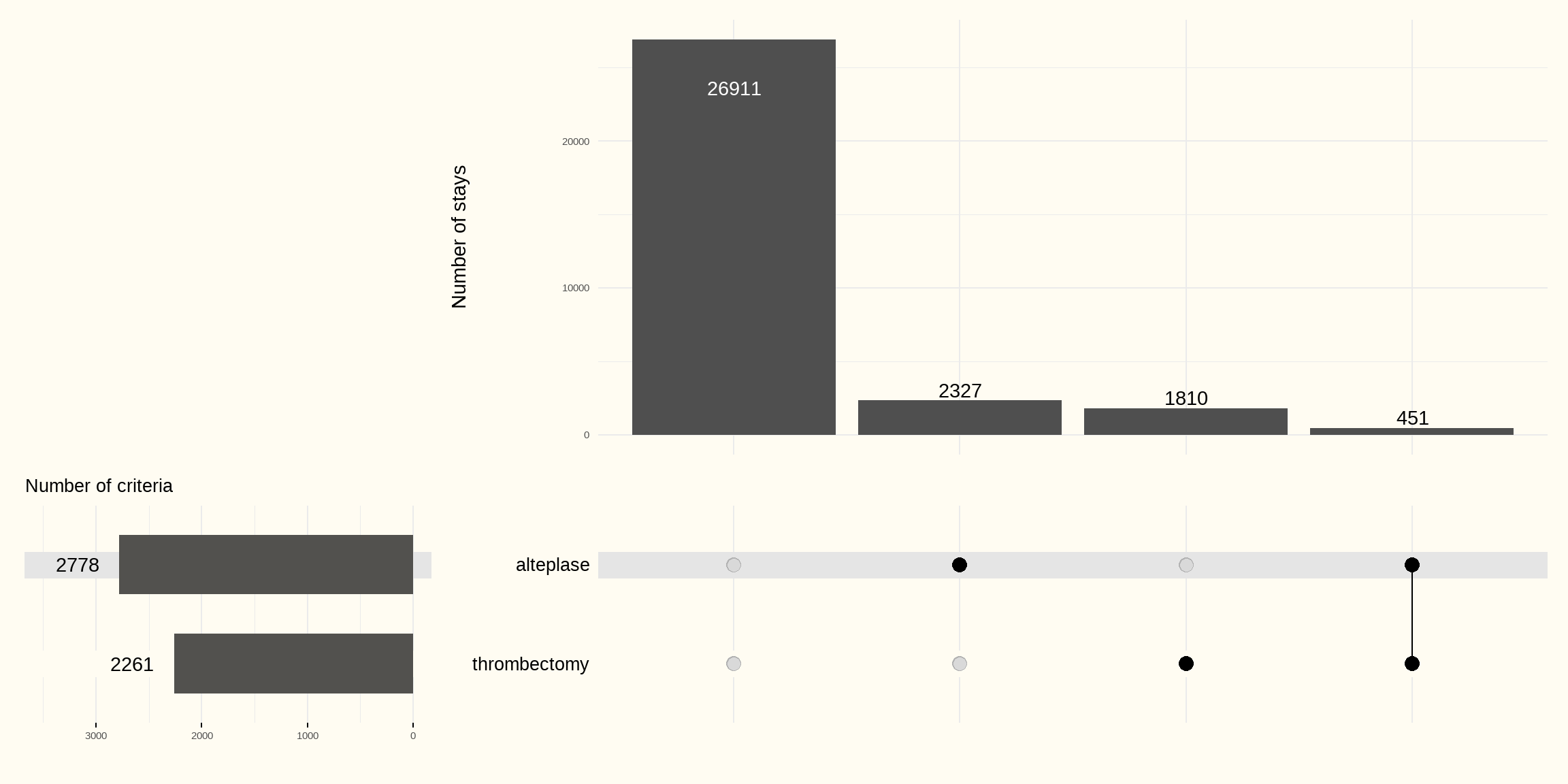
In de 2778 klassieke verblijven met aanrekening van alteplase is in 451 verblijven ook een trombectomie aangerekend.
Van de in totaal 31.499 geselecteerde verblijven, ondergaat 1,4 % beide behandelingen tijdens hetzelfde klassieke verblijf.
Deze figuur houdt geen rekening met de ambulante aanrekening van alteplase. Het aandeel verblijven met gecombineerde behandeling (trombolyse en trombectomie) is in deze analyse bijgevolg onderschat.
Ter informatie: het SAP-E 2023 rapport geeft een aandeel van gecombineerde behandelingen (trombolyse en trombectomie) van 1,62 % weer.
6.3.5 Hemorragische complicaties van trombectomie
Symptomatische intracerebrale bloeding (ICH) is een van de complicaties na een mechanische trombectomie. De percentages ICH gemeld in klinische studies met trombolyse en trombectomie(2022 Turc e.a. 2022) zijn respectievelijk 7,6 % en 4,4 %.
Om een diagnose van bloeding na een trombectomie tijdens een klassiek verblijf in de MZG te registreren, moeten de volgende twee codes samen worden geregistreerd voor hetzelfde verblijf:
- De code voor een ischemische beroerte (I63)
- Code G97.5- ” Postprocedural hemorrhage of a nervous system organ or structure following a procedure”
Binnen de klassieke verblijven met trombectomie voldoen 10 verblijven aan deze 2 criteria en zijn 8 verschillende ziekenhuizen hierbij betrokken (0,44 % van de verblijven met trombectomie). Dit lage percentage kan worden verklaard door een lage complicatiegraad in Belgische ziekenhuizen of door een onderregistratie van bloedingscomplicaties.
6.4 Trombectomie: resultaten gebaseerd op de online bevraging
De resultaten van de online vragenlijst worden weergegeven voor:
- Alle patiënten
- Per patiënttype (primair of secundair)
Vooral bij ” door-to-groin” tijdsintervallen hebben we ziekenhuizen gevraagd onderscheid te maken tussen primaire patiënten (rechtstreeks opgenomen in het ziekenhuis) en secundaire patiënten (doorverwezen door een ander ziekenhuis).
De ziekenhuizen gaven antwoorden over de situatie in 2024.
6.4.1 Trombectomie (alle patiënten)
20 ziekenhuizen die trombectomie (MT) uitvoeren, vulden de specifieke online vragenlijst over trombectomie in.
Het totale aantal trombectomieën in 2024 is, volgens gegevens van de 20 ziekenhuizen, 1715. Van deze patiënten werd 54,3 % (931 patiënten) overgebracht van een verwijzend ziekenhuis (dat de patiënt naar het specialistische ziekenhuis stuurt) naar een specialistisch ziekenhuis.
De online vragenlijst geeft aan dat in 2024 18.113 patiënten zijn opgenomen voor een beroertediagnose (TIA uitgezonderd) in de 96 bevraagde Belgische ziekenhuizen. Het op deze basis berekende percentage trombectomieën is 9,5 %.
6.4.1.1 Totaal aantal trombectomieën uitgevoerd in 2024 door ziekenhuizen
De volgende Figuur 6.4 toont het totale aantal verblijven met trombectomie (primaire en secundaire patiënten), per ziekenhuis in 2024.
Het totale aantal patiënten varieert per ziekenhuis (minimaal 1; maximaal 175).
6.4.1.2 Het percentage trombectomieën per ziekenhuis
We berekenden het percentage trombectomieën in niet-specialistische ziekenhuizen Figuur 6.5. De teller is het aantal patiënten met een indicatie voor trombectomie doorverwezen naar een gespecialiseerd centrum en de noemer is het aantal patiënten dat is opgenomen voor een ischemische beroerte in het verwijzende ziekenhuis.
We berekenden het aantal trombectomieën voor de patiënten die rechtstreeks opgenomen zijn in gespecialiseerde ziekenhuizen (Figuur 6.6). De teller is het aantal primaire patiënten dat een trombectomie ondergaat in het gespecialiseerde centrum en de noemer is het aantal primaire patiënten dat is opgenomen voor een ischemische beroerte in het gespecialiseerde ziekenhuis.
De cut-off waarde (in stippellijnen) is 7,5 % (streefwaarde volgens SAP-E-gegevens).
Het percentage patiënten met een indicatie voor trombectomie en overgebracht naar een ander ziekenhuis is hoog in 3 ziekenhuizen waar meer dan de helft van de patiënten wordt overgebracht.
In 2024 is het mediane percentage trombectomieën in gespecialiseerde ziekenhuizen (11 %) hoger dan dat in doorverwijzende ziekenhuizen (7 %). Sommige gespecialiseerde ziekenhuizen bereiken de streefwaarde van 7,5 % voor primaire patiënten (die rechtstreeks in hun ziekenhuis worden opgenomen) niet. Deze cijfers moeten met de nodige voorzichtigheid worden geïnterpreteerd gezien het kleine aantal patiënten.
6.4.2 Trombectomieën (primaire patiënten) meer dan 6 uur na de symptomen
De volgende Figuur 6.7 toont het aandeel primaire patiënten dat meer dan zes uur na het begin van de symptomen een trombectomie onderging.
Het aandeel primaire patiënten dat met trombectomie wordt behandeld meer dan 6 uur na het begin van de symptomen varieert van 0 tot 0,83 voor 18 van de 20 onderzochte ziekenhuizen. De 2 ziekenhuizen die niet in de figuur voorkomen, gaven “NA” als antwoord.
6.4.3 Erkenning van het gespecialiseerde zorgprogramma voor beroertezorg S2 en uitvoeren van trombectomieën
Tabel 6.2 hieronder laat zien dat er niet noodzakelijk een verband is tussen de verstrekkingen van trombectomieën in 2024 en de erkenning van het gespecialiseerde zorgprogramma S2 (situatie op 1 april 2025 volgens de ziekenhuizen).
| S1-S2-other | ESO | Nb of thrombectomy | ||
|---|---|---|---|---|
| request S1 and S2 | 1 | |||
| request S1 and S2/other | 3 | |||
| shared S2 | 42 | |||
| S1 and S2 | 59 | |||
| S2 | 63 | |||
| S1 and S2 | 68 | |||
| S1 /request S2 | 72 | |||
| request S2 | 78 | |||
| request S2 | Centre | 93 | ||
| S2 | Centre | 95 | ||
| request S2 | 96 | |||
| S1 and S2 | 100 | |||
| request S2/other | 101 | |||
| S2 and request S1 | 101 | |||
| nor S1 nor S2 | Centre | 104 | ||
| request S2 | Centre | 105 | ||
| S1 | Centre | 106 | ||
| S1/other | Centre | 122 | ||
| S2 | 131 | |||
| request S2 | Stroke Unit | 175 |
6.4.4 Trombectomieprocedure
De volgende Tabel 6.3 geeft aan “wie” beslist over de trombectomie.
| Answer | Number of hospitals |
|---|---|
| neurologist in consultation with interventional radiologist | 8 |
| neurologist and interventional radiologist | 7 |
| interventional radiologist in consultation with neurologist | 2 |
| neurologist | 1 |
| multidisciplinary consultation (emergency, neurologist, interventional radiologist, intensivist) | 1 |
| consultation between the S1 neurologist and the S2 neurologist | 1 |
In de meeste ziekenhuizen (17 ziekenhuizen) wordt de beslissing om een trombectomie uit te voeren gezamenlijk genomen door de neuroloog en de interventieradioloog van het gespecialiseerde ziekenhuis.
6.4.5 Wachtdienst
De beschikbaarheid van deze techniek 24 uur per dag is onderzocht. De volgende Figuur 6.8 toont dat in 2 ziekenhuizen een trombectomie niet 24 uur per dag kan worden uitgevoerd. Eén van hen heeft een erkenning S2 en de ander heeft er één aangevraagd aan.
Figuur 6.9 hieronder toont wanneer de interventieradioloog aanwezig is voor een trombectomie in functie van de verschillende momenten van de week.
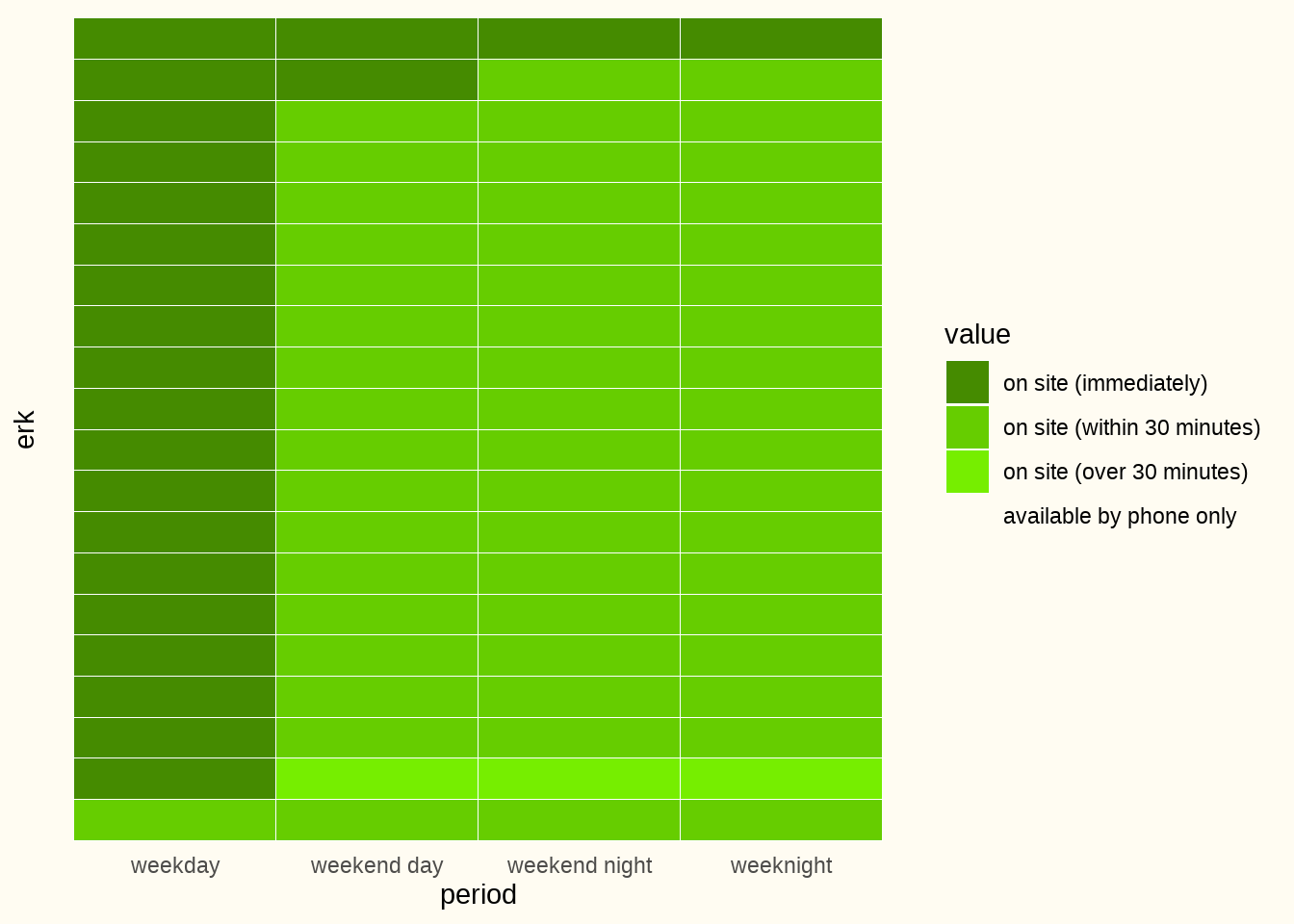
Slechts één ziekenhuis verzekert een 24-uurs aanwezigheid ter plaatse. 19 van de 20 ziekenhuizen hebben overdag gedurende de weekdagen een gespecialiseerde radioloog ter plaatse. Tijdens het weekend (dag en nacht) en de ’s nachts gedurende de weekdagen is de radioloog meestal binnen 30 minuten ter plaatse.
4 ziekenhuizen melden dat er samenwerking is tussen verschillende ziekenhuizen om de permanentie van de interventionele radioloog te waarborgen (Figuur 6.10). We beschikken niet over het aantal ziekenhuizen waarvoor één radioloog van wacht is.
6.4.6 Trombectomieën (secundaire patiënten)
De volgende Figuur 6.11 toont het aantal verschillende verwijzende ziekenhuizen waaruit secundaire patiënten overgebracht worden.
Het aantal verwijzende ziekenhuizen ligt tussen 0 en 12. Het hoge aantal ziekenhuizen dat door sommige gespecialiseerde centra wordt aangekondigd, kan ook worden verklaard door de onmogelijkheid van behandeling in een gespecialiseerd ziekenhuis vanwege een gelijktijdige trombectomie. In dit geval worden patiënten vervolgens overgeplaatst tussen gespecialiseerde centra (deze worden vervolgens opgenomen als een verwijzingsziekenhuis).
De volgende Figuur 6.12 toont “wie” de overplaatsing van patiënten van een verwijzend ziekenhuis naar een gespecialiseerd ziekenhuis organiseert. Omdat de vraag “open” is, hebben de ziekenhuizen ook het gebruikte vervoermiddel toegevoegd .
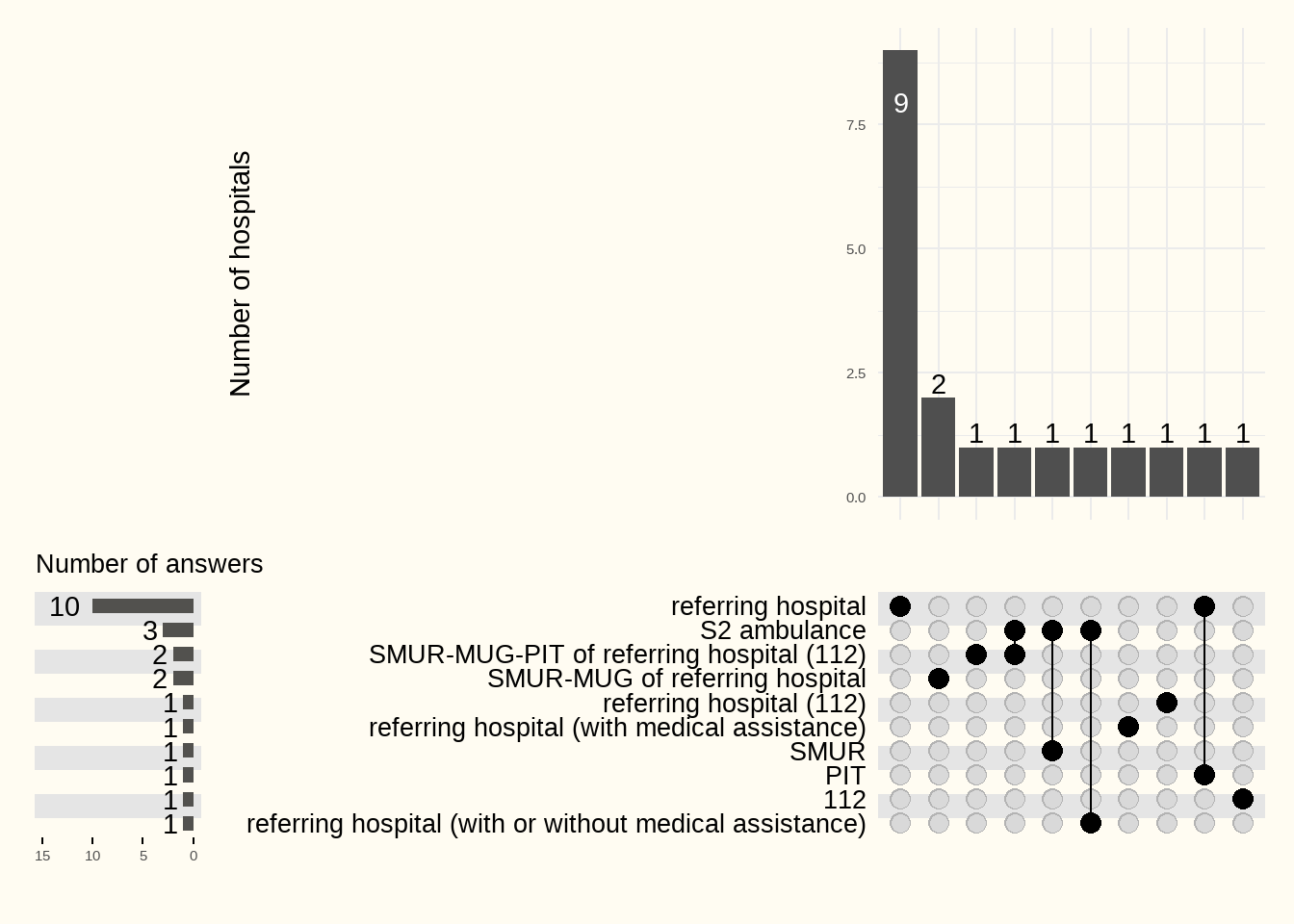
De meeste overplaatsingen worden georganiseerd door het verwijzende ziekenhuis (het ziekenhuis dat de patiënt naar het gespecialiseerde centrum stuurt).
Het transport is niet op een uniforme manier georganiseerd: ziekenwagen, MUG, PIT of een ziekenwagen van het gespecialiseerde centrum dat naar het verwijzende ziekenhuis wordt gestuurd om de patiënt op te halen.
Volgens de bevraagde ziekenhuizen zijn de belangrijkste factoren die de tijd verlengen tussen het eerste contact om de transfer van een patiënt, kandidaat voor een trombectomie (in een ander ziekenhuis), te organiseren en de effectieve uitvoering van deze trombectomie, de volgende::
- Organisatie van de overdracht: onbeschikbaar vervoer (MUG, PIT, medische ambulance), niet-optimale planning (niet-optimale logistieke prioriteit van transportdiensten)
- Overplaatsingstijd: verlies van tijd voor de heen- en terugreis per ziekenwagen van het gespecialiseerde centrum of een sterk verstedelijkte omgeving, afstand tussen centra
- Verblijfsduur in het niet-specialistische ziekenhuis (toegang tot neuroloog, beeldvorming, radioloog)
- Administratieve, klinische en vooral radiologische gegevensoverdracht. De ziekenhuizen melden dat de radiologische beelden niet toegankelijk zijn als het protocol niet is opgesteld (beschikbaarheid van een Pacs-on-Web-code). De tijd die nodig is om afbeeldingen te bekijken wordt soms verlengd door het gebruik van verschillende software.
- Patiëntgerelateerde factoren: voorbereidingstijd en medische bijzonderheden (intubatie, enz.)
In 2024 toont de volgende Figuur 6.13 het percentage secundaire patiënten dat direct na een trombectomie terugkeert naar het thuisziekenhuis.
Het percentage patiënten dat onmiddellijk terugverwezen wordt naar het verwijzende ziekenhuis is meestal laag of nul. De meeste ziekenhuizen verwijzen patiënten doorgaans terug naar het verwijzende ziekenhuis na 24-uurs monitoring op de stroke unit of op de intensive care.
Figuur 6.14 hieronder toont het aandeel secundaire patiënten dat meer dan zes uur na het begin van de symptomen een trombectomie onderging.
De proportie secundaire patiënten met trombectomie meer dan 6 uur na het begin van de symptomen is beschikbaar voor 14 ziekenhuizen en varieert van 0,11 tot 0,69.
6 ziekenhuizen antwoordden “NA” omdat de gegevens niet worden geregistreerd of omdat er geen betrokken patiënt is (1 ziekenhuis).
Sommige ziekenhuizen hebben echter het aantal patiënten gespecificeerd op basis van het moment waarop de symptomen zijn ontdekt of het moment waarop de patiënt voor het laatst “goed” werd gezien. Daarom moet men voorzichtig zijn bij het interpreteren van de vergelijking tussen ziekenhuizen.
6.5 Door-to-groin
6.5.1 Inleiding
De ” door-to-groin” tijd in minuten (DTG) of ” door-to-puncture” wordt gedefinieerd als de periode tussen het moment van aankomst bij de eerste ziekenhuisdeur en het begin van de trombectomieprocedure (liespunctie). De eerste deur wordt gedefinieerd als de deur waar de patiënt doorheen gaat nadat hij uit de ambulance of privévervoer is gestapt (meestal de deur waar de patiënt enkele seconden na het verlaten van het voertuig doorheen gaat) (RES-Q 3.0 Standard Form Data Dictionnary).
Net als bij de “door-to-needle” tijd (DNT) moet de DTG zo kort mogelijk zijn. Kortere tijden tussen aankomst in het ziekenhuis en de punctie zijn inderdaad geassocieerd met betere resultaten: een hogere kans om naar huis ontslagen te worden en een afname van de ziekenhuissterfte of van de kans op opname in een verzorgingstehuis (Jahan e.a. 2019).
Van 2016 tot 2022 vond de studie (Xian e.a. 2024) gebaseerd op gegevens van het Get With The Guidelines Stroke Program, een statistisch significante verbetering in DTG-tijden (DTG ≤ 90 minuten van 54,7 % naar 62, 8 %). Een andere studie bevestigt dat DTG-tijden in het afgelopen decennium significante verbeteringen hebben laten zien (Sun e.a. 2023) (14 % van de patiënten had een DTG ≤60 minuten in 2008 (gemiddelde van 2,7±1,2 uur), vergeleken met 58 % in 2017 (gemiddelde van 1,4±0,8 uur)).
In het meest recente SAP-E 2023-rapport is de mediane DTG opgenomen als performantie-indicator in KPI 7d, waarvoor België geen numerieke waarde heeft geregistreerd. Voor de SAP-E is het doel een mediaanwaarde < 60 minuten.
De DTG als zodanig is niet opgenomen in het VIKZ-rapport.
De normen die moeten worden bereikt voor de door-to-groin tijd voor een primaire of secundaire patiënt zijn verschillend. De doelstellingen die bereikt moeten worden voor de DTG-tijden in de 2 gevallen worden beschreven in de Canadese richtlijnen van 2022:
- patiënt rechtstreeks opgenomen in een gespecialiseerd ziekenhuis (comprehensive stroke center): DTG-mediaan < 60 minuten
- patiënt opgenomen in een niet-gespecialiseerd ziekenhuis en vervolgens overgebracht:
Door In-Door Out time (DIDO): zo snel mogelijk, streefdoel is een mediane tijd < 45 minuten
en DTG in het gespecialiseerde ziekenhuis: mediane tijd < 60 minuten
De “DIDO”-tijdmeting kwam niet aan bod in de online bevraging.
6.5.2 DTG van primaire patiënten
De primaire patiënt is degene die rechtstreeks wordt opgenomen in een gespecialiseerd ziekenhuis.
De volgende Figuur 6.15 toont dat 18 van de 20 ziekenhuizen DTG registreren voor primaire patiënten in 2024.
De 2 ziekenhuizen die DTG niet registreren, zijn die die aangeven in 2024 minder dan 4 trombectomieën te hebben uitgevoerd.
De volgende Figuur 6.16 toont de proportie primaire patiënten die trombectomie ondergingen en van wie de DTG in 2024 werd geanalyseerd.
De proportie varieert van 0,77 tot 1. Eén ziekenhuis registreerde een waarde van 0.
9 ziekenhuizen analyseren de DTG bij al hun patiënten.
Figuur 6.17 en Figuur 6.18 tonen de mediane en gemiddelde DTG voor primaire patiënten met een trombectomie.
De mediane DTG is 86 minuten (minimaal 26,5 tot maximaal 126 minuten).
De gemiddelde DTG is 95,5 minuten (minimaal 35 tot maximaal 170 minuten).
De volgende Figuur 6.19 toont het aandeel primaire patiënten met een DTG van minder dan 60 minuten (zie aanbevelingen).
De proportie patiënten met een DTG van minder dan 60 minuten varieert van 0 tot 0,33. De gegevens zijn door 18 ziekenhuizen verstrekt.
Ziekenhuizen werden gevraagd naar de genomen maatregelen om de DTG-tijd te verminderen. 19 van de 20 betrokken ziekenhuizen voerden verbeteracties uit. Slechts één ziekenhuis meldde dat er geen verbeteracties zijn genomen, hoewel het tijdsinterval nog niet optimaal is.
De verschillende verbeteracties die zijn ingevoerd, zijn hieronder in Figuur 6.21 opgenomen, in categorieën.
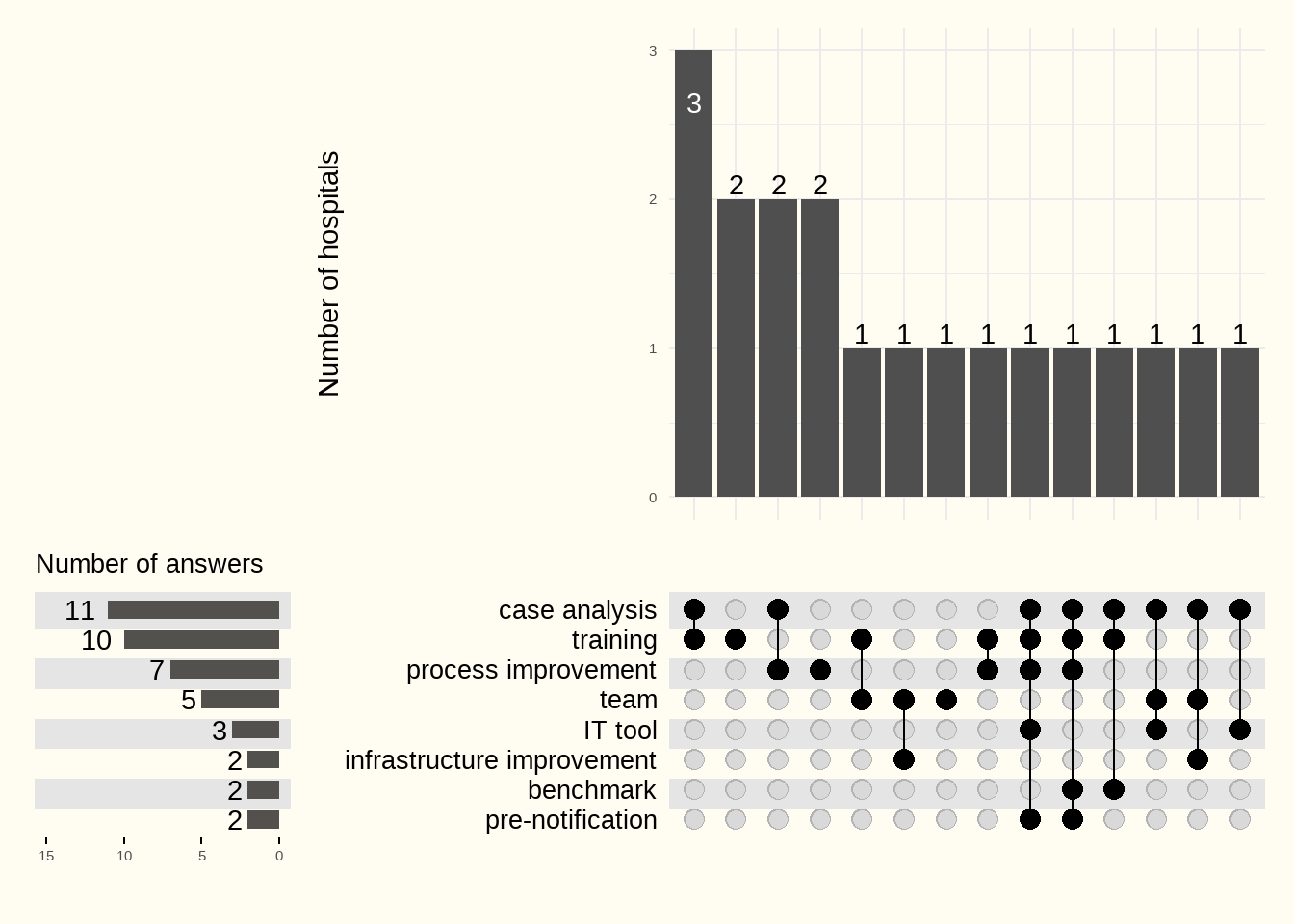
Het analyseren van dossiers door het team, opleiding en procesverbetering zijn de maatregelen die door ziekenhuizen het vaakst worden genoemd.
- Case analysis: multidisciplinair stafbespreking, dossieranalyses (volgens openingstijden, dossiers met verlengde DTG, enz.)
- Training: opleiding van spoedverpleegkundigen, assistenten, beeldvormingstechnologen
- Process improvement: verduidelijkt stroomdiagram, telefoonwaarschuwing, gegevensverzameling, prioriteit bij beeldvorming of intern patiëntentransport, directe toegang tot een mondeling radiologisch protocol, creatie van protocollen om vertragingen te optimaliseren, procedure voor toegang tot een andere angiografiezaal indien nodig, enzovoort.
- Team: toename van het aantal interventieradiologen, betere beschikbaarheid van radioloog of anesthesist, grotere betrokkenheid van CT-technologen buiten kantooruren
- IT-tool: gemakkelijke toegang tot beeldvorming en klinische data via smartphone, IT-beheertool
- Infrastructure improvement: verbetering van de toegankelijkheid van de angiografiezaal, aanpassing van het aantal interventieradiologiezalen
- Benchmark: deelname aan het VIKZ-programma, BIC4Stroke, deelname en coördinatie van het VZN-kwaliteitsproject
- Pre-notification: vroegtijdige waarschuwing van de radioloog of neuroloog
De belangrijkste opmerkingen voor deze indicator DTG, naast het feit dat ze belangrijk zijn bij het evalueren van workflows, zijn de volgende:
- Een duidelijkere definitie van inclusie- en exclusiecriteria is gewenst, bijvoorbeeld bij een inhospital stroke
- De DTG van primaire patiënten is langer dan bij secundaire patiënten omdat deze laatste al aanvullende onderzoeken in het verwijzende ziekenhuis ondergingen
- Het registreren van de tijd tussen de eerste opname op de spoedgevallen van het verwijzende ziekenhuis en de punctie (“doorS1-to-groin”) kan aanvullende informatie opleveren. Dit maakt het mogelijk om de omvang en factoren die betrokken zijn bij de vertragingen in de zorg beter te begrijpen
- De interventietijden variëren afhankelijk van het tijdstip (doordeweeks of ’s avonds/weekenden)
- Naast de DTG wordt een indicator voor de klinische evolutie op 3 maanden voorgesteld
De belangrijkste factoren die ziekenhuizen noemen om de DTG voor een primaire patiënt te verlengen zijn:
- Patiëntgerelateerde factoren: agitatie, lage NIHSS bij opname, geen hetero-anamnese…
- Diagnose van de beroerte: kwaliteit triage, diagnostische onzekerheid, enzovoort.
- Aanpak van de zorg: coördinatie, behoefte aan meer interdisciplinaire coördinatie gezien de constante uitbreiding van indicaties, oudere patiënten, comorbiditeiten, distale occlusies, intubatietijd
- Beeldvorming: gelijktijdige endovasculaire ingrepen, aanvullende beeldvorming (wake-up beroerte, tijdsvenster voor laattijdige behandeling), beschikbaarheid van angiografiezalen
- Personeel: beschikbaarheid/terugkeertijd van radiologen, neurologen, verpleegkundigen, anesthesisten
- Gebrek aan prenotificatie van een beroerte vóór aankomst in het ziekenhuis
6.5.3 DTG van secundaire patiënten
Een secundaire patiënt is een patiënt die wordt overgeplaatst voor een trombectomie vanuit een verwijzend ziekenhuis.
De volgende Figuur 6.22 toont dat 18 van de 20 ziekenhuizen de DTG registreren voor secundaire patiënten in 2024.
Figuur 6.23 toont de proportie secundaire patiënten behandeld met een trombectomie in 2024 en van wie de DTG werd geanalyseerd.
Deze proportie varieert van 0,89 tot 1 voor 17 ziekenhuizen.
14 ziekenhuizen hebben een DTG geanalyseerd bij meer dan 95 % van de secundaire patiënten.
Figuur 6.24 en Figuur 6.25 tonen de mediane en gemiddelde DTG voor secundaire patiënten met trombectomie.
De mediane waarde van de DTG is 33 minuten (minimaal 10 en maximaal 60). De outlier (176 minuten) is een meting van de tijd tussen de spoedgevallen van het verwijzende ziekenhuis en de trombectomie in het gespecialiseerde ziekenhuis.
De gemiddelde waarde van de DTG is 39 minuten (minimaal 27 minuten en maximaal 64 minuten). De outlier is 173 minuten en een meting van de tijd tussen de spoedgevallen van het verwijzende ziekenhuis en de trombectomie in het gespecialiseerde ziekenhuis.
De mediane en gemiddelde DTG-waarden van secundaire patiënten (respectievelijk 33 en 39 minuten) liggen, zoals verwacht, lager dan de mediane en gemiddelde DTG-waarden van primaire patiënten (respectievelijk 86 en 95,5 minuten). Inderdaad, de overgebrachte patiënten ondergingen beeldvorming en eventueel trombolysebehandeling in het verwijzende ziekenhuis.
De volgende Figuur 6.26 toont de proportie secundaire patiënten in 2024 met een DTG minder dan 60 minuten.
De proportie secundaire patiënten met een DTG van minder dan 60 minuten varieert van 0 tot 0,97 in 17 ziekenhuizen. 11 ziekenhuizen hebben meer dan 80 % van de DTG’s < tot 60 minuten.
Tabel 6.4 en Figuur 6.27 beschrijven of en welke soorten verbeteracties ziekenhuizen hebben ondernomen om de DTG te verminderen.
| Answer | Number of hospitals |
|---|---|
| Improvement measures were implemented | 16 |
| No improvement measures were taken because the time interval is already optimal (< 60 minutes) | 2 |
| No improvement measures were taken, even though the time interval is not yet optimal | 1 |
| NA (The DTG is not recorded or analysed) | 1 |
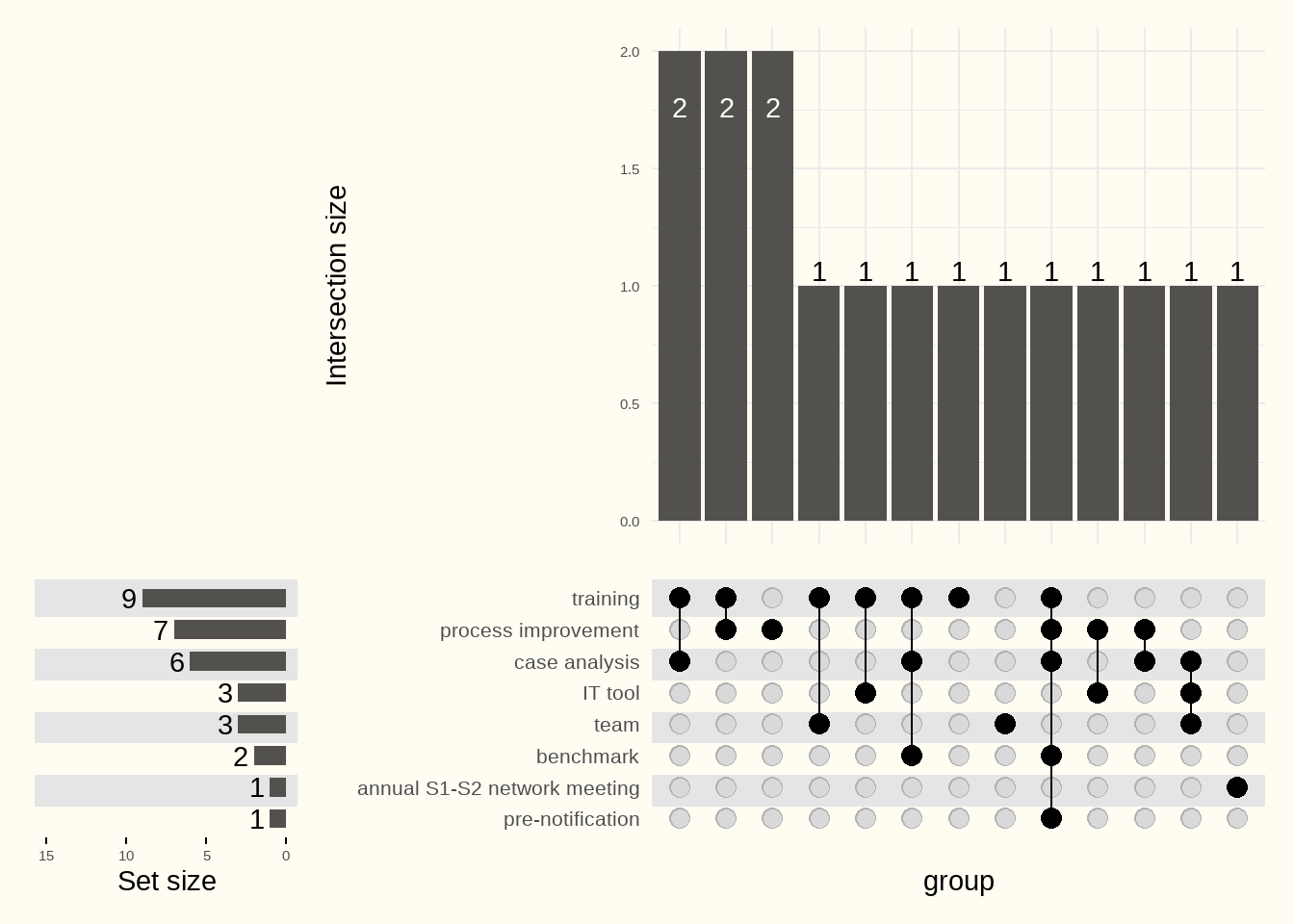
Dossieranalyses door het team, training en procesverbetering zijn de meest genoemde acties van ziekenhuizen.
- Training: bewustwording en voortdurende training van het personeel
- Process improvement: telefonisch alarm, directe toegang tot de operatiekamer (zonder via de spoedgevallen te gaan), toegang tot CT-beelden van patiënten door het verstrekken van PACS-on-WEB-codes, optimalisatie van preoperatieve voorbereiding (voorbereiding van apparatuur,..)
- Case analysis: multidisciplinair stafvergadering, netwerkvergaderingen met partnerziekenhuizen, teamvergaderingen, dossieranalyses (afhankelijk van werktijden, dossiers met verlengde DTG, enz.)
- IT-tool: gemeenschappelijke geautomatiseerde beeldvormingsanalysesoftware, gegevensdeling (applicatie), telemedicine met bepaalde partnerziekenhuizen (videoconferentiesysteem, beveiligde directe toegang tot beeldvorming en elektronisch medisch dossier)
- Team : verbetering van de beschikbaarheid van de anesthesist
- Benchmark: deelname aan het VIKZ-programma, BIC4Stroke, deelname en coördinatie van het VZN-kwaliteitsproject
- Meeting: jaarlijkse bijeenkomst tussen S1-S2 ziekenhuizen
- Pre-notification: waarschuwing in de pre-hospitale fase van alle actoren in de zorgketen
De feedback van ziekenhuizen werd verzameld voor de DTG-indicator voor secundaire patiënten:
- De indicator moet representatief zijn. Het moet rekening houden met de tijd die in het verwijzende ziekenhuis wordt doorgebracht en de tijd die je naar het behandelend ziekenhuis doorbrengt. Het is logisch dat de mediaan en het gemiddelde lager zouden moeten zijn bij secundaire patiënten dan bij primaire patiënten, aangezien diagnose, beeldvorming en trombolyse zijn uitgevoerd in het verwijzende ziekenhuis.
- Een ziekenhuis merkt een aanzienlijk gebrek aan neurologische expertise op in perifere ziekenhuizen, evenals het ontbreken van toegang tot perfusiebeeldvormingstechnieken, wat invloed heeft op de indicator
- De klinische evaluatie op 3 maanden van patiënten die een trombolyse of trombectomie hebben ondergaan, is een belangrijk criterium voor de kwaliteit van de geleverde zorg
- De definitie van “door” moet voor alle ziekenhuizen worden verduidelijkt. Een ziekenhuis meldt bijvoorbeeld dat hun definitie van “door” overeenkomt met het tijdstip van het aanmaken van het elektronisch dossier
- Eén ziekenhuis meldt stopzetten van trombectomieën en toename van DTG voor patiënten door tijdelijk verlies van de erkenning S2.
De literatuur bevestigt dat een reeks initiatieven de DTG kunnen verbeteren [Rangel e.a. (2022)](Janssen e.a. 2023)(Hansen e.a. 2024).
6.6 Trombectomie: ziekenhuizen die deze niet uitvoeren, resultaten gebaseerd op de online vragenlijst van STROKE
De volgende Figuur 6.28 toont dat 76 ziekenhuizen in 2024 geen trombectomie uitvoeren.
Van deze 76 ziekenhuizen geven 3 ziekenhuizen aan dat ze een erkenning S2 delen, maar geen trombectomieën uitvoeren vanwege het ontbreken van een interventionele radioloog.
De 76 ziekenhuizen die geen trombectomieën uitvoeren, beantwoordden de volgende vragen.
De belangrijkste redenen waarom het ziekenhuis nooit een trombectomie uitvoert bij patiënten die een ischemische beroerte hebben gehad, staan vermeld in Figuur 6.29 hieronder.
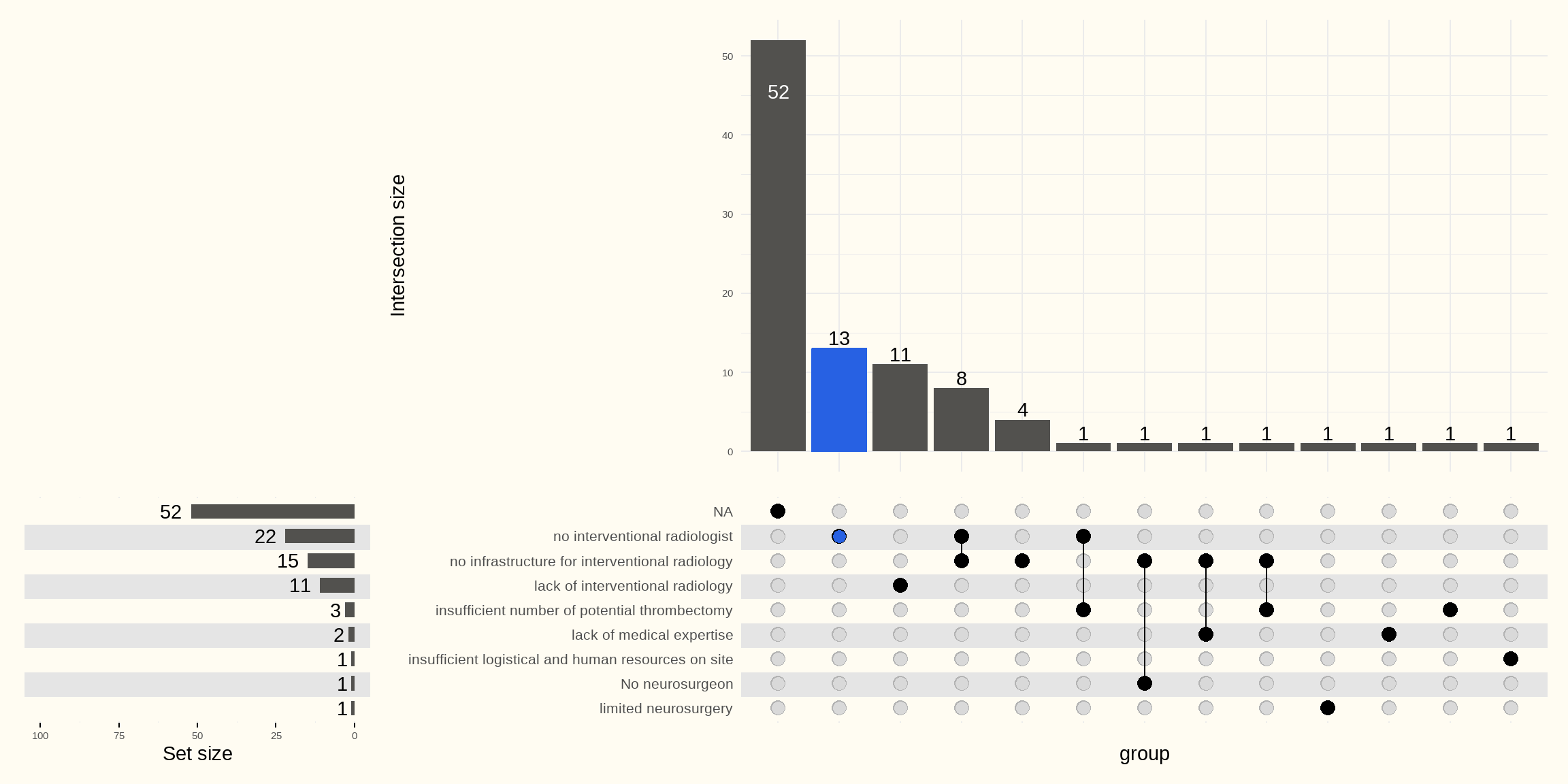
24 ziekenhuizen van de 76 die geen trombectomieën uitvoeren beantwoordden de vraag. De meerderheid van hen heeft geen afdeling interventionele radiologie (radioloog of infrastructuur).
De volgende Figuur 6.30 toont het aantal verschillende gespecialiseerde ziekenhuizen waarnaar het verwijzende ziekenhuis patiënten doorverwijst voor een trombectomie.
De meerderheid van de ziekenhuizen (62 %) stuurt hun patiënten naar één gespecialiseerd centrum. 16 en 12 ziekenhuizen verwijzen hun patiënten door naar respectievelijk 2 en 3 gespecialiseerde ziekenhuizen. De “NA”-responsen komen overeen met de 20 ziekenhuizen die trombectomie uitvoeren.
De volgende Figuur 6.31 toont het aantal en de verdeling van patiënten die naar de verschillende gespecialiseerde ziekenhuizen zijn overgebracht.
In totaal zijn 931 patiënten van de 18.113 patiënten met de diagnose beroerte in 2024 doorverwezen naar een gespecialiseerd centrum voor trombectomie.
De volgende Figuur 6.32 beschrijft “wie” de beslissing neemt om een patiënt over te plaatsen naar een ander ziekenhuis met een indicatie voor trombectomie.
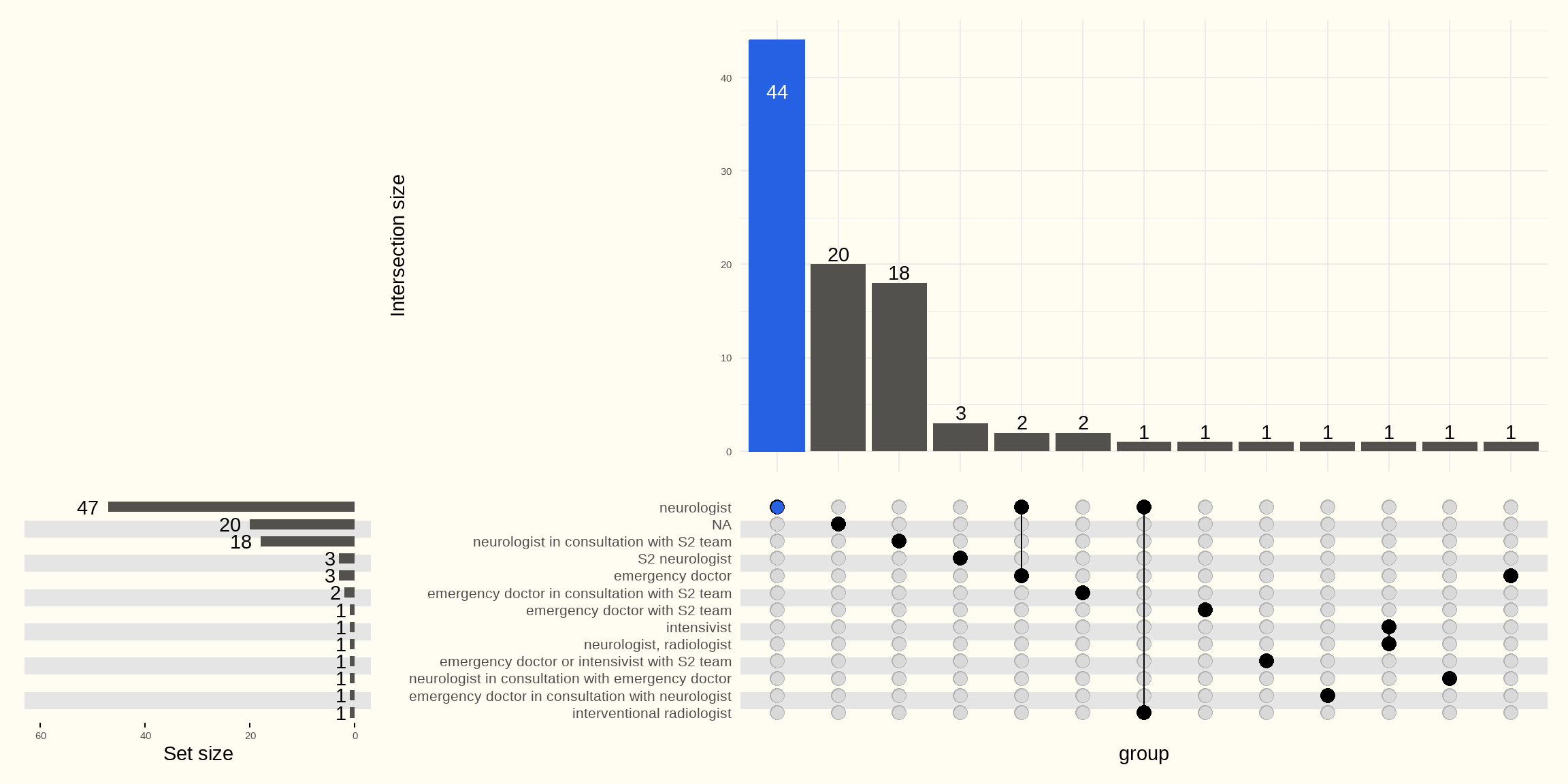
In de meeste gevallen is het de behandelend neuroloog (47 ziekenhuizen) of de neuroloog in samenwerking met het team van het ziekenhuis met erkenning S2 (18 ziekenhuizen) die deze beslissing neemt.
Figuur 6.33 toont in hoeverre patiënten na een trombectomie terugkeren naar het verwijzende ziekenhuis.
De meerderheid van de ziekenhuizen (68) bevestigt dat de patiënt die naar het S2-centrum is verwezen, terugkeert naar het verwijzend ziekenhuis nadat de trombectomie is uitgevoerd.
Tabel 6.5 toont de gemiddelde periode waarin patiënten na een trombectomie terugkeren voor verdere beroertezorg in het verwijzende ziekenhuis.
| Days | Number of hospitals |
|---|---|
| NA | 38 |
| 1 | 27 |
| 1 to 2 | 17 |
| 2 | 5 |
| 2 to 3 | 2 |
| immediately | 2 |
| 1.3 | 1 |
| 10 to 15 | 1 |
| 15 | 1 |
| 7 | 1 |
| never | 1 |
De meerderheid van de verwijzende ziekenhuizen (52/76 ziekenhuizen of 68 %) meldt een terugkeer van patiënten binnen 48 uur na de trombectomie.
6.7 Analyse van de aanrekeningen bij trombectomieën
Tijdens een endovasculaire intracraniële mechanische trombectomieprocedure, bij een ischemische beroerte, wordt de nomenclatuurcode 182162 aangerekend. Dit is alle materiaal dat nodig is voor de endovasculaire extractie van een trombus door aspiratie, of voor het gebruik van een thrombus retriever. Het wordt vaak geassocieerd met de aanrekening van nomenclatuurcode 182140 voor één of meer thrombus retrievers en/of de facturatie van de nomenclatuurcode 182184, die overeenkomt met alle dilatatiemateriaal en mogelijke stent die worden gebruikt tijdens endovasculaire behandeling van een proximale arteriële vernauwing, om toegang te krijgen voor endovasculaire extractie van een intracraniële trombus.
Nomenclatuurcode 182184 wordt afzonderlijk in rekening gebracht in 15 STROKE-periodes in 2021-2022.
Nomenclatuurcode 182162 wordt aangerekend in 2.261 verblijven STROKE 2021-2022. Deze nomenclatuurcode dient als referentie voor het identificeren van trombectomieën.
Figuur 6.34 toont het aantal implantaten dat per ziekenhuis wordt gefactureerd. Ziekenhuizen die minder dan 10 implantaten hebben gefactureerd, worden gegroepeerd onder één identificatie < 10 implantaten.
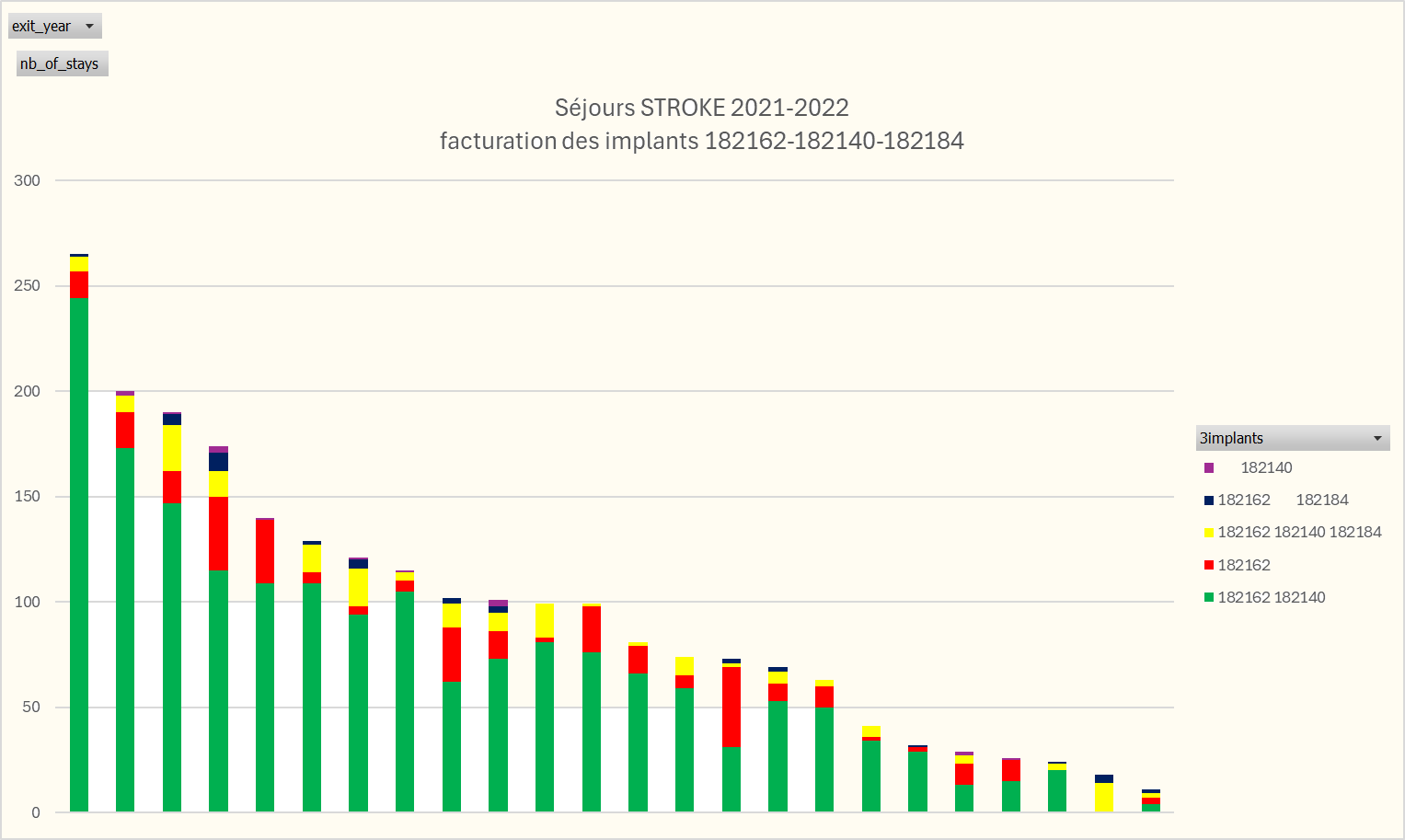
6.7.1 Trombectomieën in 2021-2022
Voor alle nationale verblijven die eindigden in 2021 of 2022 zijn 2.612 implantaten (nomenclatuurcode 182162) aangerekend. 87 % van deze implantaten is aangerekend als onderdeel van de STROKE-verblijven (APR-DRG 030 of 045 en ICD-10-CM hoofdiagnose I63*).
De 13 % van de implantaten die buiten de geselecteerde verblijven STROKE aangerekend zijn, zijn voornamelijk gefactureerd in chirurgische APR-DRG’s van het zenuwstelsel, het bloedcirculatiesysteem of de restgroep procedures die niet gerelateerd zijn aan de hoofddiagnose.
6.7.1.1 Per ziekenhuis
In 90 % van de verblijven met aanrekening van het implantaatmateriaal wordt een verstrekking van artikel 34 (percutane interventie) door een radioloog vastgesteld. In 10 % van de verblijven is geen verstrekking van artikel 34 vastgesteld. De volgende Figuur 6.35 toont de vergelijking, per ziekenhuis, tussen het aantal aangerekend implantaatmateriaal (183162 in groen) en het aantal verstrekkingen van artikel 34 (in het rood).
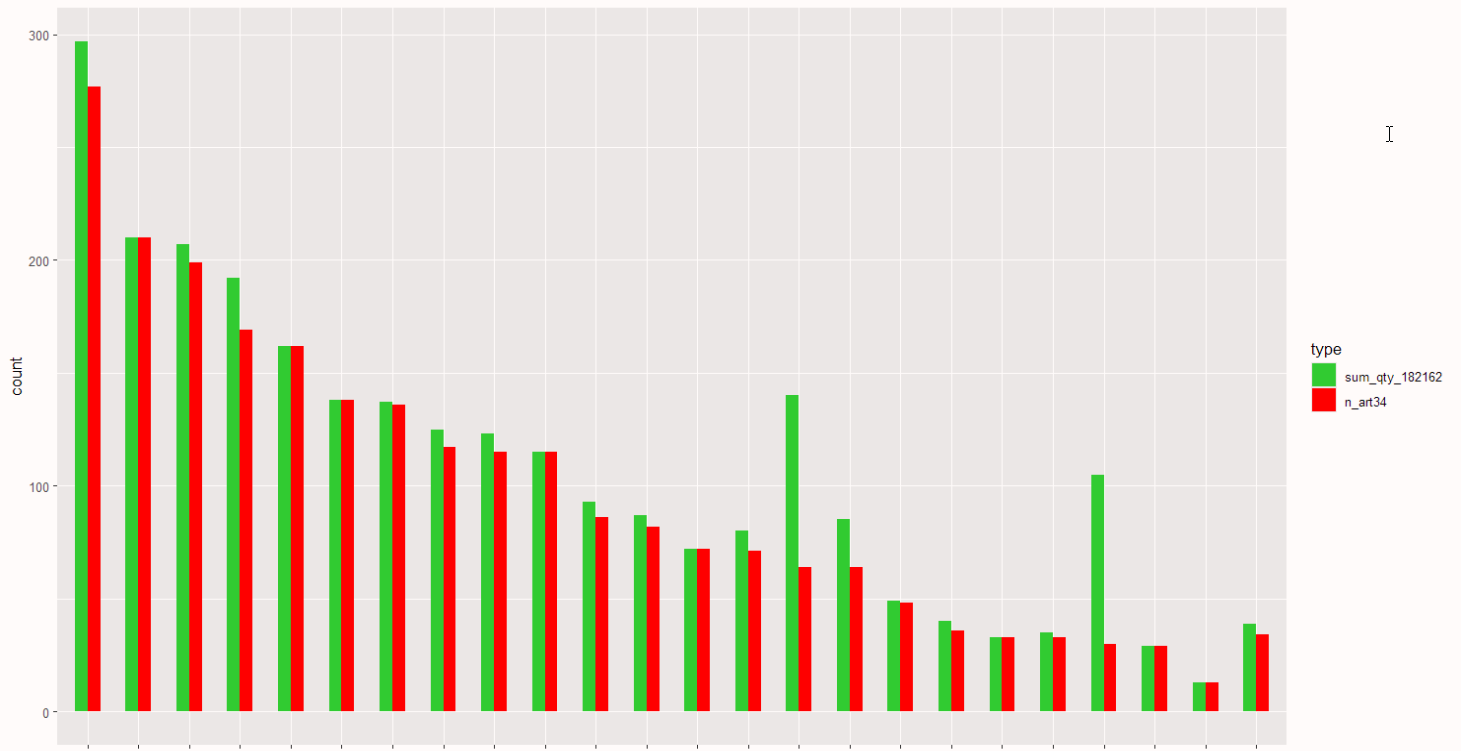
Twee ziekenhuizen zijn betrokken bij het aanrekenen van een implantaat zonder verstrekking die het gebruik ervan duidt. Dit geldt voor 71 % van de implantaten die voor het ene ziekenhuis zijn aangerekend en 55 % voor het andere.
6.7.1.2 Per voorschrijver-verstrekker
95 % van de implantaten werd voorgeschreven door een radioloog. De voorschrijver is niet per se de verstrekker en andersom.
Voorschrijvers/verstrekkers die minder dan 5 implantaten of percutane procedures hebben gefactureerd, worden gegroepeerd onder één identificatie < 5 codes.
Figuur 6.36 hieronder toont de radiologen (op basis van hun RIZIV-nummer) op een horizontale as. De verticale as omvat ofwel het aantal implantaten dat door de radioloog is voorgeschreven (in groen) of het aantal verstrekkingen van artikel 34 dat door hetzelfde RIZIV-nummer (in rood) wordt geleverd.
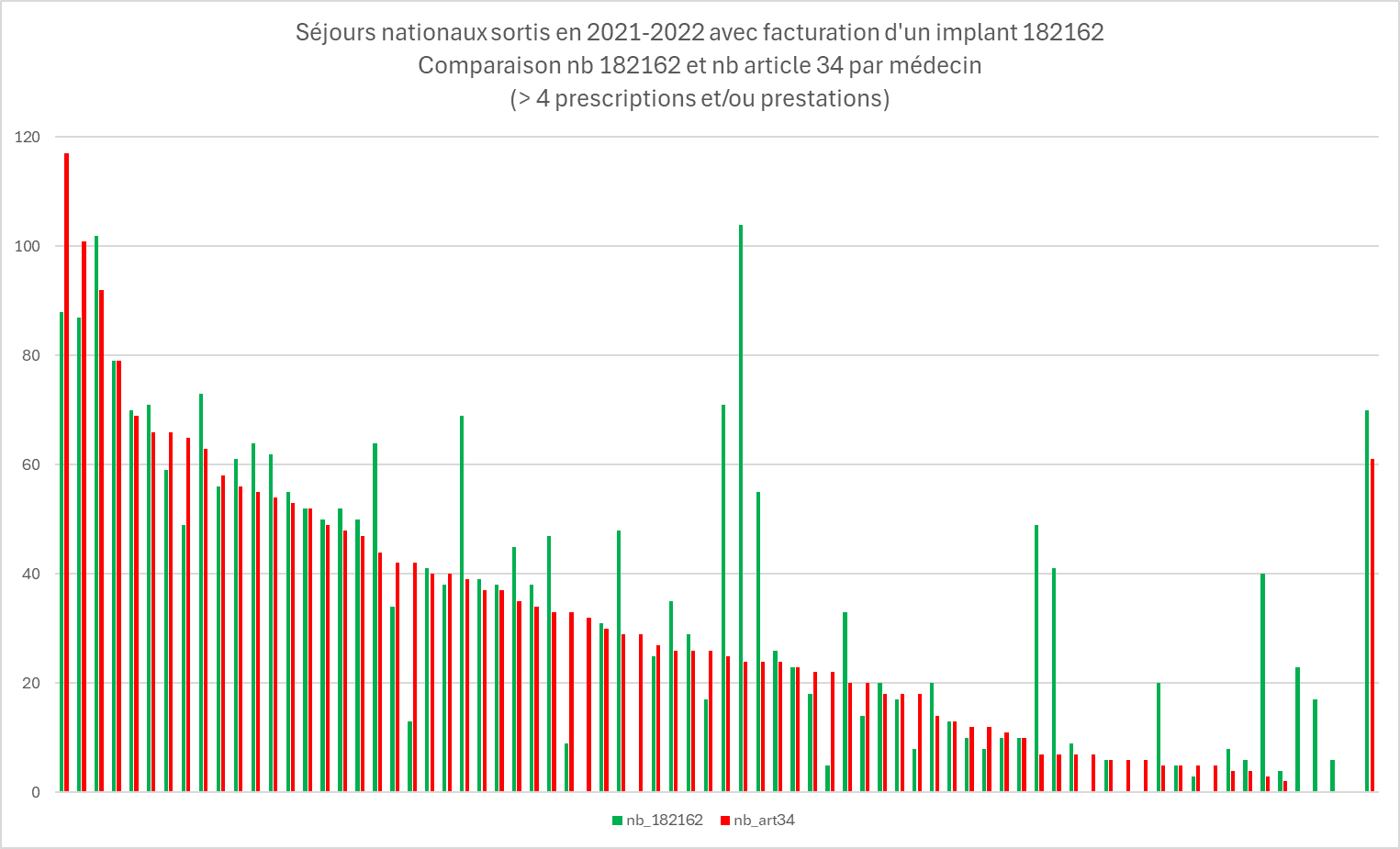
Helemaal links verrichtte de radioloog meer verstrekkingen dan dat hij materiaal voorschreef. De hypothese is dat het materiaal door een andere radioloog wordt voorgeschreven.
Helemaal rechts schreef de radioloog meer implantaatmateriaal voor dan het aantal verstrekkingen dat hij verrichtte.
In 2021-2022 voert de meest efficiënte radioloog net geen 120 verstrekkingen van artikel 34 uit, wat overeenkomt met 1,15 verstrekkingen per week.
6.7.1.3 Verstrekkingen
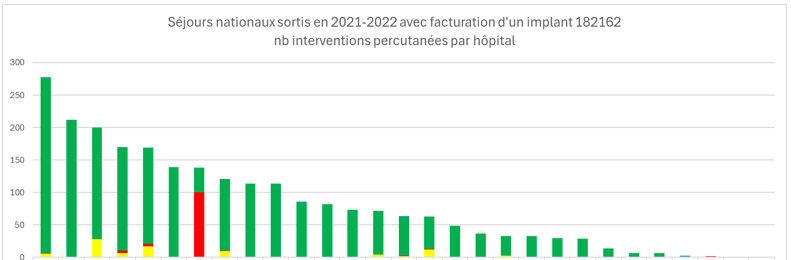
De gefactureerde verstrekking van artikel 34 is voornamelijk de nomenclatuurcode 589186 (waarde van 319 tot 327 euro in 2021-2022). Slechts één ziekenhuis rekent in 70 % van zijn verblijven een nomenclatuurcode 589120 (waarde van 1.475 tot 1.516 euro) met aanrekening van de nomenclatuurcode 182162 voor het implantaat.

Conclusie
- De formele koppeling tussen de verstrekkingen van Artikel 34 en het aantal trombectomieën (gemeten aan de hand van de gefactureerde implantaatcode) blijft moeilijk te verkrijgen
- 95 % van de implantaten werd voorgeschreven door een radioloog. De voorschrijver is niet noodzakelijk de verstrekker en omgekeerd
- Twee ziekenhuizen zijn betrokken bij het factureren van een implantaat zonder duiding van een verstrekking die het gebruik ervan aangeeft
- Voor 2021-2022 voert de meest efficiënte radioloog net geen 120 verstrekkingen van artikel 34 uit, dat wil zeggen ongeveer 1 verstrekking per week.
- Eén ziekenhuis wijkt af van de gebruikelijke verstrekkingen bij trombectomie-verblijven. De gebruikte nomenclatuurcode is financieel gunstiger
| Nomenclatuurcodes | Getiteld | Gemiddelde eenheidsprijs 2021-2022 |
|---|---|---|
| 182162 | Pseudonomenclatuur - Verstrekkingen door geneesheren en paramedici - Medische hulpmiddelen - Implantaten - De Lijst - Bloedvatenheelkunde - Materiaal voor trombectomie of embolectomie : Geheel van katheterisatiemateriaal nodig voor een endovasculaire verwijdering van een intracraniële trombus via aspiratie, of nodig voor het gebruik van een trombus retriever bij een endovasculaire intracraniële mechanische trombectomie procedure, bij een ischemisch cerebrovasculair accident | 2.973 € |
| 182140 | Pseudonomenclatuur - Verstrekkingen door geneesheren en paramedici - Medische hulpmiddelen - Implantaten - De Lijst - Bloedvatenheelkunde - Materiaal voor trombectomie of embolectomie : Eén of meerdere trombus retrievers gebruikt bij een endovasculaire intracraniële mechanische trombectomie procedure bij een ischemisch cerebrovasculair accident | 4.457 € |
| 182184 | Pseudonomenclatuur - Verstrekkingen door geneesheren en paramedici - Medische hulpmiddelen - Implantaten - De Lijst - Bloedvatenheelkunde - Materiaal voor trombectomie of embolectomie : Geheel van dilatatiemateriaal en eventuele stent gebruikt bij een endovasculaire behandeling van een proximaal gelegen arteriële vernauwing, om toegang te bekomen voor een endovasculaire verwijdering van een intracraniële trombus bij een ischemisch cerebrovasculair accident | 891 € |
| 589186 | Percutaan inbrengen onder controle door medische beeldvorming van endovasculaire catheters met het oog op de rekanalisatie van een gedocumenteerde vasculaire occlusie, door fibrinolyse, door mechanische rekanalisatie, door aanwending van energie (thermische, laser, radiofrequentie) en door aspiratie inclusief de manipulaties en controles tijdens de behandeling en het gebruikte materiaal, exclusief de angioplastiekcatheters, de farmaca en contrastmiddelen. Voor de andere bloedvaten dan de coronaire | 319 tot 327 € |
| 589120 | Percutane occlusie onder controle door medische beeldvorming van de arteriële of veneuze vascularisatie van één of meer organen en van pathologische letsels door fysische of chemische middelen in de encefale of medullaire streek inclusief de manipulaties en controles, tijdens de behandeling en de gebruikte catheters, exclusief de gebruikte embolisatiecatheter(s), de farmaca, de contrastmiddelen en het embolisatiematerieel | 1.475 tot 1.516 € |
| 589061 | Percutane endovasculaire dilatatie met of zonder plaatsing van stents(s) onder controle door medische beeldvorming van een artiriële vernauwing en/of occlusie inclusief de manipulaties en controles tijdens de behandeling en al het gebruikte materieel, exclusief de dilatatiecatheter(s), de farmaca en en de contrastmiddelen . Voor de andere slagaders dan de coronaire | 598 tot 615 € |