| Category | n |
|---|---|
| patient autonomy | 91 |
| psychological changes | 71 |
| communication problems | 89 |
| cognitive problems | 81 |
| motor impairments | 91 |
| vision | 79 |
| visual neglect | 85 |
| hearing | 52 |
| fatigue | 50 |
| risk of pressure sores | 94 |
8 Revalidatie
8.1 Inleiding
Revalidatie na een beroerte omvat meerdere aspecten. Na een beroerte dient een volledige medische beoordeling uitgevoerd te worden van de patiënt, inclusief cognitie (aandacht, geheugen, ruimtelijk inzicht, apraxie van spraak, perceptie…), gezichtsvermogen (dringend), gehoor (binnen de zes weken na CVA), spiertonus, kracht, gevoel en evenwicht.
Ook dient rekening gehouden te worden met vermoeidheid, psychologische aspecten zoals angst, depressie, posttraumatisch stress syndroom en communicatieproblemen (Stroke Rehabilitation in adults NICE guideline NG236).
Het is aangewezen steeds de situatie te beoordelen met behulp van gestandaardiseerde meetinstrumenten.
De bevraging in de 96 ziekenhuizen toont in welke mate de diverse aspecten aan bod komen bij de beoordeling van de patiënt met een beroerte (zie Tabel 8.1)
- risico op doorligwonden (systematisch in 94 % van de ziekenhuizen)
- autonomie van de patiënt (91 %)
- motorische beperkingen (91 %)
- cognitieve problemen (81 %)
- communicatieproblemen (89 %)
- visueel neglect (85 %)
- visus (79 %)
- psychologische veranderingen (71 %)
- gehoor (52 %)
- vermoeidheid (50 %)
Ook hier is een sterke variatie tussen de ziekenhuizen:
- 4 ziekenhuizen die alle aspecten systematisch met een gevalideerd instrument beoordelen bij een patiënt met een beroerte
- 7 ziekenhuizen die voor geen enkel aspect een gevalideerd meetinstrument hanteren met 2 daarvan (ziekenhuizen zonder stroke unit) die geen enkel aspect systematisch beoordelen.
Een goede coördinatie van de revalidatie is prioritair. Het streefdoel is immers de patiënt te ontslaan van zodra hij in staat is tot transfer (ev. met hulp) van bed naar stoel. Indien nodig is doorverwijzing naar een revalidatiedienst aangewezen.
De literatuur bespreekt vijf herstelfasen (Kwakkel e.a. 2023):
- Hyperacute fase van 0 tot 24 uur na het begin van de beroerte
- Acute fase tussen dag 1 en 7
- Vroege subacute fase tussen dag 7 en 3 maanden
- Late subacute fase tussen 3 en 6 maanden
- Chronische fase vanaf 6 maanden na de beroerte
Niet enkel de patiënt maar ook de familieleden of (mantel)zorgers zijn betrokken bij de revalidatie (Supporting adult carers Nice guideline NG150). Naast een opleiding rond ‘omgaan met slikproblemen, bewegen, wassen, kleden, toiletbezoek en eten’, hebben ze nood aan informatie over mogelijke emotionele veranderingen en hoe hiermee om te gaan. Het kan ook nodig zijn na te gaan welke aanpassingen vereist zijn aan de woning door middel van een huisbezoek.
Huidige richtlijnen adviseren om 5 maal per week gedurende 3u per dag te revalideren (kinesitherapie, ergotherapie, logopedie). Bij de organisatie hiervan dient men rekening te houden met de transportnoden van de patiënt. Indien de patiënt niet kiest voor dergelijke intense revalidatie dient minstens 5 maal per week minder intens gerevalideerd te worden.
8.2 Definitie
Revalidatie werd volgens de WHO gedefinieerd als “a set of measures that assist individuals, who experience or are likely to experience disability, to achieve and maintain optimal functioning in interaction with their environments”. Deze algemene definitie omvat verschillende neurologische domeinen zoals motoriek, cognitie en communicatie, maar de specifieke principes van motorische revalidatie worden niet omschreven.
De European Stroke Organisation (ESO) (Kwakkel e.a. 2023) ontwikkelde een op Europese consensus gebaseerde definitie van motorische revalidatie na een beroerte.
Motorische revalidatie is een proces waarbij mensen met een beroerte worden betrokken om hun motorische functie, activiteitenvermogen en prestaties in het dagelijks leven te verbeteren. Het is noodzakelijk voor alle mensen met een resterende motorische beperking, wiens doel het is om hun functioneren, onafhankelijkheid en participatie te verbeteren.
Motorische revalidatie streeft ernaar motorische beperkingen te verminderen en het functioneren bij activiteiten te verbeteren door middel van leer- en ervaringsafhankelijke mechanismen. Het traject van motorisch en functioneel herstel varieert tussen patiënten en stadia van herstel. In vroege stadia hangt het gedragsmatige herstel van de motorische functie af van de onderliggende mechanismen van spontaan neurologisch herstel. In latere stadia kunnen verdere functionele verbeteringen worden bereikt door compensaties.
Motorische revalidatie wordt geleid door regelmatige beoordeling van de motorische functie en activiteit met behulp van op consensus gebaseerde metingen, inclusief door de patiënt gerapporteerde resultaten. De resultaten worden besproken met de patiënt en zijn/haar verzorgers om persoonlijke doelen te stellen.
Het kernelement van motorische revalidatie omvat principes van motorische controle waarbij patiënten leren hun motorisch, sensorisch en cognitief functioneren te optimaliseren en aan te passen door middel van passend gedoseerde, repetitieve, doelgerichte, progressieve, taak- en contextspecifieke training.
Motorische revalidatie ondersteunt mensen met een beroerte om de gezondheid, het welzijn en de kwaliteit van leven te maximaliseren.
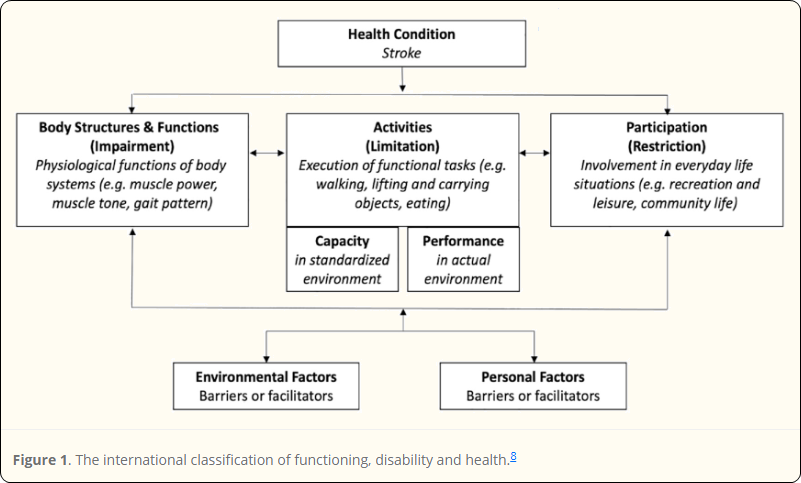
In het algemeen duidt de term “motorisch herstel” op herstel van gedrag na een beroerte, waarbij bewegingen of taken worden uitgevoerd zoals voor de beroerte. Dit “echte herstel” wordt verondersteld spontane biologische herstelprocessen te weerspiegelen die zich voordoen tijdens de eerste dagen en weken na de beroerte. Perifere neurale componenten, zoals spasticiteit en mechanische effecten zoals verlies van spiervolume, een hogere passieve stijfheid in pezen en zachte weefsels kunnen dit herstel in gedrag beperken en patiënten dwingen om hun motorische prestaties na een beroerte te compenseren.
De term “compensatie” omvat het uitvoeren van bewegingen of taken met atypische bewegingspatronen ten koste van de bewegingskwaliteit, of het uitvoeren van taken met een ander ledemaat.
8.3 In de praktijk
Revalidatie start in de stroke unit. Bij nood aan langdurige revalidatie komt de patiënt terecht in een chronisch bed. Chronische bedden zijn bedoeld voor langere perioden van ziekenhuisopname of voor patiënten die chronische behandeling nodig hebben.
Index Sp1 voor hart- en longaandoeningen, Sp2 voor bewegingsziekten, Sp3 voor neurologische aandoeningen, Sp 4 voor palliatieve zorg, Sp5 voor chronische polypathologieën en Sp6 voor psychogeriatrische aandoeningen.
Deze langdurige revalidatiezorg wordt beschreven op de website van het RIZIV. Voor locomotorische en neurologische aandoeningen is tussenkomst voorzien voor de kosten van de behandeling in functionele revalidatiecentra. De functionele revalidatie die in deze centra wordt aangeboden, verbetert de gezondheid, de autonomie en het psychologisch welzijn, zodat de sociale en professionele re-integratie in de best mogelijke omstandigheden plaatsvindt. Het RIZIV komt tussen in de kosten van deze behandelingen. In deze centra wordt de patiënt poliklinisch of intramuraal behandeld.
De ziekte “beroerte” wordt in aanmerking genomen voor functionele revalidatie in het kader van een overeenkomst tussen het RIZIV en de instelling voor functionele revalidatie (hersenletsel dat ernstige neuromotorische stoornissen veroorzaakt of spraak- en taalstoornissen of andere ernstige neuropsychologische stoornissen). Beroerte maakt deel uit van groep A2, met een maximale revalidatieperiode van 2 jaar.
8.4 Motorische revalidatie
Motorische revalidatie wordt begeleid door regelmatige beoordeling van de motorische functie en activiteit met behulp van op consensus gebaseerde metingen, waaronder door de patiënt gerapporteerde uitkomsten (PROM). Om persoonlijke doelstellingen op te maken is het belangrijk de resultaten met de patiënt en zijn/haar verzorgers te bespreken.
De ESO beveelt een vroege beoordeling binnen 1 week aan, gevolgd door beoordelingen op 4 weken en 3 en 6 maanden na de beroerte, omdat deze tijdstippen betrekking hebben op belangrijke overgangen in de biologische processen die ten grondslag liggen aan herstel (Kwakkel e.a. 2023).
De behandeling door kinesitherapie en fysiotherapie werd geanalyseerd door de betrokken nomenclatuurcodes op te zoeken binnen de geselecteerde klassieke verblijven.
AFDELING 3. - Kinesitherapie “K.B. 21.2.2014” (in werking 1.5.2014) “Art. 7. § 1. Verstrekkingen die tot de bevoegdheid van de kinesitherapeuten behoren:” “K.B. 21.2.2014” (in werking 1.5.2014) + “K.B. 17.10.2016” (in werking 1.1.2017) vernietigd door het Arrest nr.245.099 van 4 juli 2019 van de Raad van state (B.S.16.7.2019) + “K.B. 9.5.2021” (in werking 1.6.2021) “1° Verstrekkingen verleend aan de rechthebbenden die niet worden beoogd door 2°, 3°, 4°, 5°, 6°, 7° of 8° van deze paragraaf.” “K.B. 21.2.2014” (in werking 1.5.2014) + “K.B. 9.5.2021” (in werking 1.6.2021) ”
- Alle nomenclatuurcodes die onder dit artikel vallen worden weerhouden.
“K.B. 27.9.2009” (in werking 1.12.2009) “AFDELING 10. - Fysische geneeskunde en revalidatie.” “K.B. 22.1.1991” (in werking 1.1.1991) + “K.B. 17.7.1992” (in werking 1.1.1991) + “K.B. 22.6.2004” (in werking 1.8.2004) “Art. 22. Worden beschouwd als verstrekkingen waarvoor de bekwaming van geneesheer-specialist voor fysische geneeskunde en revalidatie (O) vereist is:”
- We weerhouden volgende nomenclatuurcodes tijdens het verblijf:
558445 (hosp) |
Revalidatie samen met ergotherapie na het beëindigen van een pluridisciplinaire revalidatie behandeling (558810-558821, 558014-558025, 558832-558843, 558994-) voor een aandoening op de limitatieve lijst ter optimalisering en behoud van het bereikte resultaat | Rééducation associée à de l’ergothérapie après la fin d’un traitement de rééducation pluridisciplinaire (558810-558821, 558014-558025, 558832-558843, 558994-) pour une affection de la liste limitative, en vue d’optimaliser et de conserver le résultat obtenu |
558423 (hosp) |
Revalidatie die behalve oefentherapie tenminste één van de hierna vermelde technieken omvat per zitting (psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, ergotherapie, oefeningen met prothesen en/of orthese | Rééducation qui, outre la gymnastique médicale comporte au moins une des techniques visées ci-dessous par séance (thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, ergothérapie, exercices avec prothèses et/ou orthèse |
558806 (hosp) |
Revalidatie die behalve oefentherapie tenminste één van de hierna vermelde technieken omvat per zitting (psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, ergotherapie, oefeningen met prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad, tractietherapie) - de eerste 18 zittingen | Rééducation qui, outre la gymnastique médicale comporte au moins une des techniques visées ci-dessous par séance (thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, ergothérapie, exercices avec prothèses et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine, thérapie de traction) - les 18 premières séances |
558843 (hosp) |
Multidisciplinaire revalidatiezitting met een minimumduur van 120 minuten waarbij tijdens elke zitting ten minste twee bijkomende professionele zorgverleners waaronder een ergotherapeut of kinesitherapeut aan de behandeling meewerken en minstens twee van de volgende technieken worden toegepast : revalidatie door beweging, psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, mechanotherapie, oefeningen met externe prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad. | Séance de rééducation multidisciplinaire avec une durée de 120 minutes au moins et au cours de laquelle, pour chaque séance, au moins deux prestataires de soins professionnels en complément assistent au traitement parmi lesquels un ergothérapeute ou kinésithérapeute, et où au moins deux des techniques suivantes sont appliquées : rééducation par le mouvement, thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, mécanothérapie, exercices avec prothèses externes et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine. |
558821 (hosp) |
Multidisciplinaire revalidatiezitting met een minimumduur van 60 minuten waarbij tijdens elke zitting ten minste twee bijkomende professionele zorgverleners waaronder een ergotherapeut of kinesitherapeut aan de behandeling meewerken en minstens twee van de volgende technieken worden toegepast : revalidatie door beweging, psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, mechanotherapie, oefeningen met externe prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad. | Séance de rééducation multidisciplinaire avec une durée de 60 minutes au moins et au cours de laquelle, pour chaque séance, au moins deux prestataires de soins professionnels en complément assistent au traitement parmi lesquels un ergothérapeute ou kinésithérapeute, et où au moins deux des techniques suivantes sont appliquées: rééducation par le mouvement, thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, mécanothérapie, exercices avec prothèses externes et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine |
558025 (hosp) |
Multidisciplinaire revalidatiezitting met een minimumduur van 90 minuten waarbij tijdens elke zitting ten minste twee bijkomende professionele zorgverleners waaronder een ergotherapeut of kinesitherapeut aan de behandeling meewerken en minstens twee van de volgende technieken worden toegepast : revalidatie door beweging, psychomotore therapie, elektrostimulatie bij motorische uitval of antalgische elektrotherapie, mechanotherapie, oefeningen met externe prothesen en/of orthesen en/of complexe technische hulpmiddelen, hydrotherapie in zwembad | Séance de rééducation multidisciplinaire avec une durée de 90 minutes au moins et au cours de laquelle, pour chaque séance, au moins deux prestataires de soins professionnels en complément assistent au traitement parmi lesquels un ergothérapeute ou kinésithérapeute, et où au moins deux des techniques suivantes sont appliquées : rééducation par le mouvement, thérapie psychomotrice, électrostimulation pour atteinte motrice ou électrothérapie antalgique, mécanothérapie, exercices avec prothèses externes et/ou orthèses et/ou aides techniques complexes, hydrothérapie en piscine |
558961 (hosp) |
Intakeonderzoek met opmaak van het behandelingsdossier en van een gedetailleerd behandelingplan in functie van de aandoening en aangepast aan de patiënt | Examen d’admission au traitement avec établissement du dossier de traitement et d’un plan de traitement détaillé en fonction de l’affection et adapté au patient |
Figuur 8.2 hieronder toont het percentage verblijven per ziekenhuis met ten minste één aanrekening van kinesitherapie of fysiotherapie. Er is een variabiliteit tussen ziekenhuizen waarneembaar. Het percentage verblijven met facturatie varieert tussen 38 en 96 %.
Geen enkel verblijf bevat facturatiecode 558961 (intakeonderzoek).
8.5 Slikproblemen
8.5.1 Inleiding
Een verminderde slikfunctie na een beroerte kan leiden tot aspiratie met pneumonie als gevolg, tot nutritieproblemen en dehydratatie (‘Swallowing Dysfunction After Stroke - DynaMed’, z.d.).
Screening dient te gebeuren voor het opstarten van eten, drinken en inname van orale medicatie (liefst binnen 24 u, ten laatste binnen 72 u) (‘NICE 2019- update 2022 Stroke and transient ischaemic attack in over 16s: diagnosis and initial management’, z.d.). De evolutie van slikproblemen dient strikt opgevolgd te worden. Een dysfagieprotocol met een door verpleegkundigen toegepaste dysfagiescreening aan het bed en een snelle klinische slikbeoordeling door een logopedist verhoogt de naleving van de dysfagiescreening en vermindert het aantal gevallen van longontsteking (Titsworth e.a. 2013).
Figuur 8.3 toont dat 87 van de 96 bevraagde ziekenhuizen gebruiken een dysfagieprotocol om slikproblemen vast te stellen op de eenheid waar de patiënt met een beroerte is opgenomen. De 9 ziekenhuizen die op deze vraag negatief geantwoord hebben beschikken niet over een stroke unit.
Figuur 8.4 toont het aandeel verblijven, weerhouden door analyse van de federale gegevens, waarbij geregistreerd wordt dat een patiënt secundair aan een ischemische beroerte slikproblemen vertoont. Dit aandeel varieert van 1,7 tot 34,7 % per ziekenhuis. Naast een variatie in het optreden van slikproblemen kan deze vaststelling ook te maken hebben met een verschil in registratiehabitude.
Voor de classificatie ICD-10-BE versie 2019 (registratiejaar 2021) en classificatie ICD-10-BE versie 2021 (registratiejaar 2022) worden slikstoornissen geïdentificeerd door de codes uit subcategorie R13.1: “Dysfagie”
Bij de veelgebruikte watersliktesten WST (Water Swallow Test) moet de patiënt meestal een vooraf bepaald volume water drinken (bijvoorbeeld 50 of 90 ml). Als er tijdens of na de screening klinische tekenen van aspiratie optreden (hoesten, stemverandering en stridor), wordt de test als positief beschouwd en krijgt de patiënt niets meer te eten of te drinken. Als de patiënt de test doorstaat, wordt orale voeding aanbevolen. Een klinische beoordeling aan het bed door een professional die deskundig is in het omgaan met dysfagie (zoals een logopedist) met een meetinstrument is ook mogelijk.
Eventueel is een technisch onderzoek, bijvoorbeeld een gemodificeerde bariumsliktest of endoscopie, aangewezen om de aan- of afwezigheid van aspiratie te bevestigen.
Figuur 8.5 toont, uit de analyse van de federale gegevens, een variatie in de evaluatie van de slikfunctie door een endoscopisch of een radiologisch onderzoek tussen 0 % en 11 %.
| 258985 | A natomisch-fysiologisch onderzoek van de laryngo-farynx met betrekking op het slikken door middel van een flexibele scoop met videoregistratie, inclusief verslaggeving van de slikprovocatie waarbij minstens 2 substanties en/of consistenties worden gebruikt | Examen an a t o mo-physiologique du laryngo-pharynx concernant la déglutition au moyen d’un scope flexible avec enregistrement vidéo, y compris le rapport de la provocation de la déglutition où au moins 2 substances et/ou consistances sont utilisées |
| 451080 | Radiografie van het slikmechanisme farynx-hypofarynx, met radioscopisch onderzoek met beeldversterker en televisie in gesloten keten, minimum zes clichés | Radiographie du mécanisme de déglutition p h a rynxhypopharynx, avec examen radioscopique avec amplificateur de brillance et chaîne de télévision, minimum 6 clichés |
Het is nodig een individueel zorgplan te ontwikkelen voor dysfagie, dieetbehoeftes en speciale dieetvoorschriften. Hierbij is het belangrijk om:
- rekening te houden met de mate van bewustzijn bij het toedienen van medicijnen, vloeistoffen en voedsel die geen aspiratie kunnen veroorzaken
- niet enkel de patiënt maar de familie en mantelzorgers educatie over slikken en voedingsadviezen te voorzien.
- ook de zorg voor een goede mondhygiëne (2 maal per dag poetsen en eventueel mondwater of mondgel gebruiken) bij patiënten met dysfagie, vooral als zij een gastrostomie- of een nasogastrische sonde hebben, hierin op te nemen.
Uit de analyse van de antwoorden op de online bevraging, in Figuur 8.6, blijkt dat in 61 van de 96 ziekenhuizen een protocol voor de beoordeling van de mondhygiëne in gebruik is. 19 ziekenhuizen met een stroke unit hebben nog geen protocol voor de beoordeling van de mondhygiëne in gebruik op deze stroke unit.
Diëtisten worden slechts in enkele bijzondere omstandigheden via een nomenclatuurcode vergoed. De inschakeling van deze beroepsgroep in de zorg voor patiënten met een ischemische beroerte kan niet geanalyseerd worden op basis van federale gegevens.
8.6 Communicatieproblemen
Naast slikproblemen waarbij hulp door een logopedist nodig kan zijn, kunnen er ook communicatieproblemen optreden na een beroerte. De richtlijnen geven aan dat het nodig is een gestandaardiseerd protocol te gebruiken voor screening op communicatieproblemen na een beroerte en een patiënt binnen de 72 uur door te sturen naar een spraak- taaltherapeut.
- individuele therapie bieden voor specifieke communicatiestoornissen zoals afasie of dysartrie (moeilijkheden met het articuleren van woorden)
- mensen na een beroerte helpen om hun resterende taal- en communicatievaardigheden te gebruiken en te verbeteren
- andere communicatiemethoden aanleren, zoals gebaren, schrijven en het gebruik van communicatiehulpmiddelen
- mensen in de omgeving van de persoon na een beroerte (waaronder familieleden, verzorgers en gezondheids- en maatschappelijk werkers) coachen om ondersteunende communicatieve vaardigheden te ontwikkelen om het communicatiepotentieel van de persoon te maximaliseren
- mensen met afasie of dysartrie, en hun families en verzorgers, helpen zich aan te passen aan de communicatiestoornis
- mensen met communicatiemoeilijkheden ondersteunen bij het herstellen van hun identiteit
- mensen ondersteunen bij het verkrijgen van toegang tot informatie die hen in staat stelt beslissingen te nemen.
Voor logopedisten is tussenkomst voorzien in het Koninklijk Besluit van 14 SEPTEMBER 1984 - Koninklijk Besluit tot vaststelling van de nomenclatuur van de geneeskundige verstrekkingen inzake verplichte ziekte- en invaliditeitsverzekering artikel 36 van de bijlage en wijzigingen.
Art 36
| 701083 (hosp) | Bilanzitting van ten minste 30 minuten vóór het begin van een logopedische behandeling | Séance de bilan d’au moins 30 minutes avant le début d’un traitement logopédique |
| 704082 (hosp) | Evolutiebilan voor chronische s praakstoornissen zoals verder omschreven | Bilan d’évolution pour troubles chroniques de la parole tels que définis plus loin |
| 712386 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 712681 (hosp) | Individuele zitting van ten minste 60 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 60 minutes pour un bénéficiaire hospitalisé |
| 718384 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 721383 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 728383 (hoso) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
| 729385 (hosp) | Individuele zitting van ten minste 30 minuten voor een g ehospitaliseerde rechthebbende | Séance individuelle d’au moins 30 minutes pour un bénéficiaire hospitalisé |
Figuur 8.7 toont aan dat in heel wat ziekenhuizen geen logopedische zorg gefactureerd is. Andere ziekenhuizen factureren in bijna 35 % van de verblijven voor een ischemische beroerte logopedie.
Figuur 8.8 geeft aan in welk percentage van de verblijven, per ziekenhuis, een nomenclatuurcode gefactureerd is specifiek voor de behandeling van afasie (verworven taalstoornis) (nomenclatuurcodes 712386, 712482, of 712681). Het percentage verblijven varieert van 0 % tot 15 %.
Figuur 8.9 geeft aan in welke verblijven logopedie gefactureerd is voor dysartie (spraakstoornis ontstaan door beschadiging van het zenuwstelsel waarbij de spieren die nodig zijn voor ademen, stemgeving en uitspraak niet goed functioneren). Dit percentage varieert tussen 0 % en 20 %.
8.7 Ergotherapie
Na een beroerte kunnen patiënten problemen hebben met activiteiten van het dagelijkse leven. Hiervoor is het advies om ergotherapie op te starten. De therapie kan bestaan uit herstellende of compenserende strategieën.
Herstellende strategieën kunnen zijn:
- mensen met hemisensorische onoplettendheid (een moeilijkheid om informatie aan 1 kant van hun persoonlijke ruimte te detecteren of ernaar te handelen) aanmoedigen om aandacht te besteden aan de verwaarloosde kant
- mensen met armzwakte aanmoedigen om beide armen te gebruiken
- een aankleedroutine opzetten voor mensen met problemen zoals slechte concentratie, hemisensorische onoplettendheid of dyspraxie (moeite met het plannen en uitvoeren van bewegingen) die het aankleden problematisch maken.
Compenserende strategieën kunnen bestaan uit het trainen van mensen om:
- een jurk met één hand leren aantrekken
- hulpmiddelen zoals bad- en aankleedhulpmiddelen te leren gebruiken.
Eventuele hulpmiddelen zijn sponsen met lange steel, stoelverhogers, badsteunen, …
Vanuit de 79 ziekenhuizen met een stroke unit kan in 30 ziekenhuizen (38 %) de ergotherapeut op huisbezoek gaan voor advies indien aanpassingen aan de woning nodig blijken Figuur 8.10. Dit is ook mogelijk vanuit 3 van de 17 ziekenhuizen zonder stroke unit (18 %).
Ergotherapie wordt enkel door middel van een aantal pseudonomenclatuurcodes voor revalidatieverstrekkingen vergoed (KB 10/1/91). Een verzekeringstegemoetkoming voor verstrekking 784291/ 784302 kan worden toegekend aan elke rechthebbende op voorwaarde dat de rechthebbende vooraf (in internaatsverband of in externaatsverband) een volledig programma heeft gevolgd of op het punt staat een volledig programma af te ronden in een revalidatiecentrum dat met het Rijksinstituut voor Ziekte- en Invaliditeitsverzekering een overeenkomst voor locomotorische en/of neurologische revalidatie heeft gesloten en de rechthebbende na afloop van dat revalidatieprogramma terugkeert of gaat terugkeren naar zijn gewone leefomgeving.
De ergotherapieverstrekkingen mogen alleen binnen de zes maanden na het einde van het volledige revalidatieprogramma worden voorgeschreven en gerealiseerd (met uitzondering van de verstrekking 784291 of 784302 die al mag worden verricht op het einde van het revalidatieprogramma).
| 784291 (amb) - 784302 (gehosp) | Observatiebilan dat bestaat uit een onderzoek van de fu n c t ioneringsmogelijkheden en -beperkingen van de rechthebbende* | Ps e u d onomenclatuur - Ver zo r g i ngsinstellingen en -diensten - Revalidatie en herscholing - Individuele revalidatie - Ergoth er a p i everstrekkingen : Observatiebilan dat bestaat uit een onderzoek van de functio ne r i n gsmogelijkheden en -beperkingen van de rechthebbende |
| 784313 (amb) | Oefensessie met functionele training en/of met functionele training inzake het gebruik van orthesen, prothesen en technische hulpmiddelen | Ps e u d onomenclatuur - Ver zo r g i ngsinstellingen en -diensten - Revalidatie en herscholing - Individuele revalidatie - Ergoth er a p i everstrekkingen : Oefensessie met functionele training en/of met functionele training inzake het gebruik van orthesen, prothesen en technische hulpmiddelen |
| 784335 (amb) | Informatie-, advies- en opleidingssessie inzake het gebruik van aanpassingen aan de omgeving, van orthesen, prothesen en functionele hulpmiddelen, met een minimumduur van 60 minuten per sessie | Ps e u d onomenclatuur - Ver zo r g i ngsinstellingen en -diensten - Revalidatie en herscholing - Individuele revalidatie - Ergoth er a p i everstrekkingen : Informatie-, advies- en o pleidingssessie inzake het gebruik van aanpassingen aan de omgeving, van orthesen, prothesen en functionele hulpmiddelen, met een minimumduur van 60 minuten per sessie |
| 784350 (amb) | Functioneel eindbilan dat een beschrijving bevat van de interventies en een evaluatie van de resultaten, ten behoeve van de geneesheer-specialist in revalidatie van het centrum en de behandelende huisarts van de rechthebbende | Ps e u d onomenclatuur - Ver zo r g i ngsinstellingen en -diensten - Revalidatie en herscholing - Individuele revalidatie - Ergoth er a p i everstrekkingen : Functioneel eindbilan dat een beschrijving bevat van de interventies en een evaluatie van de resultaten, ten behoeve van de g en e e s heer-specialist in revalidatie van het centrum en de behandelende huisarts van de rechthebbende |