| Answer | n |
|---|---|
| social services | 56 |
| doctor/nurse | 51 |
| brochures | 20 |
| occupational therapist | 15 |
| physiotherapist | 13 |
| presence during rehabilitation | 10 |
| NA | 7 |
| family meeting | 7 |
| speech therapist | 7 |
| dietitian | 4 |
| information sessions | 4 |
| multidisciplinary team | 4 |
| therapists | 4 |
| family meeting rehabilitation | 2 |
| communication boards patient room | 1 |
| phone occupational therapist | 1 |
| phone physiotherapist | 1 |
| presence during care | 1 |
| presence during rehabiltation | 1 |
| psychologist | 1 |
| stroke coach | 1 |
| trial session at home | 1 |
| trial session at home rehabilitation | 1 |
9 Ontslag en follow-up
9.1 Ontslag
9.1.1 Voorbereiding van de familie
Een beroerte kan, afhankelijk van de ernst en de lokalisatie van het hersenletsel, blijvende [gevolgen hebben voor de patiënt. Internationale richtlijnen wijzen op het belang van informatie en opleiding voor familieleden om de overgang naar de thuissituatie, of een gespecialiseerde revalidatieafdeling, zo vlot mogelijk te laten verlopen. Ook na het ontslag uit het ziekenhuis is ondersteuning van de familie nodig (NICE 2023).
In het Stroke Action Plan For Europe is de richtlijn “Ontslag moet worden gepland in overleg met de patiënt en familieleden om ervoor te zorgen dat de benodigde zorg wordt verleend en dat patiënten en verzorgers worden geïnformeerd over de minimale ondersteuning die ze kunnen verwachten.” opgenomen (‘STROKE action plan 2018-2030- ESO-SAFE(Stroke alliance for europe) SAP-E ESSENTIALS OF STROKE CARE An overview of evidence-based interventions covering the entire chain of stroke care.’, z.d.).
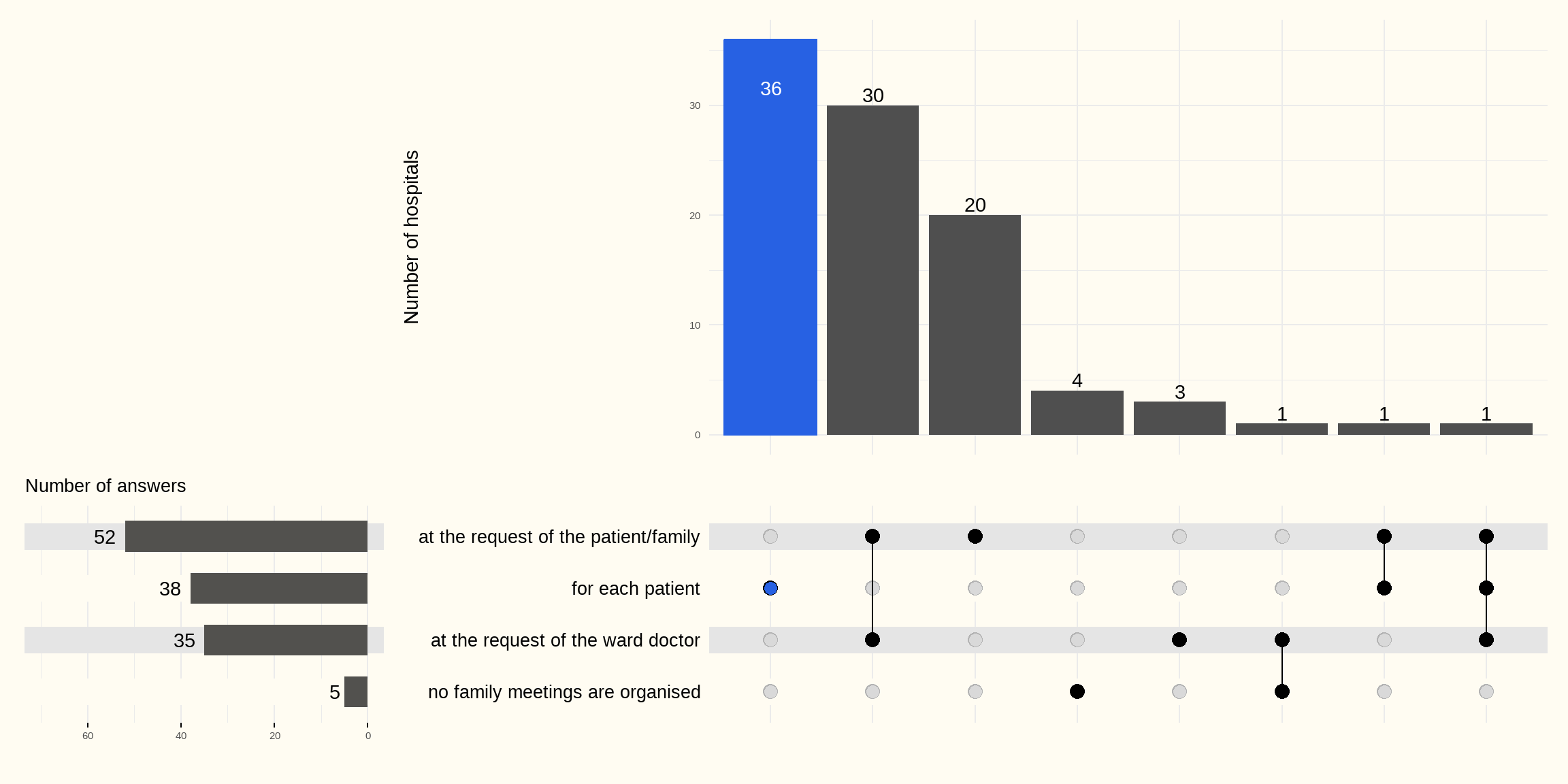
Het informeren van de familie begint al tijdens de acute opname in het ziekenhuis. Figuur 9.1 toont de resultaten van de online bevraging naar de organisatie van familiegesprekken voor het ontslag, door de opname-eenheid.
- 38 ziekenhuizen gaven aan voor iedere patiënt met een beroerte een familiegesprek te organiseren voor het ontslag, in 2 ziekenhuizen (ZH) hiervan uitgebreid met een gesprek op vraag van de familie (1 ZH) of op vraag van de familie of van de behandelend arts (1 ZH).
- In 30 ziekenhuizen gebeurt een familiegesprek enkel op vraag van de familie/ de patiënt of de behandelend arts.
- 20 ziekenhuizen geven aan dat een gesprek enkel plaatsvindt op vraag van de patiënt of de familie.
- In 5 ziekenhuizen organiseert de opname-eenheid geen familiegesprekken.
Onderstaande Figuur 9.2 geeft weer op welke manier, volgens de online bevraging, de familie begeleid en voorbereid wordt op het ontslag:
- Hulp van de sociale dienst, bijvoorbeeld bij de praktische regeling van het ontslag en doorverwijzing indien de patiënt niet naar huis kan: 56 ziekenhuizen.
- Een consultatie met de arts en/of een gesprek met een verpleegkundige: 51 ziekenhuizen.
- Informatieoverdracht via brochures: 20 ziekenhuizen.
- Gesprekken/ telefonisch contact individuele zorgverstrekkers met de familieleden van de patiënt.
- Familiemeeting: 9 ziekenhuizen, waarvan 2 ziekenhuizen vermelden dat dit vanuit de revalidatieafdeling gebeurt.
- Meevolgen van therapiesessies, bijvoorbeeld om de aangewezen hulpmiddelen correct te leren gebruiken: 11 ziekenhuizen.
- Specifieke informatie-en opleidingsmomenten rond het thema stroke: 4 ziekenhuizen
- Proefverblijf thuis tijdens de revalidatie: 2 ziekenhuizen.
- Daarnaast vermelden de ziekenhuizen dat een beroerte coach hierbij betrokken is (1 ZH), dat meevolgen tijdens de zorg mogelijk is (1 ZH), dat er een communicatiebord in de kamer ophangt (1 ZH).
9.1.2 Ontslagtype
Figuur 9.3 hieronder toont de analyse van de federale gegevens voor het type bestemming van een patiënt met opname voor een ischemische beroerte in 2021 – 2022, bij hun ontslag. Volgens deze gegevens verlaat 67 % van de patiënten het ziekenhuis om naar huis te gaan, 12 % wordt doorverwezen naar een rusthuis of een rust- en verzorgingstehuis en 9 % naar een ander ziekenhuis. In 10 % van de gevallen overlijden de patiënten tijdens hun verblijf. Slechts minder dan 1 % van de patiënten wordt binnen het ziekenhuis doorverwezen naar een andere dienst.
De onlinebevraging vroeg naar de manier waarop, indien nodig, de revalidatie georganiseerd wordt na het ontslag uit de acute dienst of eenheid “beroertezorg”.
Figuur 9.4 geeft voor de 96 bevraagde ziekenhuizen weer hoe frequent ze voor de verschillende mogelijkheden opteerden. Indien revalidatie nodig is geven de Belgische ziekenhuizen aan, in 2024, meest frequent door te verwijzen naar een revalidatiedienst in het eigen ziekenhuis. Daarna is de optie ambulante revalidatie in het eigen ziekenhuis het vaakst weerhouden. Vervolgens zien we in dalende lijn doorverwijzing voor opname in een algemeen revalidatiecentrum voor locomotorische en neurologische aandoeningen, doorverwijzing voor ambulante therapie in een algemeen revalidatiecentrum voor locomotorische en neurologische aandoeningen en tenslotte doorverwijzing naar individuele zorgverstrekkers. De meeste ziekenhuizen geven aan de organisatie van de revalidatie nooit over te laten aan de huisarts.
9.2 Organisatie van de follow up
De ESO (Kwakkel e.a. 2023)beveelt een vroege beoordeling van de patiënt met een beroerte aan binnen 1 week na ontslag, gevolgd door beoordelingen op 4 weken, 3 en 6 maanden na de beroerte.
In het Stroke Action Plan for Europe is de richtlijn “Patiënten moeten na een beroerte minstens eenmaal per jaar worden gecontroleerd op functionele achteruitgang en nieuwe symptomen, waaronder pijn, bijvoorbeeld door gebruik te maken van de checklist voor na een beroerte, en indien relevant worden doorverwezen” opgenomen. En “patiënten en familieleden moeten worden betrokken bij het opstellen van zorgplannen en andere plannen of beslissingen voor het leven na een beroerte en passende ondersteuning en voorlichting krijgen” is hierin ook opgenomen (‘STROKE action plan 2018-2030- ESO-SAFE(Stroke alliance for europe) SAP-E ESSENTIALS OF STROKE CARE An overview of evidence-based interventions covering the entire chain of stroke care.’, z.d.).
Figuur 9.5 toont de ‘vaste’ tijdstippen waarop de opvolgconsultaties van de neuroloog plaatsvinden volgens de bevraging van de ziekenhuizen.
- In één ziekenhuis is een gestructureerd schema enkel voorzien bij jonge patiënten.
- Naast consultaties op de voorziene tijdstippen kan een individueel schema gevolgd worden bij nood.
- En bij opname op een revalidatiedienst, waar de patiënt door de revalidatiearts gevolgd wordt, kan het tijdstip van de consultatie bij de neuroloog afwijken.
- Een consultatie één week na de beroerte is niet waarneembaar in de resultaten van de Belgische ziekenhuizen.
- 1 ziekenhuis voorziet een consultatie op 3 weken, 23 ziekenhuizen op 1 maand, 9 ziekenhuizen op 1,5 maand en 8 ziekenhuizen op 2 maand.
- De consultatiepiek (64 ZH) bevindt zich op drie maanden na de beroerte. Vervolgens op zes maanden (44 ZH).
- Nadien zijn kleinere consultatiepieken waarneembaar op 12, 18, 24 en 30 maanden.
Bij het verwerken van de antwoorden van de ziekenhuizen hebben we voor de consultaties die ‘binnen een periode’ plaatsvinden het laatste tijdstip als consultatiemoment weerhouden. Bij een ziekenhuis dat bijvoorbeeld aangeeft dat een consultatie bij de neuroloog gepland wordt tussen drie en zes maanden na de beroerte is een consultatiemoment op zes maanden weerhouden.
Om de outcome van een patiënt na een beroerte te beoordelen en internationaal te kunnen vergelijken wordt 3 maanden na het ontslag uit het ziekenhuis (90 dagen) aanbevolen gestandaardiseerde interviews uit te voeren met bepalen van een mRS-score.
76 van de 96 bevraagde ziekenhuizen verklaren bij het follow-up bezoek aan de neuroloog (op +/- 3 maanden) de autonomie van de patiënt met behulp van de modified Ranking Scale (mRS) te beoordelen (Figuur 9.6).
De Modified Rankin Score (mRS) is een 6-puntsschaal voor invaliditeit met mogelijke scores van 0 tot 5. Voor patiënten die overlijden wordt meestal een aparte categorie van 6 toegevoegd. De Modified Rankin Score (mRS) is de meest gebruikte uitkomstmaat in klinische onderzoeken naar beroertes.

Voor beeldvorming is vaak geen vast opvolgschema opgesteld. Twee ziekenhuizen vermelden standaard zes maanden na een beroerte beeldvorming te herhalen. Indien sprake is van een vasculaire etiologie bijvoorbeeld carotisstenose of dissectie van een bloedvat, gebeurt frequenter herhalingsbeeldvorming in de Belgische ziekenhuizen.